стато вертебральный синдром что это
Как лечить синдром вертебральной артерии
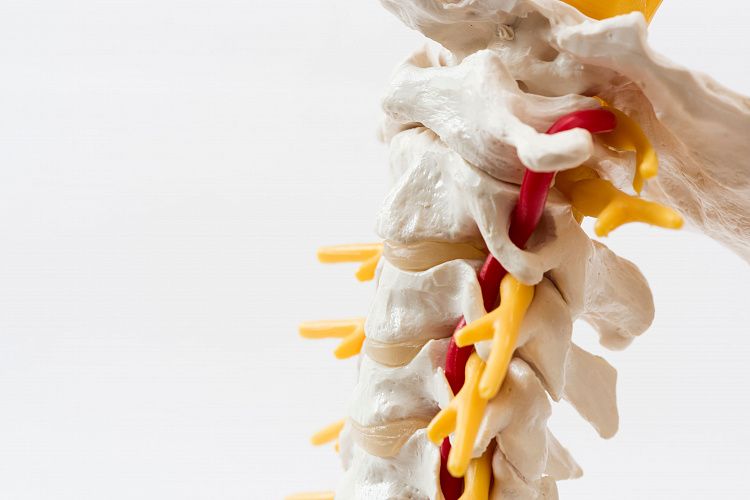
Синдром вертебральной артерии — патологическое состояние, характеризующееся нарушением деятельности головного мозга из-за неправильной работы позвоночной артерии. Возникает из-за сосудистых заболеваний, связанных с нарушением проходимости сосудов, травматических поражений, врожденной деформации артерий, заболеваний опорно-двигательного аппарата: спондилеза, остеохондроза, деформирующего спондилоартроза и других. Например, у 42,5-50% пациентов, страдающих от остеохондроза шейного отдела позвоночника, со временем развивается синдром вертебральной (позвоночной) артерии.
Симптомы синдрома позвоночной артерии — головные боли, которые могут иррадиировать в другие части тела, мигрени, болезненность при прощупывании позвонков шейного отдела. Другие клинические признаки — головокружение, шум в ушах, обмороки, онемение части лица, шеи, рук, тошнота и депрессия. Реже возникают колебания артериального давления, боль в глазах, рвота.
Методы лечения
Медикаментозное
Врачи назначают несколько препаратов, обычно курсами лечения. Лекарственные средства помогают снять неприятные симптомы, а иногда — восстановить нормальное кровоснабжение головного мозга. Кардиологи назначают:
Физиотерапевтическое
Физиотерапевтические процедуры используют редко, в качестве дополнительных методов лечения. Врачи используют преимущественно процедуры, которые нормализуют кровообращение — к примеру, магнитотерапию, лазеротерапию или УВЧ—терапию.
Хирургическое
Часто синдром вертебральной артерии не поддается консервативному лечению, поэтому пациентов направляют на операции. Хирурги используют несколько видов хирургического лечения:
Синдром вертебральной артерии причины, симптомы, методы лечения и профилактики
Синдром позвоночной артерии (СПА) — симптомокомплекс вестибулярных, сосудистых и вегетативных расстройств, возникающий в связи с уменьшением просвета позвоночной артерии, нарушением кровообращения. Развивается на фоне сосудистых заболеваний, ущемления артерии межпозвоночными грыжами, протрузиями, костными выростами, опухолями. Симптомы разнообразные, и зависят от места поражения артерии, основного заболевания.
Симптомы синдрома вертебральной артерии
Клиническая картина складывается из нескольких синдромов или одного типа:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Причины
Уменьшение просвета позвоночной артерии развивается по причине её деформации или сдавливающего воздействия, рефлекторного спазма. СПА компрессионной этиологии возникает на фоне таких заболеваний, как:
К деформации позвоночной артерии предрасполагают врожденные дефекты строения сосудистой стенки, перегибы сосудов или их патологическая извитость, системные васкулиты, тромбозы, эмболии, атеросклероз.
Стадии развития синдрома вертебральной артерии
В течение синдрома позвоночной артерии выделяют две стадии:
Разновидности
Классификацию СПА проводят по типу гемодинамических нарушений, и выделяют несколько типов:
Диагностика
На диагностике и лечении синдрома позвоночной артерии специализируется невролог. В некоторых случаях может понадобиться консультация офтальмолога, отоларинголога, вестибулолога. При неврологическом осмотре врач выявляет наличие клинических типов СПА, оценивает тонус мышц, объем движений. С целью исследования костной ткани позвоночника, определения патологических наростов или дегенеративных изменений проводят спондилографию в прямой и боковой проекции, компьютерную томографию. Для выявления повреждений спинного мозга применяют МРТ; сосудистых нарушений — реоэнцефалографию, дуплексное сканирование и ультразвуковое исследование кровотока в сосудах головы и шеи.
В клиниках ЦМРТ диагностику причин синдрома вертебральной артерии проводят разными методами:
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
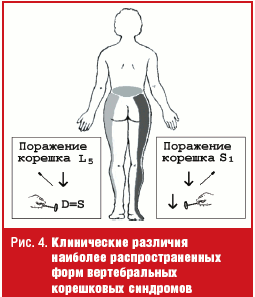
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва
Вертеброгенный болевой синдром (боль в спине из-за проблем с позвоночником): отчего возникает и как проявляется
Как правило, к врачу по поводу болей в позвоночнике обращаются пациенты с комплексными дистрофическими изменениями. Проще говоря, у них уже поражены все кости, суставы и мягкие ткани позвоночного столба. Всего есть пять типов таких изменений:
1. остеохондроз (нарушения в суставных хрящах),
2. деформирующий спондилез (разрастание ткани позвонков в виде выступов и шипов),
3. межпозвонковый артроз (разрушение межпозвоночных суставов),
4. анкилозирующий гиперостоз (окостенение связок с ограничением их подвижности),
5. кальциноз диска (отложение солей в позвоночнике).
Общей причиной боли в любом отделе позвоночника – шейном, грудном, поясничном или крестцовом – является компрессия (сдавливание) спинного мозга, его оболочек и корешков, отходящих от него нервов. Сдавливание вызвано центральным или боковым стенозом (сужением)позвоночного канала.
Слабое развитие мускулатуры шеи и спины ведет к перегрузке позвоночника. Добавим к ней разнообразные патологические процессы и получим дегенеративно-дистрофические, то есть разрушительные изменения в межпозвонковых дисках и суставах. В суставах они начинаются с синовитов (воспаление с выделением излишней жидкости) и переходят в подвывихи. В дисках изменения проявляются в уплощении дисков и нарушении их функции, отчего при движении они становятся нестабильными. Все это ведет к динамическому стенозу (сужению) позвоночного канала, который возникает при сгибании, разгибании или ротации (поворотам) позвонков.
Увидеть функциональную недостаточность межпозвонкового диска можно на функциональных рентгенограммах. Обычно их делают в боковой проекции, лежа, при максимальном сгибании и разгибании позвоночника. Гораздо лучше, если есть возможность получить рентгенограмму в положении стоя или сидя.
Как выглядит рентгенограмма «проблемного» позвоночника? При сгибании, разгибании или ротационных движениях заметна либо блокада, либо нестабильность пораженного сегмента. Это означает, что на функциональных снимках либо совершенно не меняются взаимоотношения между двумя соседними позвонками, либо, наоборот, возникает усиленная подвижность их вплоть до соскальзывания одного из позвонков по отношению к другому.
Для успешного лечения болей в спине (в позвоночнике) крайне важно правильно определить причину. Основным способом диагностики вертеброгенного болевого синдрома стала магнитно-резонансная томография. Измерение позвоночного канала, определение степени и типа его деформации, выявление обызвествлений (отложения солей), гипертрофии связок, хрящевых грыж, артроза межпозвонковых суставов, опухолей в позвоночном канале, оценка состояния спинного мозга – вот далеко не полный перечень возможностей МРТ позвоночника.
Синдром вертебробазилярной недостаточности
Причины возникновения
Существует множество причин, по которым может развиваться вертебро-базилярная недостаточность. Наиболее распространенными являются:
генетическая предрасположенность к патологии;
травмирование шейного отдела позвоночника;
воспалительные процессы в стенках кровеносных сосудов;
постоянное повышенное артериальное давление;
нарушение проходимости артерий;
диссекция вертебробазилярных артерий;
тромбоз базилярной или позвоночной артерий;
сдавливание позвоночной или базилярной артерии вследствие чрезмерного увеличения лестничной мышцы, грыжи.
Кроме этого, спровоцировать появление болезни могут такие отрицательные факторы:
малоподвижный образ жизни;
Симптомы болезни
В моменты приступов больной обычно испытывает такие недомогания:
давящая боль в области затылка;
неприятные ощущения в шейной части.
При более выраженном синдроме могут добавляться такие симптомы:
дезориентация в пространстве и времени;
нарушение работы опорно-двигательного аппарата;
ухудшение речи и слуха;
парестезия лица и шеи.

беспричинная смена настроения;
тупая боль в области затылка;
легкое помутнение сознания;
общая слабость организма;
Диагностика вертебро-базилярной недостаточности
Установлением диагноза при вертебро-базилярной недостаточности занимается невропатолог. Не менее компетентным специалистом в этом вопросе является мануальный терапевт, который не только может точно определить заболевание, но и проведет лечебные процедуры.
Во время диагностики пациенту необходимо пройти такие исследования:
прослушивание артериальных шумов;
пробы с гипервентиляцией.
Поэтому если вы ощущаете головокружение, головную боль, давящую боль в области затылка и другие тревожные симптомы, о которых шла речь, запишитесь на прием к нашему специалисту. Прием врача-невролога поможет определиться с угрозой для здоровья пациента, доктор нашего центра составит правильную схему лечения и вы забудете о дискомфорте!
Лечение синдрома
Терапия при вертебро-базилярной недостаточности должна быть комплексной. Терапевт назначает обычно прием таких медикаментозных препаратов:
К немедикаментозным составляющим лечения синдрома относятся:
Мануальная терапия. Способствует улучшению подвижности суставов, устраняет нарушения в системе мышц и связок.
Лечебный массаж. Снижает болезненные ощущения, мышечное перенапряжение.
Лечебная физкультура. Уменьшает нагрузку на позвоночник, увеличивает его подвижность.
Акупунктура. Назначается в качестве обезболивающего средства, укрепления организма.
Магнитотерапия. Устраняет боли, расширяет кровеносные сосуды.
Реабилитация и образ жизни после лечения
В период реабилитации и после лечения человек с вертебро-базилярной недостаточностью не может возвращаться к обычной жизни, в которой присутствуют вредные привычки, неправильный режим. Пациент должен проводить определенные меры для контроля состояния и предотвращения ухудшения:
регулярный контроль артериального давления;
диетический режим питания с употреблением минимального количества соли;
полный отказ от спиртных напитков и сигарет;
Профилактика вертебро-базилярной недостаточности
Чтобы предотвратить возникновение вертебро-базилярной недостаточности, людям, у которых есть предрасположенность к заболеванию, требуется придерживаться таких правил:
правильно питаться, ограничив употребление соленых блюд;
больше времени проводить на свежем воздухе;
стараться избегать стрессовых ситуаций, травмирования;
полностью отказаться от вредных привычек;
удобно располагать туловище во время работы и ночного отдыха;
регулярно посещать мануального терапевта для профилактического осмотра.
Прогноз
Записаться на прием к врачу-неврологу платно можно одним из способов:
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем