сорвала ноготь на большом пальце руки что делать
Сорвала ноготь на большом пальце руки что делать
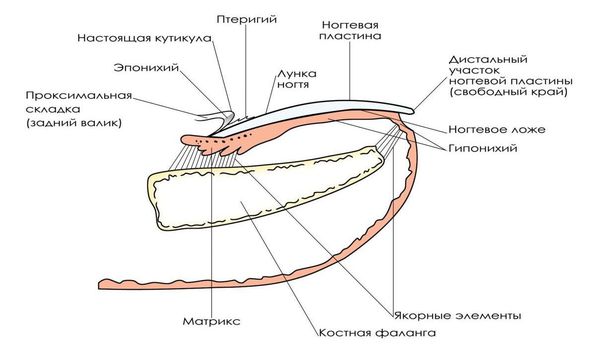
Ногти имеют большое значение в функции кисти, они помогают при поднятии мелких предметов с гладкой поверхности. При щипцевом захвате создают опору для мякоти пальцев и вместе с фалангами обеспечивают постоянство формы пальцев. Они защищают кончики пальцев от внезапных ударов и, хотя не обладают болевой чувствительностью, участвуют в передаче тактильных возбуждений.
Способная к росту часть ногтя у конца дистальной фаланги соединена с надкостницей. Она заканчивается у кожного лоскута, расположенного под корнем ногтя. В пределах этой области ногтевое ложе, или матрикс, тесно связано с подлежащей надкостницей, связывая ноготь с костью. Лунула является белым полулунием у проксимального края ногтя, обозначающим границу растущей части его.

1. Основание ногтя.
2. «Стериальная» часть матрикса.
3. Лунула.
4. Ростковая часть матрикса
Ушибы ногтя приводят к возникновению подногтевой гематомы. В случае таких повреждений необходимо провести рентгеновское исследование, так как при этом нередки переломы фаланги пальца. Если нодногтевая гематома сопровождается сильными болями и большой припухлостью, рекомендуется удалить ее или методом трепанации, или подведением под ноготь со стороны его края острого скальпеля, имеющего тонкое лезвие (например глазной скальпель).
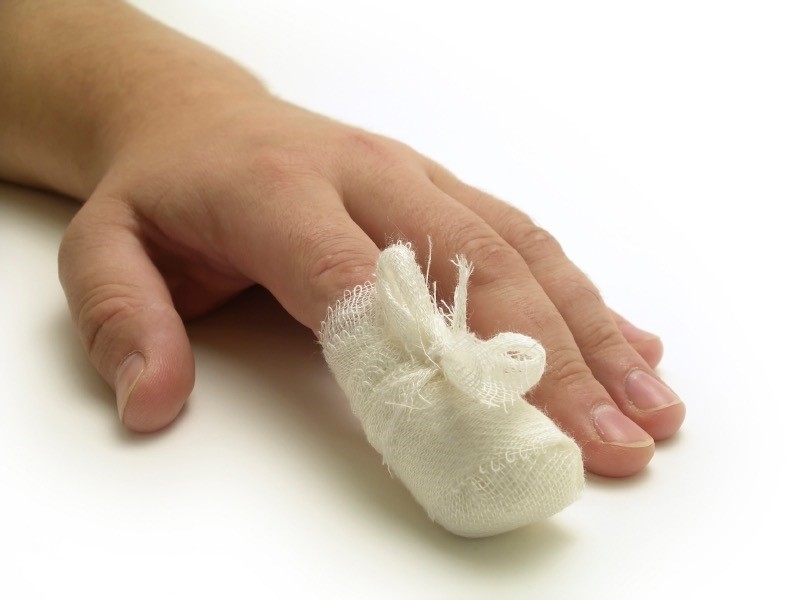
При разрушении ногтя свободная часть его срезается и на ногтевое ложе накладывается стерильная повязка.
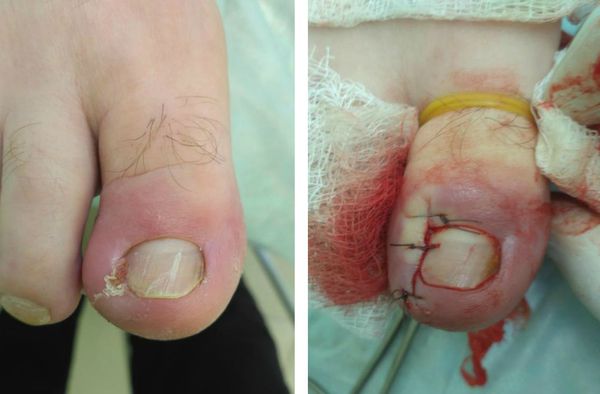
Нередко встречается отрыв ногтевого ложа от кости. В таких случаях оно пришивается к кости нерассасывающимися швами. Ногтевое ложе чрезвычайно выносливо и хорошо удерживает шов. Соединение ногтевого ложа с кожей должно быть точным. При этом условии возможен рост ногтя, который покрывает рануи в результате приобретает нормальную форму.
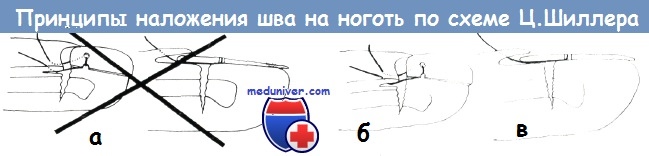
б, в) Правильный способ пришивания ногтя на его место после повреждения по Ц. Шиллеру. Шов сначала проводится через глубжележащие ткани, а затем выводится на дорзальную поверхность ногтя у проксимального его края. Далее, через трепанационное отверстие шов переводится на волярную поверхность, отсюда через другое отверстие выводится снова на дорзальную поверхность ногтя.
Наконец, через кожу нить выводится на поверхность на 3—4 мм от входного вкола (б). На профильном рисунке (в) видно, что матрацный шоп притягивает ноготь в направлении ногтевого ложа
При переходе через рану вновь образованный ноготь может отделиться от ногтевого ложа, что приводит к усиленному росту дистально расположенной от раны части ногтевого ложа. Это придаёт ему бородавчатый вид. Бородавчатая часть ложа обычно подлежит удалению, а ноготь заклеивается коллодием или лаком.
Если ногтевое ложе оторвано от кости у корня ногтя, оно присоединяется двумя швами. Каждый шов проходит через кожу, через край ногтевого ложа и выходит у ногтевой складки. Таким образом, выдвинутое ногтевое ложе фиксируется на место подкожную складку.
При повреждениях в результате травмы при работе на инструментальных станках иногда бывают оторваны все ногтевое ложе, матрикс и корень ногтя. В этих случаях пересадка тонкого эпидермального кожного лоскута восстанавливает кончик пальца, чем можно избежать ампутации.
Для наложения швов на ногтевое ложе применяются самый тонкий шелк, нейлон или проволока. Полное отрастание ногтя в этих случаях происходит в течение 4—6 месяцев. Если имеется повреждение самого пальца, то этот срок удлиняется.
Шёнбауэр наблюдал отрастание ногтя после его удаления у 164 больных в сроки через 4—5 месяцев. Этот срок у молодых людей, у женщин, а также после нагноительных процессов оказался более коротким, а в случаях дополнительных повреждений — более продолжительным. Повреждение росткового слоя ногтя приводит к образованию рубцов. Приподнятость ногтя, приобретение им волнообразной формы не всегда является следствием повреждения. Эти деформации могут быть вызваны и другими причинами.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Сорвала ноготь на большом пальце руки что делать
а) Пример из истории болезни. К врачу обратилась 22-летняя женщина, уронившая утгог на большой палец стопы за день до визита в клинику. Палец болел в состоянии покоя, а при ходьбе боль усиливалась. При осмотре выявлена подног-тевая гематома) которую предстояло дренировать для облегчения состояния пациентки, несмотря на отсутствие аппарата для электрокаутеризации. С этой целью была использована выпрямленная канцелярская скрепка, удерживаемая зажимом и раскаленная в пламени спиртовки.
Прокол в ногтевой пластинке, выполненный с небольшим усилием, позволил крови дренироваться, в результате чего давление на ноготь понизилось и наступило немедленное облегчение боли. Остатки свернувшейся крови были удалены незначительным надавливанием на проксимальный ногтевой валик. Хотя уверенности в отсутствии перелома не было, рентгенографию решили отложить, поскольку пациентка не имела страховки. Тем не менее, лечение оказалось эффективным, осложнений не возникло, и дополнительных исследований не потребова лось (клинический пример представлен Richard P. Usatine, MD).




б) Распространенность (эпидемиология). Подногтевая гематома является распространенной травмой у детей и взрослых.
в) Этиология (причины), патогенез (патология):
• Подногтевая гематома может возникать без повреждения края ногтя или ногтевого ложа (простая гематома) или в результате травмы ногтевого ложа, возможно с переломом подлежащей кости.
• Подногтевая гематома обычно возникает вследствие удара, нанесенного по дистальной фаланге (например, при спотыкании или размозжении тканей).
• Пациент может не придавать значения предшествующей травме в силу ее незначительности и/или хронического течения (например, трение в тесной обуви).
• Кровотечение из ногтевой матрицы и ногтевого ложа, вызванное травмой, приводит к формированию подногтевой гематомы.
• В большинстве случаев гематома смещается по мере роста ногтевой пластинки, и ее проксимальная граница соответствует форме лунулы. Иногда гематома не мигрирует, поскольку вызвавшая ее травма повторяется ежедневно. Обширную немигрирующую гематому следует считать подозрительной. При трепанобиопсии ногтевой пластинки часто выясняется, что темная полоса представляет собой подногтевую гематому, поскольку пигментация удаляется вместе с фрагментом ногтевой пластинки.
• К потенциальным осложнениям подногтевой гематомы относятся онихолизис, деформация ногтя (особенно расщепление) и инфицирование. Осложнения наиболее вероятны при позднем обращении к врачу, а также при переломе подлежащей кости.
г) Диагностика:
• Пациенты часто жалуются на пульсирующую боль и сине-черную пигментацию под ногтевой пластинкой, вызванные прогрессирующей гематомой. У большинства пациентов боль немедленно купируется после простой трефинации (удаления фрагмента) ногтя.
• Если механизм травмы и клиническая картина предполагают возможный перелом дистальной фаланги или внутрисуставной перелом дистального межфалангового сустава, выполняется рентгенография.
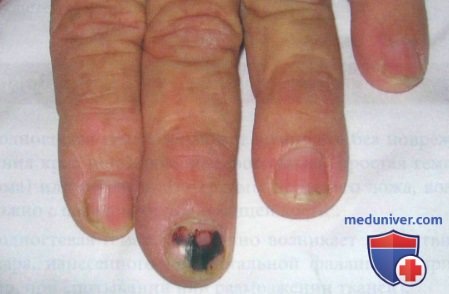
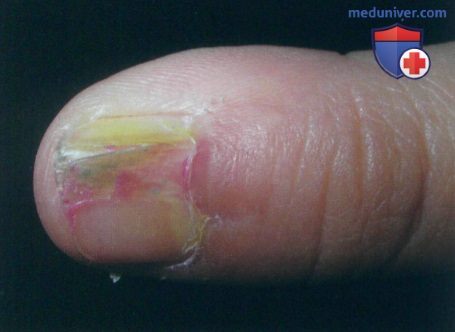
д) Дифференциальная диагностика гематомы ногтя:
• Невус ногтевого ложа представляет собой стабильное или медленно растущее безболезненное темное пятно на ногтевом ложе или матрице.
• Продольная меланонихия представлена безболезненными пигментированными полосами, начинающимися в матрице и распространяющимися вдоль длинной оси ногтя.
• Подногтевая мелапома может развиваться в матрице в виде безболезненной темной пигментированной полосы, распространяющейся вдоль длинной оси ногтя. Она нередко сочетается с отложением пигмента в проксимальной части ногтевого валика (признак Гетчинсона).
• Подногтевые геморрагии проявляются красноватыми полосками в ногтевом ложе и при псориазе наблюдаются чаще, чем при эндокардите.
• В случаях хронической или часто рецидивирующей подногтевой гематомы у детей следует подумать о возможном насилии над ребенком.
е) Лечение подногтевой гематомы:
• Подногтевая гематома обычно лечится трефинацией ногтя (удалением фрагмента), позволяющей устранить внесосудистую кровь и давление, и в результате облегчить боль.
• Трефинация ногтя является безболезненной процедурой, поскольку в перфорируемой ногтевой пластинке нервные окончания отсутствуют. Ноготь перфорируется с помощью раскаленной металлической проволоки или канцелярской скрепки, методом электрокаутеризации или путем ввинчивания полой иглы С заостренным концом в ногтевую пластинку подобно ввинчиванию металлического бора. Это позволяет скопившейся крови дренироваться наружу. Отверстие должно быть достаточно широким для дренирования, которое может продолжаться 24-36 часов. В это время место пункции следует укрывать стерильной марлевой повязкой, подлежащей ежедневной замене.
• Если гематома охватывает более 25-50% поверхности ногтя, некоторыми авторами вместо трефинации рекомендуется его удаление с осмотром ложа, поскольку в таких случаях повышена вероятность значительной травмы ногтевого ложа и перелома дистальной фа ланги.
• При более глубоких травмах ногтевая пластинка удаляется после проводниковой анестезии пальца, а на ногтевом ложе проводятся восстановительные мероприятия.
ж) Рекомендации пациентам при подногтевой гематоме:
• Потенциальные осложнения подногтевой гематомы и трефинация (удаление фрагмента) ногтя должны обсуждаться с пациентом и/или его родителями/опекунами.
• Пациенту необходимо разъяснить, что остаточные нарушения пигментации исчезают постепенно, по мере роста ногтя.
з) Наблюдение пациента врачом. Необходимо наблюдение пациента еще в течение недели для исключения повторного скопления крови или развития инфекции.
и) Список использованной литературы:
1. Roser, SE, Gcllman, Н. Comparison of nail bed repair versus nail trephination for subungual hematomas in children. I Hand Surg [Ат]. 1999;24:1166.
2. Meek, S,White,M. Subungual haematomas: Is simple trephining enough? J Accid Emerg Med. 1998; 15:269.
3. Gavin, LA, Lanz, MJ, Leung, DY, Roesler,TA. Chronic subungual hematomas: A presumed immunologic puzzle resolved with a diagnosis of child abuse. Arch Pediatr AdolescMed. 1997; 151:103.
4. Zook, EG, Guy, RJ, Russell, RC. A study of nail bed injuries: Causes, treatment, and prognosis. J Hand Surg I Anil. 1984;9:247.
5. Zacher, JB. Management of injuries of the distal phalanx. Surg Clin North Am. 1984;64:747.
6. Hart, RG, Kleinert, HE. Fingertip and nail bed injuries. Emerg Med Clin North Am. 1993; 11:755.
Редактор: Искандер Милевски. Дата обновления публикации: 8.4.2021
Лечение травм ногтя и ногтевого ложа
Подногтевые гематомы
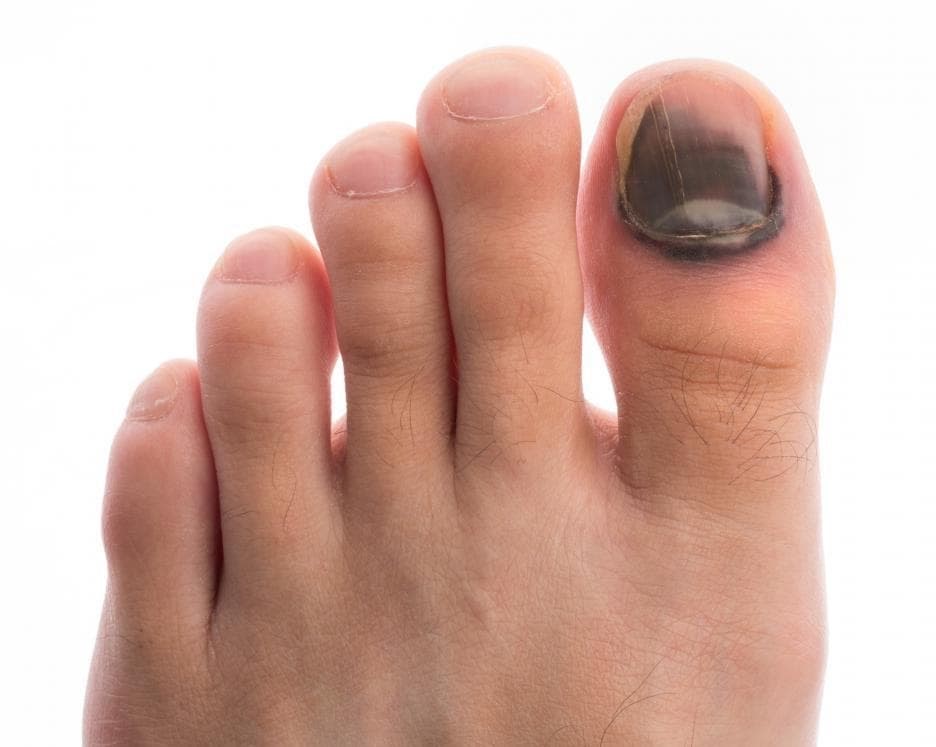
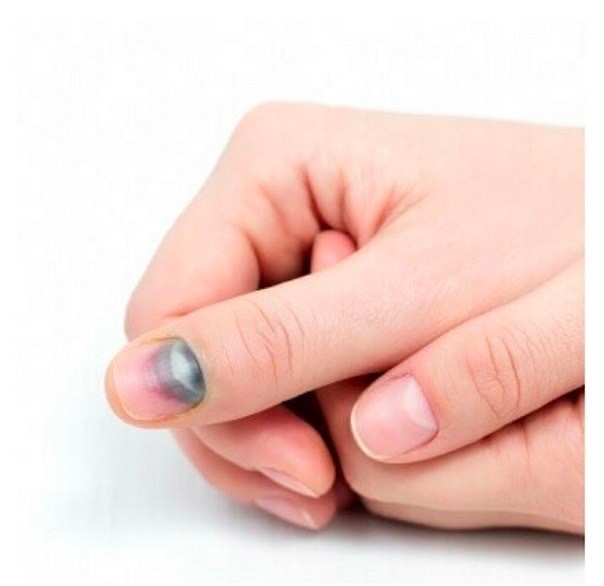
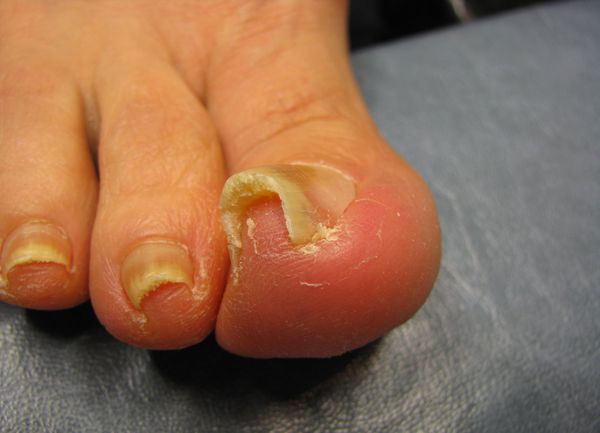
Подногтевая гематома выглядит как синяк, располагающийся под ногтевой пластиной. Он образуется в результате повреждения мелких кровеносных сосудов под ногтем, что приводит к скоплению крови между ногтем и ногтевым ложем.
По мере образования сгустков крови цвет гематомы может меняться от красного или фиолетового до коричневого или черного.
По мере роста гематомы, она становится все более болезненной, поскольку кровь скапливается в ограниченном пространстве под ногтем и оказывает давление на нежную кожу ногтевого ложа. Инфицирование и воспаление ногтевого ложа усиливает дискомфорт и болевые ощущения.
В ряде случае ноготь отрывается от ногтевого ложа.
Порезы или рваные раны
Часто такой вид повреждений сопровождается также и развитием гематом.
Авульсия
Авульсия представляет собой частичный или полный отрыв ногтя от ногтевого ложа.
Обычно это происходит из-за того, что ноготь раздавлен или получил травму при сильном ударе. Авульсия причиняет значительную боль и требует длительного восстановления.
Уход при незначительных травмах
Пациент часто может самостоятельно лечить повреждение ногтя в домашних условиях:
Лечение у врача
Незначительные повреждения ногтевого ложа, включая подногтевые гематомы, часто заживают сами по себе, особенно когда других повреждений нет.
Получение профессионального лечения может помочь обеспечить надлежащее заживление ногтевого ложа, образуя гладкую поверхность, на которой может расти новый ноготь.
Врач может удалить крупную подногтевую гематому, просверлив специальным аппаратом/насадкой небольшое отверстие в ногте и удалив скопившуюся кровь. Это называется трепанацией.
Если сформировавшаяся гематома занимает более половины ногтевого ложа, врач может удалить ноготь и восстановить ногтевое ложе и матрицу — область у основания, которая отвечает за формирование нового ногтя.
Если ноготь или матрица сильно повреждены, врач может удалить ноготь или его часть и восстановить ногтевое ложе.
Врач накладывает швы на ногтевое ложе, чтобы восстановить его, и по возможности снова закрепляет ноготь, чтобы обеспечить защиту и поддержку, пока растет новая ногтевая пластина.
При невозможности сохранения поврежденного ногтя, в ряде случаев может применяться протез ногтя, который постепенно будет продвигаться вперед по мере роста нового ногтя.
Пациентам с травмами ногтевого ложа может потребоваться курс антибактериальной терапии для предотвращения или лечения инфекции. В ряде случаев может понадобиться вакцинация против столбняка, а также выполнения рентгенографического исследования для исключения повреждения костей.
В зависимости от тяжести травмы полное восстановление может занять 6-9 месяцев.
Важно помнить, что отсутствие своевременной медицинской помощи хоть и не угрожает жизни пациентов в подавляющей большинстве случаев, но может приводить к нарушению или полному прекращению роста ногтя и формированию косметического дефекта.
О процедуре с ногтями
Эта информация поможет вам подготовиться к процедуре с ногтями, проводимой в кабинете у вашего врача, такой как отрыв или биопсия ногтя.
Отрыв ногтя — это процедура по удалению ногтевой пластины (твердой части ногтя) с пальца на руке или ноге. Врач может рекомендовать эту процедуру, если другие виды лечения не помогли решить ваши проблемы с ногтями.
Отрыв ногтя может выполняться для:
Отрыв ногтя может также выполняться для лечения проблем с ногтями (например, покраснения, отека, кровоточивости, боли, инфекции или неприятного запаха), вызванных лечением рака. Химиотерапия на основе taxane и некоторые виды целевой терапии могут быть причиной проблем с ногтями.
Биопсия ногтя — это процедура, при которой берут образец кожи под ногтем. Она может выполняться для проверки на наличие аномальных клеток.
До процедуры
Вечером накануне процедуры или утром в день процедуры примите душ. Вы можете употреблять пищу и принимать все лекарства как обычно.
Чего ожидать во время процедуры
Примерно за 5-10 минут до процедуры ваш врач или медсестра/медбрат поставят вам инъекцию (укол) местного анестетика (лекарства, которое вызовет онемение этого участка) рядом с пораженным(-и) ногтем(-ями). Вам также промоют пораженную область медицинским мылом или спиртом.
После онемения области ваш врач удалит часть ногтевой пластины или всю ногтевую пластину целиком.
После удаления ногтя врач или медсестра/медбрат наложит на рану повязку с антибиотической мазью. Ваш врач также может выписать вам рецепт на антибиотик, который вы будете принимать дома.
Уход за раной
Полное обновление ногтя на руке занимает 6 месяцев, а на ноге — 1 год. Новый ноготь обычно имеет нормальный внешний вид.
Смена повязки
Смените повязку через _____ часа(-ов) после процедуры. Выполните следующие действия:
Меняйте повязку 1–2 раза в день до полного заживления раны. Обычно это занимает 5–7 дней.
Устранение побочных эффектов
После процедуры у вас могут возникнуть пульсация, боль, отек, кровотечение, выделения и повышенная чувствительность затронутого пальца руки или ноги. Чтобы справиться с этими побочными эффектами, соблюдайте следующие рекомендации.
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 5 лет.
Определение болезни. Причины заболевания
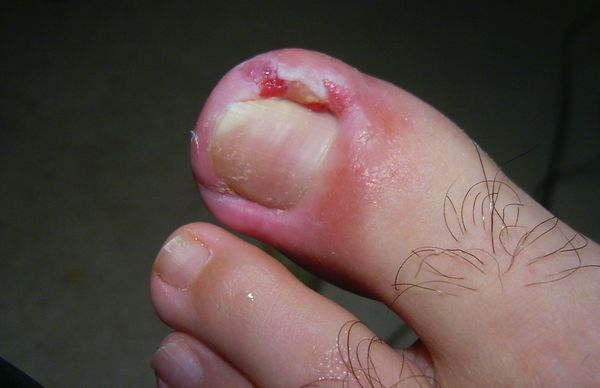
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
Основные причины возникновения заболевания:
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
Наиболее эффективные и часто применяющиеся хирургические операции:
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Отвечу на наиболее частые вопросы пациентов:
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.