интерпретация ктг по директивам figo подозрительная что это значит
Оценка состояния плода во время беременности и в родах
Общая информация
Краткое описание
Оценка состояния плода во время беременности и в родах
Название протокола: «Оценка состояния плода во время беременности и в родах»
Код протокола:
Код(ы) МКБ-10:
Z34 – наблюдение за течением нормальной беременности:
Z34.0 – наблюдение за течением нормальной первой беременности;
Z34.8 – наблюдение за течением другой нормальной беременности;
Z34.9 – наблюдение за течением нормальной беременности неуточненной.
Z35 – наблюдение за течением беременности, подверженной высокому риску:
Z35.0 – наблюдение за течением беременности у женщины с бесплодием в анамнезе;
Z35.1 – наблюдение за течением беременности у женщины с абортивными выкидышами в анамнезе;
Z35.2 – наблюдение за течением беременности у женщины с другим отягощенным анамнезом, касающимся деторождения или акушерских проблем;
Z35.3 – наблюдение за течением беременности у женщины с недостаточной предродовой помощью в анамнезе;
Z35.4 – наблюдение за течением беременности у многорожавшей женщины;
Z35.5 – наблюдение за старой первородящей;
Z35.6 – наблюдение за очень юной первородящей;
Z35.7 – наблюдение за беременностью у женщины, подверженной высокому риску вследствие социальных проблем;
Z35.8 – наблюдение за течением беременности у женщины, подверженной другому высокому риску;
Z35.9 – наблюдение за течением беременности, подверженной высокому риску неуточненного характера.
Z36 – дородовое обследование с целью выявления патологии у плода (антенатальный скрининг):
Z36.0 – антенатальный скрининг для выявления хромосомных аномалий;
Z36.1 – антенатальный скрининг для выявления повышенного уровня альфафетопротеина в амниотической жидкости;
Z36.2 – другой вид антенатального скрининга, основанный на амниоцентезе;
Z36.3 – антенатальный скрининг с помощью УЗИ или других физических методов для выявления аномалий развития;
Z36.4 – антенатальный скрининг с помощью ультразвука или других физических методов для выявления задержки роста плода;
Z36.5 – антенатальный скрининг для выявления изоиммунизации;
Z36.8 – другой вид антенатального скрининга;
Z36.9 – неуточнённый.
Дата разработки протокола: апрель 2013 года.
Категория пациентов: беременные с физиологической и осложненной беременностью.
Пользователи протокола: врач акушер-гинеколог, врач общей практики, акушерка.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных диагностических мероприятий:
— гравидограмма;
— аускультация сердечного ритма плода.
Перечень дополнительных диагностических мероприятий:
— тест на шевеление плода;
— ультразвуковое исследование (УЗИ);
— кардиотокография (КТГ);
— оценка биофизического профиля плода (БПП);
— допплерометрия маточно-плацентарно-плодового кровотока.
Диагностические критерии: отклонения от нормативных показателей гравидограммы и аускультации сердечного ритма плода.
Цель протокола: своевременное выявление нарушений состояния плода.
Тактика: методы оценки (мониторинга) состояния плода во время беременности и родов.
Оценка состояния плода в антенатальном периоде
1. Измерение высоты дна матки (ВДМ) и окружности живота (ОЖ)
В клинической практике применяются два показателя, по которым можно судить о размерах, а значит, о динамике развития плода:
— ВДМ – расстояние от верхнего края симфиза до дна матки;
— ОЖ – окружность живота на уровне пупка.
Оба показатели – субъективны.
Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы [1,2,3,4]. Данный график должен быть приложением к каждой обменной карте.
Гравидограмма является скрининговым методом для выявления низкой массы плода для данного срока беременности.
Рисунок 1. Гравидограмма
Начиная с 20 недель беременности ВДМ должна измеряться при каждом посещении. При исследовании беременная лежит на спине с немного согнутыми ногами, мочевой пузырь должен быть пустым. Методом пальпации определяют положение плода (результат оценивается только при продольном положении) и сантиметровой лентой измеряется расстояние от верхнего края лона до самой отдаленной точки дна матки. Если ВДМ более, чем на 2 см ниже нормы, возникает подозрение на ЗВРП, маловодие или меньший срок беременности, чем установлено. Если ВДМ более, чем на 2 см больше нормы, можно заподозрить многоплодную беременность, крупный плод, многоводие.
2. Оценка двигательной активности плода
Проводится с 28 недели беременности. Ухудшение шевеления плода в течение суток является тревожным симптомом при беременности, о котором необходимо сообщить будущей матери на одном из первых приемов (не позже 20-й недели) для того, что бы она могла вовремя сориентироваться и обратиться за медицинской помощью. Двигательная активность плода считается достаточной, если беременная чувствует не менее 4-5 сильных движений в час.
При изменении качества шевеления плода рекомендуется использовать методику подсчета шевелений плода – Sadovsky. В течение одного часа после приема пищи женщина должна лежа, концентрироваться на движениях плода. Если пациентка не ощутила 4 движения в течение часа, ей следует фиксировать их в течение второго часа. Если спустя два часа пациентка не ощутила 4 движений, она должны обратиться к специалисту.
В особых случаях, например, при наблюдении за беременностью высокого риска можно предлагать неформальное наблюдение за шевелениями плода для самоконтроля.
Не получено каких-либо данных по эффективности подсчета количества шевелений за определенный промежуток времени для предотвращения случаев антенатальной гибели плодов в поздние сроки (Уровень доказательности 1В)[1,3,5], поэтому рутинно подсчет шевелений плода не должен быть рекомендован (Уровень А) [1,4,6].
3. Аускультация сердечного ритма плода
Аускультация плода проводится начиная с 24 недель беременности акушерским стетоскопом или портативными аппаратами.При этом можно установить жив ли плод, оценить среднюю частоту сердцебиения плода и заметить некоторые формы аритмии. Частота сердечных сокращений у доношенного плода – 110-160 ударов в минуту.
Прогностическая ценность аускультации плода не установлена. Если размеры плода соответствует гестационному возрасту, двигательная активность достаточная, аускультация не является обязательной во время каждого визита беременной[1,2,3,7]. При наличии брадикардии (менее 110 уд/мин), тахикардии (более 160 уд/мин) или аритмии требуется проведение дополнительного обследования (расширенный антенатальный мониторинг).
Расширенный антенатальный мониторинг дополнительно включает:
1. Ультразвуковое исследование (УЗИ).
2. Кардиотокография (КТГ).
3. Оценка биофизического профиля плода (БПП).
4. Допплерометрия маточно-плацентарно-плодового кровотока.
Показания для расширенного мониторинга состояния плода:
— отклонение параметров гравидограммы (подозрение на ЗВРП);
— ухудшение шевеления плода, отмеченные беременной;
— преэклампсия;
— сахарный диабет;
— субкомпенсация или декомпенсация хронических заболеваний матери;
— антенатальное кровотечение;
— многоплодие;
— подозрение на патологию амниона (маловодие или многоводие);
— срок беременности 41 неделя и более (признаки перенашивания).
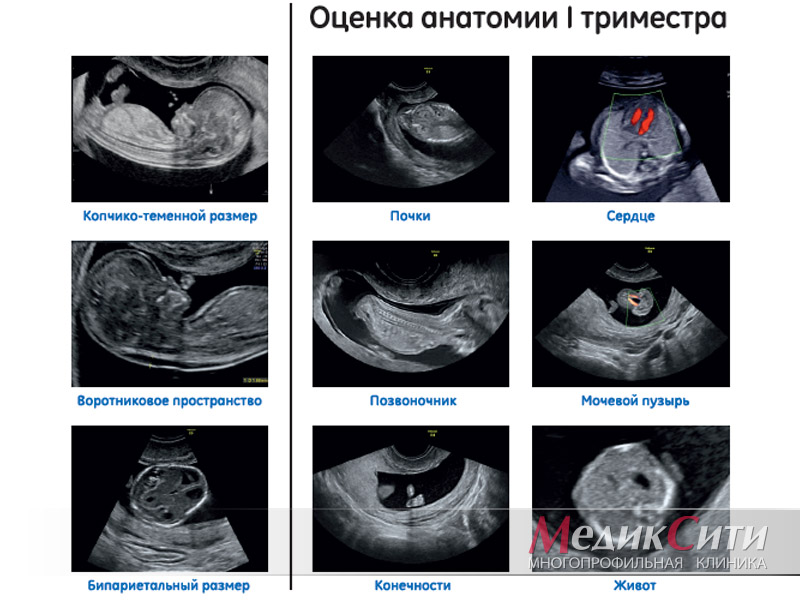
4. Ультразвуковое исследование проводится дополнительно к срокам скрининга с обязательным определением поведенческих реакций плода: двигательных движений, дыхательной активности плода, мышечного тонуса плода, а также объема околоплодных вод, толщины плаценты, расширенной фетометрии и тщательным исследованием анатомии плода.
Размеры плода оцениваются по следующим параметрам: бипариетальный размер; объем головки; объем живота; длина бедренной кости. На основе полученных данных рассчитывается предполагаемая масса плода, она может отличаться от реальной на 10% и более [3,7,8].
Достоверные признаки ЗВРП:
— несоответствие в 2 недели и более фетометрических показателей фактическому сроку беременности;
— нарушение взаимоотношения между размерами головки и туловища плода;
— снижение темпов понедельного прироста основных фетометрических показателей (интервал 1-3 недели).
Увеличение фетометрических показателей (рост плода) по данным динамической фетометрии может констатировать, что плод маловесный к сроку гестации (МГВП), это исключает ЗВРП. При подозрении на ЗВРП ультразвуковая фетометрия проводится повторно каждые 2 недели, при этом следует учитывать, что ранним симптомом ЗВРП может быть маловодие.
Определение сердечной деятельности плода. Тревожными симптомами являются:
— тахикардия;
— брадикардия;
— экстрасистолы.
Определение поведенческих реакций плода. Тревожными симптомами являются:
— снижение двигательной активности;
— дыхательных движений;
— тонуса плода.
5. Кардиотокография: нестрессовый тест (НСТ)
Проводится с 32 недель беременности, так как к этому сроку заканчивается формирование миокардиального рефлекса и становление цикла “активность-покой” плода. Прогностическая ценность КТГ повышается после 35-36 недель.
Британский Королевский колледж акушеров-гинекологов не рекомендует рутинное проведение кардитокографии, т.к. это не улучшает перинатальные исходы и не приводит к снижению перинатальной смертности (Уровень А)[1,2,6,9].
Основа НСТ: Сердечная деятельность здорового плода должна реагировать на маточное сокращение или собственное движение в матке учащением ЧСС (акцелерации).В случае наличия акцелерации в ответ на маточное сокращение или собственное движение плода в матке тест расценивается как реактивный.
НСТ считается нереактивным, если в течение 40 минут не зарегистрировано ни одной акцелерации достаточной продолжительности и амплитуды.В этом случае показано проведение дополнительных исследований –повторить НСТ в течение 1-2 часов или определить БПП и провести допплерометрию. При повторном нереактивном НСТ (особенно при сниженной вариабельности сердцебиения) вероятность угрожающего состояния плода значительно увеличивается.
Так как гипогликемия снижает активность плода, рекомендуется незадолго до проведения теста принять пищу или выпить стакан сока. С целью избежания синдрома сдавления нижней полой вены, беременную следует уложить в положение полулежа.
Первоначальное время проведения теста – 20 минут. При отсутствии акцелераций мониторинг продолжается еще 20 минут.
Показания для проведения НСТ – ситуации, требующие незамедлительной оценки состояния плода:
— снижение количества шевелений плода;
— гипертензивные состояния, вызванные беременностью;
— подозрение на ЗВРП;
— переношенная беременность;
— маловодие, многоводие;
— изоиммунизация;
— многоплодная беременность;
— кровотечение с третьем триместре беременности;
— хронические декомпенсированные болезни матери;
— антифосфолипидный синдром и др.
Таблица 1. Оценка параметров КТГ
| Параметры | Нормальная КТГ | Угрожающая КТГ | Патологическая КТГ |
| Базальный ритм уд/мин | 110-160 | 100-109, 161-180 | Менее 100, более 180 |
| Вариабельность базального ритма уд/мин (средняя) | 6-25 | Более 25 | Амплитуда менее 5 или вариабельность отсутствует |
| Акцелерации за 30-40 мин | спорадические | 1-2 или отсутствие при сохранной вариабельности | Отсутствие, при регистрации монотонного, низковариабельногоили синусоидального ритма |
| Децелерации | Нет или неглубокие, вариабельные, ранние | Глубокие пролонгированные вариабельные (до3-х мин) или 1-2 поздние единичные | Поздние, неблагоприятные вариабельные (более 70 уд в 1 мин и продолжительностью более 60 сек.) |
| Действие | Динамическое наблюдение до родов | Динамический контроль КТГ ежедневный | Общая оценка ситуации, дальнейшее обследование, в некоторых случаях родоразрешение |
6. Биофизический профиль плода (БПП) –это комбинированное кардиотокографическое и ультразвуковое исследование, которое имеет более высокую прогностическую ценность, чем нестрессовый тест [6,10]. БПП состоит из 5 основных компонентов:
— НСТ;
— дыхательные движения плода (должно быть не менее одного эпизода дыхательного движения продолжительностью 30 секунд);
— движения плода (должно быть не менее 3 движений туловища или конечности);
— тонус плода (должно быть не менее одного эпизода перехода плода с согнутого положения в прямое с возвращением в согнутое);
— нормальное количество околоплодных вод (ИАЖ более 5 см или вертикальное измерение самого глубокого кармана более 2 см).
Рутинный интранатальный мониторинг:
1. Аускультация сердечного ритма плода.
2. Наблюдение за окраской околоплодных вод (выявление мекониальных вод).
Периодическая аускультация сердцебиений плода является основным и достаточным методом наблюдения за состоянием плода в родах при отсутствии особых показаний (Уровень доказательности 1А) [1,2,3,7]. Аускультация осуществляется в латентную фазу каждые 30 минут в течение одной минуты, в активную фазу – каждые 30 минут в течение одной минуты, во II периоде – каждые 5 минут, в фазе активных потуг – после каждой потуги [5].
Выслушивание сердцебиения плода можно производить обычным акушерским стетоскопом, ручным допплеровским прибором или при помощи прибора КТГ с обязательной документальной фиксацией (пленка КТГ, отражение ЧСС плода в партограмме).
Нормальная частота сердцебиения у доношенного плода в родах – 110-160 ударов в минуту. При отклонении от нормального ритма следует перейти к мониторной кардиотокографической оценке состояния плода.
Меконий в околоплодных водах: небольшое количество мекония в околоплодных водах требует расширения интранатального мониторинга – непрерывная КТГ в родах. Следует обратить внимание, что при тазовом предлежании плода меконий в околоплодных водах может быть в норме, однако при ведении родов при тазовом предлежании, необходимо проведение постоянной КТГ плода. Появление любого количества мекония, особенно в процессе родов, может быть признаком угрожающего состояния плода, что требует незамедлительного решения вопроса о родоразрешении на основании комплексной диагностики состояния плода (аускультация, КТГ).
Расширенный интранатальный мониторинг:
1. Непрерывная интранатальная кардиотокография.
2. Определение величины рН и кислотно-щелочного состава крови из кожи головки плода.
1. Интранатальная кардиотокография – это одновременная графическая регистрация сердечного ритма плода и маточных сокращений монитором. Применение рутинного мониторного наблюдения за состоянием плода в родах не приводит к снижению перинатальной смертности, но сопровождается повышением частоты операции кесарева сечения и послеродовой заболеваемости [2,3,9], в связи, с чем КТГ в родах проводится при наличии показаний.
Показания для проведения непрерывной интранатальной кардиотокографии:
Показания со стороны матери:
— роды с рубцом на матке (предшествующее кесарево сечение, консервативная миомэктомия и др.);
— преэклампсия;
— переношенная беременность (> 41 недель);
— индуцированные роды;
— длительный безводный период (> 48 часов);
— гестационный сахарный диабет, сахарный диабет;
— резус-конфликтная беременность;
— другие медицинские показания связанные с соматическими заболеваниями матери.
Показания со стороны плода:
— отклонение от нормального ритма сердцебиения плода при аускультации акушерским стетоскопом;
— задержка развития плода;
— преждевременные роды (недоношенность);
— маловодие, многоводие;
— нарушение плодово-маточно-плацентарного кровотока по данным допплерографии;
— сомнительная или патологическая кардиотокограмма в антенатальном периоде;
— многоплодие;
— наличие околоплодных вод окрашенных меконием;
— тазовое предлежание плода.
Состояния, связанные с течением родов:
— стимуляция родовой деятельности окситоцином;
— эпидуральная анестезия;
— вагинальное кровотечение во время родов;
— гипертермия матери (38 и выше);
— появление мекония в водах в процессе родов.
Техника проведения интранатальной КТГ.
Регистрация сердечного ритма проводится датчиком фетального монитора, прикрепленным на передней стенке живота роженицы в месте наилучшего выслушивания сердцебиения плода. Сокращения матки регистрируются датчиком, который прикрепляется в области самых больших колебаний тонуса матки (чаще дно или правый угол дна матки). Рекомендуемая скорость записи – 1 см в минуту. На ленту монитора должны быть занесены данные о пациентке (фамилия, номер истории родов). Любые вмешательства в родах, которые могут повлиять на интерпретацию КТГ (влагалищное исследование, введение лекарственных средств, эпидуральная анестезия и т.д.) должны быть отмечены на ленте с указанием времени и подписью медицинского работника. Каждая лента КТГ должна храниться в истории родов.
При физиологическом сердечном ритме повторная запись КТГ осуществляется каждые 3 часа и при любом вмешательстве, направленном на изменение маточной активности.
При интранатальном кардиомониторинге для интерпретации КТГ обязательным условием является запись токограммы[3,4,10].
Для принятия решения о тактике ведения целесообразно классифицировать полученные результаты КТГ на нормальные, угрожающие и патологические признаки (таблица 2).
Таблица 2. Оценка состояния плода в родах
1. Установить возможную причину.
2. Попытаться устранить причину, продолжая запись КТГ.
3. Произвести влагалищное исследование для оценки акушерской ситуации.
4. Рассмотреть необходимость оперативного родоразрешения – наложения акушерских щипцов, вакуум-экстракции, экстракции плода за тазовый конец или кесарева сечения (при отсутствии возможного срочного родоразрешения через естественные родовые пути).
Способы улучшения маточно-плацентарного кровотока во время родов:
1. Изменение позиции роженицы (единственный метод с доказанной эффективностью).
2. Прекращение стимуляции матки.
3. Гидратация (инфузия 500 мл натрия хлорида струйно).
4. Изменение техники потуг.
5. Если причиной патологического сердцебиения плода является состояние матери, необходимо провести соответствующее лечение.
6. Если дистресс плода продолжается и/или нарастает, необходимо безотлагательное родоразрешение.
2. Методика определения величины рН и кислотно-щелочного состава крови из кожи головки плода во время родов. Данный метод облегчает интерпретацию данных КТГ и способствует оптимизации тактики ведения родов [3,5]. Однако данный метод может применяться при наличии необходимой аппаратуры и подготовленного квалифицированного персонала.
Для взятия крови из кожи головки плода необходимы следующие условия:
— раскрытие шейки матки не менее чем на 3—4 см;
— отсутствие плодного пузыря;
— плотная фиксация головки плода во входе в малый таз.
Манипуляция: в асептических условиях после обработки наружных половых органов антисептиком ввести во влагалище ложкообразные зеркала, к головке плода подвести специальный пластиковый конус (амниокскоп), обнажая на ней участок кожи. Обнаженный участок кожи головки очистить стерильным ватным тампоном от выделений, сделать надрез скальпелем, забрать кровь в капилляр. Кровь исследуют сразу же после взятия. Рану прижать до остановки кровотечения.
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Исина Г.М. – д.м.н., зав. кафедрой акушерства и гинекологии АГИУВ.
Рецензенты:
Кудайбергенов Т.К. – главный внештатный акушер-гинеколог МЗ РК, директор РГП «Национальный центр акушерства, гинекологии и перинатологии».
Укыбасова Т.М. – д.м.н., профессор, руководитель отдела акушерства и гинекологии АО «ННЦМД».
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных, связанных с применением данного протокола.
Указание на отсутствие конфликта интересов: конфликта интересов нет.
Кардиотокография (КТГ)
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Абаева Юлиана Генриховна
Врач акушер-гинеколог, гинеколог-эндокринолог, гинеколог-маммолог
Первая квалификационная категория (подтверждена в 2007 г.)
Айвазян Наира Юрьевна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог
Берсенева Вероника Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Казначеева Татьяна Викторовна
Врач-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Сонова Марина Мусабиевна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач-онколог, врач УЗ-диагностики, доцент
доктор медицинских наук, профессор кафедры репродуктивной медицины и хирургии ФПДО МГМСУ
Уйсал Шорена Мерабовна
Врач-гинеколог, врач УЗ-диагностики
Фомина Татьяна Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Гинекология в клинике «МедикСити»
Сайт доктора Соновой
В нашей клинике вы имеете возможность пройти полную диагностику и проконсультироваться у ведущих специалистов страны, в том числе у кандидатов и докторов медицинских наук, профессоров. Наше экспертное ультразвуковое оборудование Voluson 10 (подобным могут похвастать лишь единицы клиник) незаменимо для диагностики развития плода, выявления врожденных аномалий и пороков развития (таких, как пороки сердца, заячья губа и т.д.), раннего обнаружения опухолей и других серьезных патологий.
Современная диагностика развития плода включает следующие методы:
УЗИ сканер Voluson 10
Что такое кардиотокография?
Этот безопасный и высокоэффективный метод диагностики позволяет оценить состояние и развитие плода по характеру его сердцебиения.
Исследование учитывает частоту сердцебиения в зависимости от сокращений матки, активности плода и воздействия внешних раздражителей. КТГ является обязательной составляющей комплексного пренатального скрининга, наряду с ультразвуковым исследованием и допплерографией плода. Результаты исследования могут серьезно повлиять на тактику ведения беременности и самих родов.
КТГ, помимо частоты сердечных сокращений (ЧСС), регистрирует и маточные сокращения (это делается с помощью специального тензометрического датчика).
С помощью кардиотокографии можно увидеть признаки кислородной недостаточности (гипоксии) плода. Кислородная недостаточность очень опасна, поскольку может привести к задержке развития плода, увеличивает риск различных нарушений в процессе родов и послеродовом периоде.
Исследование абсолютно безопасно для беременной женщины и ее ребенка.
Принципы работы кардиотокографии
Особенности проведения исследования:
КТГ лучше всего проводить на сроке около 32 недель. В более раннем периоде беременности достаточно сложно исследовать сердцебиение ребенка.
На сроке до 30 недель кардиотокографию применяют, если доктору не удается найти точку, в которой прослушивается сердце плода. В этих случаях аппарат может быть более чувствительным и точным, чем человеческое ухо.
Время проведения записи — от 30 до 90 минут, что связано с периодами сна и бодрствования плода. КТГ делают во время активной фазы. Данные предоставляются в виде графиков, которые фиксируются на бумажной ленте.
Перед обследованием женщине необходимо отдохнуть, выспаться, неплотно поесть.
Непосредственно перед процедурой на рабочий датчик наносится гель, который усиливает проводимость импульсов.
В процессе родов с помощью КГТ исследуются маточные сокращения и сердечный ритм плода.
Важно! Анализировать результаты должен опытный специалист, только он сможет отличить норму от патологии.
В клинике «МедикСити» кардиотокография проводится на современном высокоточном УЗ-оборудовании, что позволяет врачу-гинекологу получить четкую картину состояния плода и применить правильную тактику ведения беременности и родов. В некоторых случаях на основании данных кардиотокографии врач может порекомендовать женщине госпитализацию.
Кардиотокография в МедикСити
Кардиотокография в МедикСити
Кардиотокография в МедикСити
Как проводится КГТ
Для получения точных данных во время кардиотокографии женщине необходимо находиться в правильном положении: полусидя или лежа на левом боку. Если будущая мать будет лежать на правом боку, матка может передавить нижнюю полую вену, что приведет к осложнениям.
Перед началом исследования врач прослушивает стетоскопом живот беременной женщины и находит точку, в которой лучше всего слышно, как бьется сердечко ребенка. Это зависит от того, как повернулся малыш в утробе матери. Лучше всего проводить КТГ в течение 2-3 часов после приема пациенткой пищи. Во избежание получения ошибочных данных не следует делать кардиотокографию ранее, чем через час после внутривенного введения будущей маме глюкозы.
Сколько времени занимает КТГ
Исследование может проводиться достаточно длительное время, от 30 минут до полутора часов. Если это не первое обследование, а предыдущее проходило около 10 дней назад, то обследование может занимать не больше 10 минут.
В каких случаях делается КТГ?
Кардиотокография проводится для выявления патологии развития плода на ранней стадии беременности. Исследование проводится в следующих случаях:
УЗИ сканер Voluson 10
Какие проблемы диагностируются с помощью кардиотокографии
Кардиотокография является дополнительным методом обследования. Поэтому нельзя поставить точный диагноз лишь на основании ее результатов. Однако с помощью КТГ можно обнаружить развитие различных патологий плода, в том числе следующие нарушения:
Если на КТГ обнаружились нарушения в состоянии плода, дополнительно проводятся УЗИ и допплерография.
Как анализируются данные кардиотокографии
Аппарат регистрирует и анализирует сердечный ритм в покое, при небольших схватках (на разных сроках), в движении.
Одна из самых частых расшифровок — расшифровка по Фишеру, которая включает в себя следующие показатели:
При анализе все показатели подсчитываются, 2 балла — это норма, 1 балл — ухудшение показателя, 0 баллов — это патология. Оценка производится по десятибалльной шкале.
Возможны следующие значения:
меньше 4 баллов — критическое состояние плода, срочно необходимо провести ультразвуковое исследование плода. Решение о дальнейшей тактике ведения беременности принимается консилиумом врачей.
Качество выполнения кардиотокографии и достоверность расшифровки результатов зависят от точности аппаратуры и профессионализма врачей-гинекологов. Именно поэтому мы приглашаем вас в многопрофильную клинику «МедикСити», где прием ведут высококвалифицированные специалисты, применяющие в своей работе самое передовое оборудование! О том, как наши врачи проводят осбледование плода, рассказывается в данном видеоматериале.
Мы поможем вам позаботиться о будущем ребенке!