зуд при ветрянке чем облегчить у детей
Чем снять зуд при ветрянке у детей: обзор препаратов, инструкции, отзывы
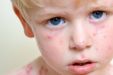
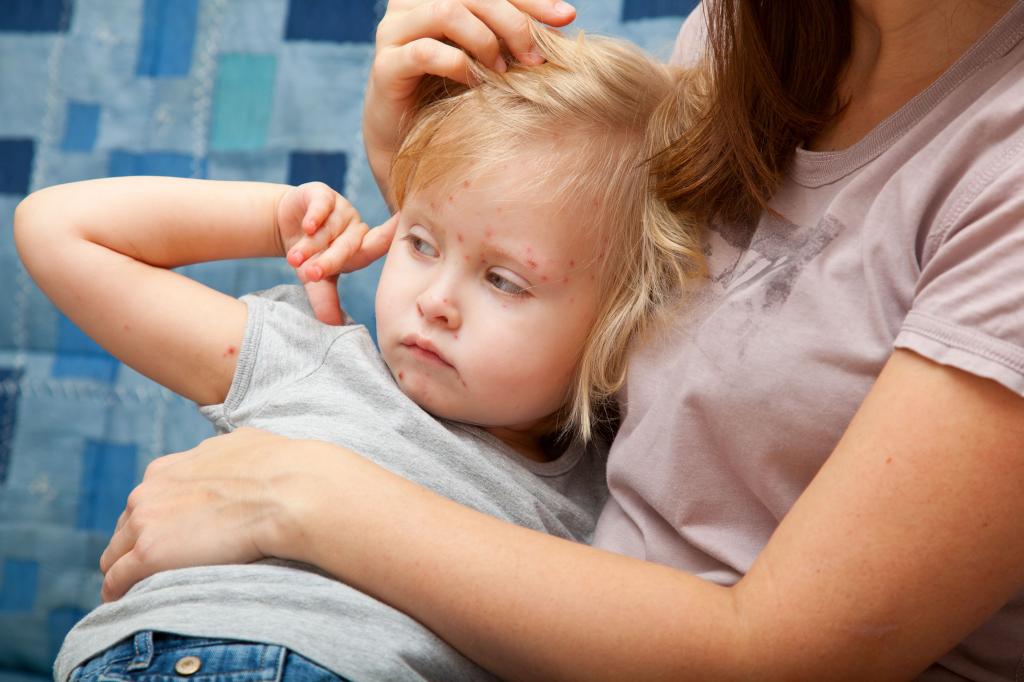
Из ряда инфекционных заболеваний наиболее распространенным является ветрянка у детей. Болезнь протекает с обильными высыпаниями по всему телу. Они могут быть и на коже головы под волосами. Ребенка беспокоит сильный зуд и днем, и ночью. Вполне естественно, что родителей интересует, что это за болезнь и чем снять зуд при ветрянке у детей.
Действительно, чешутся высыпания очень сильно. Даже старшие дети во время ветрянки не могут с ним совладать, не говоря уже о малышах.
Почему возникает зуд?
При этом заболевании дискомфортные ощущения могут проявляться в разной степени, но они не оставляют детей ни на минуту. Почему же проявляется такая реакция? Ее причиной является локализация вируса герпеса. Как правило, пузырьки поражают поверхность кожи и деятельность возбудителя связана с процессами, которые проходят именно в кожных покровах. При внедрении в организм вирус герпеса некоторое время скрывается в нервных ганглиях, но его активность больным не оставляет шанса – вирус не просто активно размножается, но и выделяет продукты жизнедеятельности.
К этим веществам относят собственные погибшие защитные клетки, противостоящие герпетической инфекции. По этой причине при кожной интоксикации появляется аллергический зуд. Ответ на нее происходит по-разному:
Течение болезни
Это инфекционное заболевание, которое вызвано вирусом герпеса. Особенностью вируса III типа является его высокая летучесть – он способен в плохо проветриваемом помещении распространяться на 20 метров. В результате им может заразиться любой человек, не болевший ветрянкой в детстве. Чаще всего заболеванию подвержены дети дошкольного возраста, хотя в редких случаях им могут быть поражены и взрослые пациенты, и новорожденные.
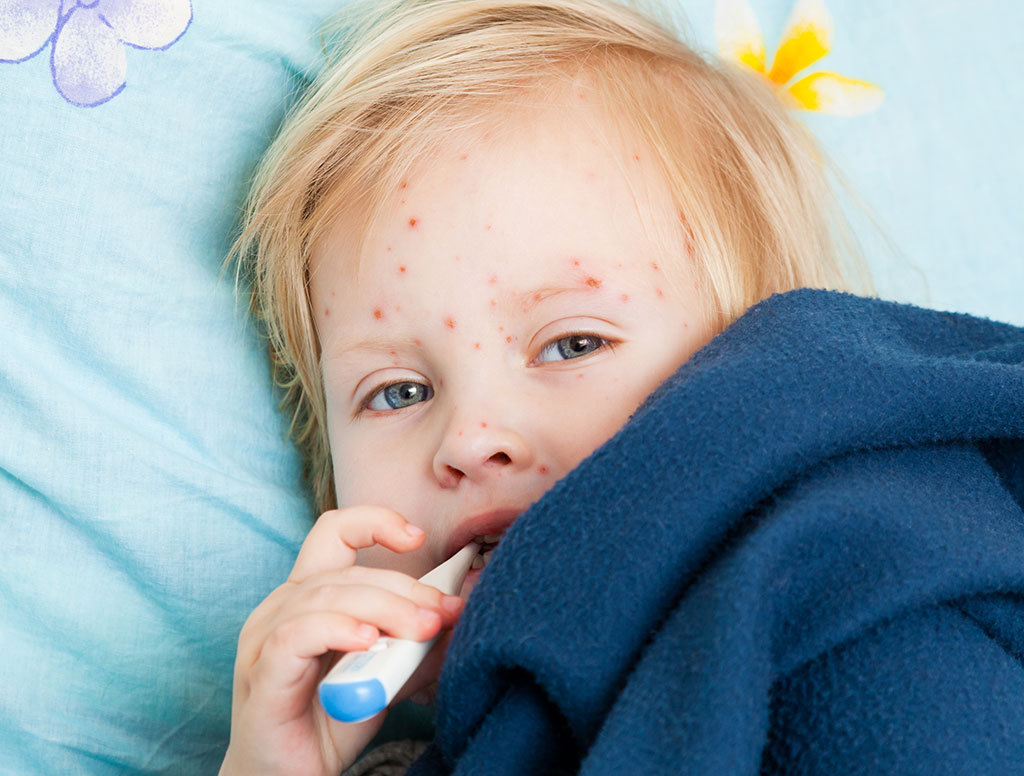
В этом случае болезнь протекает тяжело, малышам нередко диагностируют нетипичные формы болезни. Примерно к 6 годам у 70 % детей вырабатываются антитела к вирусу и иммунитет, сохраняющийся всю жизнь. Родителям важно знать, как начинается ветрянка у детей. Первые признаки проявляются в период от 11 до 21 дня (инкубационный период).
Такой продолжительный инкубационный период вызывает замешательство родителей. Они считают, что встреча с больным была давно, казалось бы, угроза заражения миновала. И именно в этот момент ребенок начинает жаловаться на озноб, ломоту в теле, температура повышается до +39 °C, появляются выделения из носика, малыш становится вялыми, сонливым. Через день-два на коже появляется сыпь.
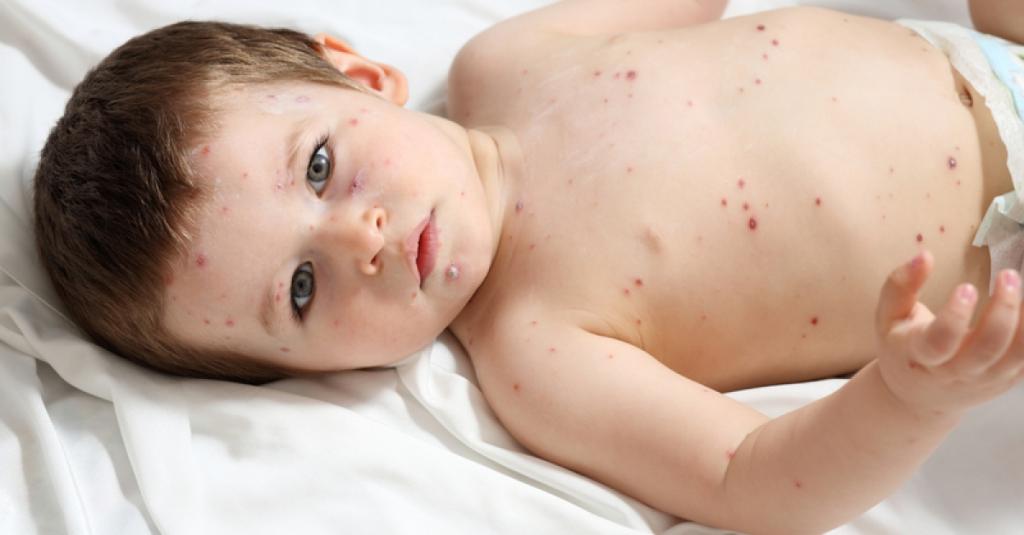
Она вначале пятнистая либо мелкоточечная. Дети жалуются на зуд. Малыши до четырех лет ведут себя беспокойно. Через сутки пятна превращаются в пузырьки с серозным содержимым. Они вскрываются через несколько дней. На их месте появляются корочки на коже. После того как они сходят, ранки полностью заживают, не оставляя рубцов.
Следует знать, что свежая сыпь появляется каждые два-три дня в течение недели, потому все элементы сыпи различные (полиморфные). О том, чем мазать при ветрянке у детей высыпания, мы расскажем чуть позже. Ребенок заразен за два дня до появления сыпи, в период высыпаний и семь дней спустя после последнего подсыпания. Как правило, чем младше ребенок, тем легче он переносит болезнь.
Симптомы ветрянки у детей:
Зная, как начинается ветрянка у детей, первые признаки не заметить невозможно.
Лечение ветрянки
В борьбе с зудом при ветрянке помогают медикаментозные препараты. Их применение направлено на борьбу с выработкой гистамина, активно продуцируемого при аллергической реакции. Чем меньше его вырабатывается, тем менее активно протекает воспалительный процесс.
Антигистаминные препараты
Итак, чем помочь заболевшему малышу, как уменьшить зуд при ветрянке у детей? Самыми эффективными являются антигистаминные препараты, которые выпускаются в форме суспензий, капель, капсул или таблеток. Они направлены на:
Важно знать, что решить, чем снять зуд при ветрянке у детей, может только врач. Он учтет особенности организма малыша и то, как протекает недуг.
Противотревожная терапия
Из-за сильного и мучительного зуда дети нервничают и капризничают. Чтобы малыш успокоился и не расчесывал папулы, врач назначает средства, благотворно влияющие на нервную систему: «Валерианахель», кисель «Леовит», препараты «Фенозепам» или «Фенибут», гомеопатические гранулы «Шалун». Хорошие результаты дает гомеопатический препарат «Нервохель», который помогает успокоить во время болезни ребенка. Он выпускается в форме таблеток. Их необходимо рассасывать под языком, поэтому средство рекомендовано для детей старшего возраста. Детям старше трех лет назначают по одной таблетке трижды в день.
Средства для наружного применения
Наряду с зеленкой, являющейся натуральным антисептиком, фармацевтическая промышленность сегодня предлагает множество кремов, мазей и гелей для наружного применения при ветрянке. Чем снять зуд быстро и эффективно? Чаще всего малышам назначают следующие препараты.
«ПоксКлин»
Препарат для лечения сыпи на больших участках кожи, не содержащий агрессивных токсичных компонентов, позволяющий быстро уменьшить проявления болезни у детей. «ПоксКлин» охлаждает и успокаивает, заживляет и смягчает кожу, предотвращает образование рубцов. Он не только способствует быстрому заживлению ран, но и не допускает появления новых высыпаний.
Препарат необходимо хранить в защищенном от солнечных лучей, прохладном и недоступном для детей месте. Для старших детишек рекомендуется использовать в форме геля «ПоксКлин» при ветрянке. В инструкции по применению рекомендуется его наносить на кожу и аккуратно втирать. Обработку проводят в медицинских перчатках. Чтобы был сильнее охлаждающий эффект, перед использованием флакон с лекарством ставят в холодильник на несколько минут.
После нанесения средства его аккуратно растирают с помощью ватных дисков или палочек. Частота нанесения препарата инструкцией не ограничена. Рекомендуется наносить его при каждой смене одежды, но не менее трех раз в день. Эффективность этого средства заметна после первого применения. Симптомы зуда значительно снижаются. С аналогичным эффектом:
«Каламин» лосьон
Согласно инструкции, лосьон «Каламин» при ветрянке можно применять с первых дней жизни, благодаря тому, что в его состав входят только натуральные компоненты. Активными веществами являются:
Кроме того, в его состав входит очищенная вода, глицерин, цитрат натрия, бентонит, разжиженный фенол. Препарат не содержит спирта и гормонов. По инструкции, лосьон «Каламин» при ветрянке перед применением встряхивают и наносят на ватный диск. Им обрабатывают пораженные участки кожи и дают средству впитаться.
Противовирусная терапия
Лечение ветрянки у детей сводится к снижению симптоматики заболевания, поскольку в раннем возрасте она переносится довольно легко. Однако в некоторых случаях бывает слишком велика концентрация вируса в организме. При этом применяются противовирусные препараты. Самым эффективным из них является «Ацикловир» в виде таблеток или мази.
Этот препарат направленно действует на вирусы герпеса I, II и III типа Varicella zoster. Именно он и является возбудителем ветрянки, и опоясывающего лишая. Его применение позволяет снизить концентрацию вируса, уменьшить количество высыпаний и ускорить образование корочек.
Его применение следует начинать при первых признаках заболевания. «Ацикловир» при ветрянке у детей назначают в следующей дозировке:
Чтобы рассчитать более точную дозировку, используют формула – 20 мг/кг 4 раза в сутки. Детям, не достигшим трехлетнего возраста, применение этого средства противопоказано.
Из этой группы медикаментов действенными считаются:
Народные методы лечения
Чем снять зуд при ветрянке у детей, используя народные средства? Для облегчения состояния малыша используются следующие методы:
Основной симптом ветрянки – зуд, который может вызвать более серьезные последствия в результате расчесывания ранок и попадания в них инфекции.
Соблюдение санитарных норм
Заболевшему ребенку необходимо коротко остричь ногти. При расчесывании папул в них могут проникнуть бактерии, которые вызовут воспалительный процесс. Постельное белье у ребенка должно быть из натуральных тканей. Его следует менять каждый день. Комнату, в которой находится больной ребенок, необходимо проветривать регулярно. Ребенок нуждается в обильном питье, которое очистит организм и ускорит выздоровление.
Отзывы о лечении ветрянки
Многие родители справедливо полагают, что только врач может решить, какие средства эффективнее при лечении ветрянки. Кому-то больше помогает снять зуд «ПоксКлин» либо его аналоги («Циндол» или «Каламин»). Но судя по инструкции, «ПоксКлин», содержит растительные экстракты, он более безопасен. После нанесения его зуд уменьшается практически сразу, сыпь подсыхает, корочки отслаиваются.
Так как ветрянка проявляется не только сыпью, но и интоксикаций, которая проявляется высокой температурой и другими симптомами, лечение обязательно должно быть комплексным. Самолечение и несвоевременная терапия может вызвать осложнения, поэтому консультация с педиатром необходима.
ВЕТРЯНАЯ ОСПА
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
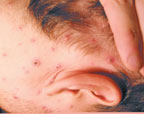 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
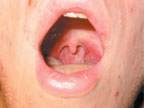 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
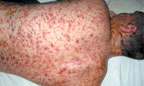 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Осложнения
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Дифференциальная диагностика
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Лечение
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
Литература
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет