задули вену что будет
Острый венозный тромбоз подключичных вен
Острый венозный тромбоз подключичных вен (синдром Педжета—Шреттера)Синдром Педжета—Шрёттера — это острый тромбоз подключичной вены
Синдром назван в честь Джеймса Педжета, впервые предположившего тромбоз вен, вызывающий боль и отёчность верхних конечностей, и Леопольда фон Шрёттера, позже связавшего клинический синдром с тромбозом подключичной и подмышечной вен.(синоним: тромбоз усилия).
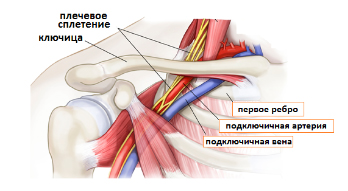
Частота данного заболевания составляет 13,6—18,6 % общего числа больных с острыми тромбозами полых вен и их магистральных притоков. Наиболее часто синдром Педжета—Шреттера встречается в молодом возрасте, преимущественно в период от 20 до 30 лет. Данная патология чаще встречается у мужчин. Правосторонняя локализация процесса наблюдается значительно чаще (в 2—2,5 раза). Тромбоз подключичной вены при синдроме Педжета-Шреттера вызван хронической травматизацией вены и ее притоков в области реберно-ключичного промежутка (рис. 1). Заболевание чаще возникает в связи с физическим усилием в плечевом поясе. Симптомы заболевания могут появиться как во время выполнения обычной работы, так и после сна.
Рисунок 1. Анатомия реберно-ключичного промежутка.
Симптомы синдрома Педжета-Шреттера
Основной симптом — отек пораженной верхней конечности и в меньшей степени верхних отделов грудной клетки на стороне поражения.
Одной из особенностью заболевания являются острое начало и быстрое прогрессирование, без всяких видимых причин и предвестников, буквально на глазах, вся конечность отекает и становится цианотичной. Реже клинические проявления заболевания продолжаются в течение 2— 3 дней. Характерной особенностью отека при синдроме Педжета—Шреттера является отсутствие ямки после надавливания пальцем.
Наиболее часто больных беспокоят различные по характеру и интенсивности боли в конечности, в области плечевого пояса, усиливающиеся при физической нагрузке, а также слабость, чувство тяжести и напряжения.
Расширение и напряжение подкожных вен в ранние сроки заболевания отмечаются обычно в области локтевой ямки. В последующем, с уменьшением отека, расширенные вены наиболее выражены в области плеча и предплечья, плечевого пояса, передневерхнего отдела грудной клетки.
В большинстве случаев окраска кожных покровов верхних конечностей бывает цианотичной, реже — розово-цианотичной. При поднятии руки вверх синюшность уменьшается, а при опускании нарастает.
Очень важным признаком синдрома Педжета — Шреттера является несоответствие между резко выраженными местными изменениями и общим состоянием больных. Температура тела обычно нормальная, общее состояние больных не страдает.
Диагностика
Внезапное возникновение отека, цианоза и онемения верхней конечности, связанное с физической нагрузкой, — основополагающие симптомы данной болезни.
На сегодняшний день приоритетными в диагностике являются ультразвуковые методы исследования: допплерография, ультразвуковое дуплексное сканирование (УЗДС), ультразвуковое триплексное сканирование (УЗТС). Точность методик превышает 90%. Неинвазивность и безопасность позволяют использовать его неоднократно, не причиняя вреда пациенту.
Флебографическое исследование дает подробную информацию о локализации и протяженности тромбоза подмышечных и подключичных вен, компенсаторных возможностях колатерального оттока крови, этиологии патологического процесса.
Лечение
В острой стадии при тяжелых случаях показана госпитализация пациентов. Легкие случаи заболевания лечат в амбулаторных условиях.
Руку фиксируют на косынке, используют компрессионные рукава, придают возвышенное положение руке.
Медикаментозное лечение включает назначение антитромботических средств, противовоспалительных и обезболивающих препаратов.
Местно применяют различные топические средства и физиотерапевтические процедуры (коротковолновая диатермия, токи УВЧ, электрофорез).
Прогноз
Прогноз при синдроме Педжета— Шреттера благоприятный для жизни, однако полного выздоровления не наступает. Осложнения заболевания в виде эмболии легочной артерии и венозной гангрены представляют исключительную редкость. У большинства из них сохраняются остаточные явления венозной недостаточности конечности, и лишь часть больных возвращаются к прежней физической работе. Большинство больных нуждаются в переводе на более легкую работу, а часть из них — в установлении инвалидности.
С целью получения диагностической и лечебной помощи пациентам, с различными заболеваниями сосудистой системы включающим тромбозы вен различных локализаций можно обратиться в МБУЗ КДЦ «Здоровье» на прием к сердечно-сосудистым хирургам.
В арсенале диагностических возможностей – УЗ триплексное сканирование (УЗТС), спиральная компьютерная томография, современные рентгенхирургические методы исследований (СКТ, флебография и др.).
При выявлении показаний пациент может быть госпитализирован в стационар МБУЗ КДЦ «Здоровье», в отделение сердечно-сосудистой хирургии.
Обращаем Ваше внимание на то, что: лекарственные препараты, медицинские услуги, в том числе методы профилактики, диагностики, лечения и медицинской реабилитации, медицинские изделия, упомянутые на данном сайте – могут иметь противопоказания, проконсультируйтесь со специалистом!
Тромбофлебит
Содержание статьи:
Что такое тромбофлебит
Тромбофлебит (острый тромбофлебит, тромбоз поверхностных вен, ТПВ) – это воспаление венозных стенок с дальнейшим образованием сгустков крови. Тромб плотно прикрепляется к воспаленному сосуду. Если вовремя приступить к лечению, то тромб рассасывается, воспаление проходит, а венозный просвет восстанавливается и не влияет на кровоток.
Виды (классификация) заболевания
Тромбофлебит делится на несколько видов с учетом происхождения и зарождения болезни, локализации очага, обширности поражения.
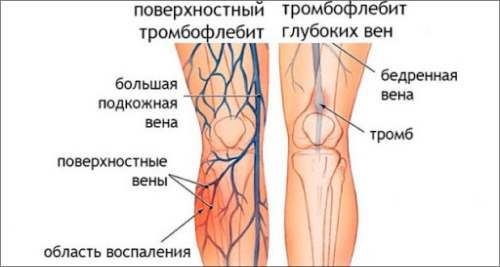
Тромбофлебит вен делится по зоне поражения на:
В зависимости от наличия или отсутствия патогенов подкожный тромбофлебит бывает:
По размеру тромба заболевание бывает:
По обширности патологического процесса выявляется:
Сначала развивается тромбофлебит поверхностных вен нижних конечностей. При отсутствии лечения заболевание перерастает в тромбоз глубоких вен, тромбофлебит большой подкожной вены.
Стадии
Последовательность развития заболевания следующая:
Чем тромбофлебит отличается от варикоза
Варикоз – это повышенное давление в истонченных и неэластичных венах, а тромбофлебит – это воспаление венозных стенок с последующим образованием сгустков крови. Чаще всего диагноз тромбофлебит становится следствием варикоза.
Тромбофлебит отличается от варикоза следующими симптомами:
Признак
Варикоз
Тромбофлебит
распираюзая и колющая
Изменение внешнего вида ног
заметна извилистость и выпирание вен
уплотнения и комки при прощупывании
Изменение цвета кожи
бледная кожа, синие вены
Обе патологии развиваются в результате нарушенного гемостаза, но воспаление венозных стенок чаще связано с попаданием инфекционного агента. Разница в отсутствии локального воспаления. При варикозе вены не воспаляются. В этом случае только нарушена циркуляция крови.
Причины и факторы риска развития тромбофлебита
Тромбофлебит нижних конечностей редко начинается спонтанно. Чаще всего болезнь становится осложнением заболеваний ног. Механизм развития связан с неправильным оттоком лимфы и крови по венам и сосудам. После травмирования внутреннего слоя вены открывается кровотечение. В ответ на это образуется кровяной сгусток. Он предотвращает потерю крови, но со временем разрастается и перекрывает полностью просвет сосуда, не дает крови циркулировать.
Предшествует этому процессу следующие факторы:
Другими причинами тромбофлебита могут быть:
В группу риска входят:
Симптомы
Признаки тромбофлебита проявляются сразу. Заподозрить заболевание можно по следующей клинической картине:
На начальной стадии симптомы местные, то есть общее состояние не изменяется. По мере прогрессирования болезни нарушается подвижность. Больной отмечает слабость в ногах и не может долго стоять. При сгибании стопы чувствует напряженность голени и бедра. Температура варьируется от 37 °С до 39 °С.
Отличительные признаки тромбофлебита голени – икроножная мышца синеет, на ней вздуваются вены. Боль настолько сильная, что пациент не может наступать на ногу.
Тромбоз подвздошно-бедренной вены проявляется болью в пояснично-крестцовом отделе позвоночника, болью в паху и нижней трети живота с одной стороны.
Тромбоз бедренной вены отличается разбуханием вен в верхней части бедра, дискомфортом в области паха.
Опасность тромбофлебита
Тромбофлебит опасен тем, что образовавшийся тромб может оторваться, с током крови распространиться. При попадании в легочную артерию развивается тромбоэмболия, что вызывает летальный исход.
Если приступить к лечению не сразу, повышается риск флеболита. Заболевание характеризуется зарастанием венозного просвета соединительной тканью с последующим нарушением кровоснабжения и лимфооттока.
Диагностика тромбофлебита
Диагностика состояния нижних конечностей включает:
Лечение тромбофлебита
Лечебные действия направлены на подавление воспаления, рассасывание тромба и разжижение крови.
Медикаментозное лечение тромбофлебита вен подразумевает прием:
Компрессионная терапия с использованием бандажей, эластичных чулок или рукавов 2 класса ускоряет кровоток в поверхностных и глубоких венах, тем самым препятствуя росту тромба. Кроме того, компрессия оказывает обезболивающее действие.
Физиотерапия – эффективный метод лечения тромбофлебита вен. После снятия острой симптоматики назначают курс магнитотерапии, инфракрасного излучения, ультрафиолетового облучения, дарсонвализации на выбор. Процедуры купируют воспаление, усиливают кровообращение, ускоряют регенерацию внутренних стенок вен.
Хирургическое вмешательство назначается, если тромб разрастается и нарастает угроза перекрытия просвета сосуда. Есть несколько видов операций при тромбофлебите:
Рекомендации и противопоказания при тромбофлебите
Врач советует соблюдать диету, носить обувь на невысоком каблуке с удобной колодкой.
Нужно исключить прием гормональных препаратов и выбрать иной метод контрацепции.
Профилактика тромбофлебита
Люди, входящие в группу риска, должны ежегодно консультироваться с флебологом и проходить УЗДГ сосудов. Врач подбирает флеботоники для улучшения оттока крови. Важно вести здоровый образ жизни, гулять пешком и отказаться от вредных привычек. Больным ожирением следует нормализовать вес.
Последствия воздуха в вене
Врачи заинтересовались возможностью переливания крови только в середине семнадцатого века, но различного рода инъекции, в том числе и в вену, проводились еще во времена Гиппократа, что было подробно описано в его многочисленных трудах на медицинскую тематику. Невзирая на примитивный уровень медицины в то время (по современным меркам), уже тогда эскулапы знали, что воздух в вене может стать причиной угрожающих последствий для здоровья, а иногда и смерти, но пока человечество не придумало более действенных средств введения медицинских препаратов и биологических жидкостей, чем ставшие привычными для всех уколы и капельница.
Такое положение вещей обусловлено доступностью капельниц и шприцов, их эффективностью, простотой использования и относительной безопасностью. Она не является абсолютной не из-за опечатки автора, а в силу ряда объективных факторов. Один из наиболее значимых – возможность проникновения воздуха в кровяное русло в процессе выполнения инъекции. Ни одно млекопитающее не может жить без кислорода, но его присутствие в вене и внутри кровяной системы человека может стать причиной очень серьезных осложнений, в том числе непоправимых. В этой статье речь пойдет о природе деструктивных процессов, вызванных попаданием воздуха в вену, их последствиях и профилактических мерах, призванных предупредить ситуацию.
Нужна помощь с внутривенным уколом?
Поставим укол у вас на дому через 1 час
Как воздушный пузырек может попасть в кровь
Каждый студент медицинского учебного заведения любого уровня аккредитации с первых курсов знает, что перед выполнением инъекции следует убедиться в отсутствии воздуха в игле, шприце или капельнице. Он должен вытесняться жидкостью перед ее введением в вену, в чем каждый медработник обязан убедиться перед началом процедуры. Игнорирование этого правила говорит об отсутствии квалификации у специалиста, либо о банальном человеческом факторе, по причине которого может допускаться потенциально фатальная ошибка. Воздух при инъекциях в вену может проникнуть внутрь только в силу вышеописанных факторов.
Последствия попадания воздуха
Ситуации, в которых воздух оказался в вене, в медицинской литературе называются эмболией. Они случаются крайне редко, но если имеют место, в организме может происходить следующее:
Несмотря на то, что возможность проникновения воздуха в кровеносную систему при внутривенном уколе или постановке капельницы нельзя исключить полностью, медики уверяют, его объем не сможет нанести ощутимого вреда здоровому человеку. Опасными последствиями чреваты только сознательное введение внушительного количества воздуха или его случайное проникновение в ходе оперативного вмешательства, ранения, родов, в прочих внештатных ситуациях.
Признаки попадания воздуха в кровеносную систему
Если оплошность была допущена, это не всегда можно заметить визуально. Если же после инъекции появились следующие признаки, можно с большой долей вероятности предположить, что он попал туда:
Что делать, если воздух все же попал в вену
Если инцидент имел место в стационаре, медицинский персонал должен незамедлительно принять меры, призванные не допустить появление негативных последствий. К ним относятся:
Если воздух проник в вену дома, следует незамедлительно обратиться к квалифицированным специалистам, вызвав скорую помощь. До ее приезда нужно снять капельницу и принять удобное положение. Если имеет место вздутие вены, имеет смысл перетянуть ее, чтобы не допустить попадание воздуха в миокард.
Профилактические меры
В медицинской литературе вены классифицируются как кровеносные сосуды, обеспечивающие транспортное сообщение для кровотока от всех жизненно важных органов к миокарду. Их важность для организма невозможно переоценить. Чтобы не дать капельнице возможности повредить их и причинить вред организму, допустив попадание воздуха в сосуды, необходимо придерживаться простых правил при выполнении любого рода инъекций в вену:
Доверять установку капельниц следует только квалифицированным профессионалам, идеально, если процедура будет выполняться в условиях стационара. Если такой возможности нет, следуйте рекомендациям, приведенным выше и удаляйте воздух из медприспособлений до того, как катетер или игла окажутся в вене. Так Вы убережете сосуды от повреждений, но и предупредите негативные последствия.
Флебит. Как распознать болезнь и получить лечение
Отдельный участок на ноге болит. Кожа плотная, горячая, мраморно-белого цвета. Вдруг появилась высокая температура, слабость и сильный отек ноги. Сопровождается симптомами, похожими на простуду, но антибиотики не помогают.
Флебит — это воспаление стенок сосуда, которое приводит к постепенному разрушению сосуда полностью. Опасность заболевания заключается в осложнениях, из-за отсутствия желания у пациента обратиться за медицинской помощью.
Появление тромбов (тромбофлебит), закупорка вен, тромбоз, абсцесс — это последствия отсутствия лечения. Чтобы их избежать, внимательно прислушиваетесь к собственному организму. Он обязательно укажет на первые признаки болезни. Определить заболевание поможет квалифицированный специалист — флеболог.
Важно обратиться к врачу при первых симптомах. Своевременная помощь поможет практически бесследно избавиться от флебита, возможных осложнений и причин заболевания. Давайте разберемся, как вовремя распознать и вылечить флебит.
Симптомы флебита
При остром и хроническом флебите поверхностных вен воспаленная вена напряжена и болит. Кожа на ноге плотная, горячая и покрасневшая. Вдоль вены появляются красные полосы.
При остром и хроническом флебите глубоких вен у пациента поднимается температура. Кожа над поврежденной областью утончается и краснеет. Вдоль воспаленного сосуда появляется красная полоса. Конечность отекает и болит. Пациент чувствует слабость организма.
Основные причины флебита
Развитие заболевания может быть спровоцировано факторами:
Причины постинъекционного флебита
Иногда флебит возникает после внутривенных инъекций, введения катетера самостоятельно и, при этом, из-за несоблюдения должного уровня гигиены. Вследствие чего происходит спазм, сужение сосуда, занесенная инфекция вызывает воспаление вены (постинъекционный флебит).
Первые симптомы постинъекционного флебита появляются уже через 2-3 часа после процедуры: поднимается температура тела, место укола болит и уплотняется. Появляются покраснения, синяки и отек.
Лечение флебита
Первый шаг к выздоровлению — диагностика заболевания. Диагностика проводится врачом-флебологом при личной беседе с пациентом и осмотре пораженных вен. Затем врач назначает комплекс обследований, чтобы распознать вид флебита и составить тактику лечения, подходящую пациенту.
Комплекс обследований может состоять из разных процедур. И составляется в зависимости от состояния сосудов пациента и его здоровья в целом. Например, общий и биохимический анализ крови, коагулограмма крови, УЗИ сосудов, МРТ пораженной конечности.
Второй шаг лечения зависит от формы заболевания. Лечение флебита поверхностных вен проводится амбулаторно. Тяжелые стадии, требующие операции, лечатся с госпитализацией. При этом пациент проводит в Сосудистом центре сутки: 2 часа до операции, чтобы подготовится, на время операции и время для наблюдения после операции.
Сложные формы лечатся хирургическим путем. Применяются следующие виды хирургического вмешательства:
При легких формах проводят медикаментозное лечение. Пациенту назначают:
Комплекс препаратов зависит от формы заболевания. Лечение также сопровождается ношением компрессионного трикотажа и механотерапией (использованием специальных устройств и тренажеров для увеличения функциональности конечностей пациента).
Обратитесь за лечением флебита к врачу
Несмотря на разнообразие симптомов флебита, флеболог определяет форму и степень заболевания при осмотре. Назначает аппаратную диагностику и сопутствующие анализы крови. По результатам обследования составит план лечения, который подойдет именно вам.
В центре НМХЦ Н.И. Пирогова «Арбатский» врачи оперативно и грамотно подберут индивидуальный план лечения флебита и будут наблюдать пациента до самого выздоровления.
Запишитесь на прием во Флебологический центр НМХЦ им. Н. И. Пирогова по телефону:
+7 (499) 464-03-03 — адрес центра г. Москва, Гагаринский переулок, 37/8.
Инъекции
Инъекции внутрикожные, подкожнык, внутримышечные, внутривенные.
Инъекция — способ введения в организм неких растворов (например, лекарственных средств) с помощью шприца и пустотелой иглы или впрыскиванием под высоким давлением (безыгольная инъекция).
Виды инъекций
К основным видам инъекций относят следующие:
Внутримышечные инъекции
Внутримышечная инъекция — один из наиболее распространённых способов введения небольших объёмов лекарственных веществ. Мышцы обладают разветвлённой сетью кровеносных и лимфатических сосудов, что создаёт хорошие условия для всасывания лекарств. При внутримышечной инъекции создаётся депо, из которого препарат постепенно всасывается в кровеносное русло, что позволяет поддерживать примерно одинаковую концентрацию действующего вещества в крови в течение нескольких часов и тем самым обеспечить его длительное действие.
Для предотвращения осложнений, внутримышечные инъекции рекомендуется производить в местах тела, где имеется значительный слой мышечной ткани, и близко не располагаются крупные сосуды и нервные стволы. Длина применяемой иглы зависит от толщины слоя подкожно-жировой клетчатки, так как необходимо, чтобы при введении игла прошла подкожную клетчатку и срез её располагался непосредственно в мышце. Инъекции производят обычно в ягодичные мышцы, реже — в мышцы передней поверхности бедра или дельтовидную мышцу.
Возможные осложнения внутримышечных инъекций
При внутримышечных инъекциях возможны следующие осложнения:
Подкожные инъекции
Применяется, например, при введении инсулина.
Подкожно-жировой слой обладает густой сосудистой сетью, поэтому введённые подкожно лекарственные вещества оказывают действие быстрее по сравнению с введением через рот — они минуют желудочно-кишечный тракт, попадая непосредственно в кровоток. Подкожные инъекции производят иглой самого малого диаметра и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке, не оказывая на неё вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
В этих местах кожа легко захватывается в складку и минимальна опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
Кожа над местом введения собирается в складку, игла под углом 45° вводится в кожу, затем плавно в подкожно-жировую клетчатку вводится раствор лекарственного препарата.
Внутривенные инъекции
Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Наиболее важным правилом при этом является строжайшее соблюдение правил асептики (мытьё и обработка рук, кожи больного и т. п.).
Особенности строения вен
Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма. Также аналогом внутривенной инъекции является введение препарата через диафрагму рта в корень языка. Это связано с особенностями анатомического строения языка человека.
Подкожные вены верхней конечности — лучевая и локтевая подкожные вены. Обе эти вены, соединяясь по всей поверхности верхней конечности, образуют множество соединений, самое крупное из которых — средняя вена локтя, наиболее часто используемая для пункций. В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
По выраженности стенки можно выделить следующие типы:
Используя все перечисленные анатомические параметры, определяют следующие клинические варианты:
Наиболее пригодны для пункции вены первых двух клинических вариантов. Хорошие контуры, толстая стенка позволяют довольно легко пунктировать вену.
Менее удобны вены третьего и четвёртого вариантов, для пункции которых наиболее подходит тонкая игла. Следует только помнить, что при пункции «скользящей» вены её необходимо фиксировать пальцем свободной руки.
Наиболее неблагоприятны для пункции вены пятого варианта. При работе с такой веной применяют предварительную пальпацию (прощупывание), пункция «вслепую» не рекомендуется.
Осложнения при внутривенных инъекциях
Одной из наиболее часто встречающихся анатомических особенностей вен является так называемая ломкость. Визуально и пальпаторно ломкие вены ничем не отличаются от обычных. Пункция их, как правило, также не вызывает затруднения, но в месте прокола очень быстро появляется гематома, которая нарастает, несмотря на то, что все приёмы контроля подтверждают правильное попадание иглы в вену. Считается, что, вероятно, происходит следующее: игла является ранящим агентом, и в одних случаях прокол стенки вены соответствует диаметру иглы, а в других из-за анатомических особенностей происходит разрыв по ходу вены.
Нарушения техники фиксации иглы в вене также могут привести к осложнениям. Слабо фиксированная игла наносит дополнительную травму сосуду. Данное осложнение встречается, почти исключительно, у лиц пожилого возраста. При данной патологии введение лекарственного средства в эту вену прекращают, пунктируют другую вену и проводят инфузию, обращая внимание на фиксацию иглы в сосуде. На область гематомы накладывают тугую повязку.
Довольно частым осложнением бывает поступление инфузионного раствора в подкожную клетчатку. Наиболее часто после пункции вены в локтевом сгибе недостаточно устойчиво фиксируется игла, при движении больного рукой игла выходит из вены и раствор поступает под кожу. Иглу в локтевом сгибе рекомендуется фиксировать не менее чем в двух точках, а у беспокойных больных фиксировать вену на протяжении конечности, исключая область суставов.
Другая причина поступления жидкости под кожу — сквозной прокол вены, это чаще бывает при применении одноразовых игл, более острых, чем многоразовые, в этом случае раствор поступает частично в вену, а частично под кожу.
В случае нарушения центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна. В этом случае больного просят более энергично сжимать и разжимать пальцы и параллельно похлопывают по коже, просматривая вену в области пункции. Как правило, этот приём более или менее помогает при пункции спавшейся вены. Первичное обучение медперсонала на подобных венах недопустимо.