сопли не высмаркиваются у взрослого что делать
Синдром постназального затека
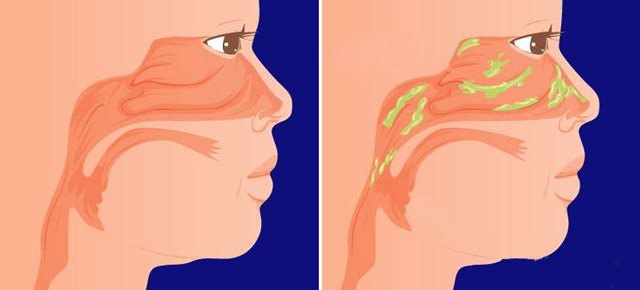
В норме в носоглотке постоянно присутствует небольшое количество слизи, которая вырабатывается экзокринными железами. Слизь смешивается со слюной и дальше движется в пищеварительный тракт. Слизь необходима для увлажнения и очистки носовой полости, носоглотки от посторонних веществ, которые попадают в дыхательные пути с воздухом. Этот процесс абсолютно физиологичен и не доставляет неудобств. Дискомфорт возникает, когда количество слизи увеличивается и меняется ее вязкость. Синдром постназального затека является патологическим состоянием и требует внимания со стороны специалиста.
Почему сопли стекают по задней стенке горла
Патология сопутствует ряду ЛОР-заболеваний. Возможными причинами, по которым сопли стекают по задней стенке горла, являются:
С появлением соплей в горле могут сталкиваться женщины во время беременности. Аналогичная ситуация возникает у людей, работающих на вредном производстве или проживающих в регионах с плохой экологией, курильщиков. Химические испарения, табачный дым, попадание в дыхательные пути частиц средств бытовой химии приводит к раздражению слизистой, поэтому выработка слизи увеличивается и сопли стекают в горло.
Проблема затекания появляется на фоне приема определенных лекарств. В частности, подобная ситуация может быть связана с бесконтрольным применением сосудосуживающих капель для носа. Пока пациент применяет данные медикаменты, наблюдается постназальное стекание слизи. После отмены препарата выработка слизи нормализуется и неприятные симптомы исчезают.
У некоторых людей сопли текут в горло при изменении температуры и влажности воздуха. При нормализации микроклимата состояние человека улучшается.
В ряде случаев появления постназального затека у взрослых и детей никак не связано с ЛОР-заболеваниями. Причиной становится патология органов пищеварения, которая сопровождается гастроэзофагеальным рефлюксом. Содержимое желудка регулярно забрасывается в пищевод, что вызывает отрыжку, боли в горле, раздражение слизистой. По этой причине усиливается выработка слизи и появляется постназальное стекание.
У некоторых пациентов данным симптомом сопровождаются эндокринные патологии, приводящие к гормональному дисбалансу.
Симптомы постназального затека
Осложнения синдрома
Как снять ночные стекания слизи
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать уровень влажности и употреблять много жидкости, чтобы облегчить ночной постназальный затек.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала затекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить его причину. В этом помогает общий анализ крови. При бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ. Вирусные инфекции приводят к нейтропении и лимфоцитозу. Аллергическим реакциям способствует эозинофилия.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита. При бактериальных инфекциях показан прием антибиотиков. Если воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение соплей в горле у взрослого
Синдромом постназального затекания страдают люди любого возраста. Чтобы узнать, как избавиться от соплей в горле, взрослому пациенту также требуется консультация ЛОР-врача. Специалист назначит комплекс обследований для выявления причины патологии и соответствующее лечение.
Что делать, если сопли в горле не проходят после применения лекарств? Такая ситуация может быть вызвана неправильно подобранной терапией или аномалиями строения внутриносовых структур и околоносовых пазух. В этом случае врач может выбрать другую схему консервативной терапии или порекомендовать хирургическое лечение.
Пациентам с искривленной носовой перегородкой выполняется септопластика. Это эндоскопическая операция, которая направлена на устранение деформации носовой перегородки без изменения формы наружного носа. Благодаря такой процедуре восстанавливается носовое дыхание и устраняется одна из основных причин ринитов и синуситов, которые и провоцируют постназальный затек.
Без проведения обследования нельзя сказать, чем лечить сопли в горле, поэтому данная ситуация требует обязательного внимания со стороны специалистов.
Густые сопли не высмаркиваются – причины, что делать взрослым и детям

Самое интересное то, что, как правило, сопли «пристают» к людям, имеющим предрасположенность к простудным заболеваниям.
Кто-то бережет себя, стараясь соблюдать гигиену, правильно одеваться по погоде, избегать контакты с больными людьми, но, все равно ходит с сопливым носом.
Другой человек, не задумывается над всеми этими премудростями, ест мороженое даже зимой и не болеет.
В большинстве случаев стартом ко всем заболеваниям является ослабленная иммунная система. При ее сбое люди начинают «подхватывать» вирусные инфекции, которые неизбежно сопровождаются соплями. Выделения бывают прозрачные и жидкие, а иногда сопли густые, не высмаркиваются и приносят много проблем больному.
Густая слизь в носу, которая не выходит, несет опасность возникновения осложнений (гайморит, отит, фронтит, этмоидит, других). В таких случаях основная задача –как можно быстрее разжижать густой секрет (сопли).
Механизм появления соплей
Слизь, находящаяся в небольших количествах в носу, нужна для защиты слизистых оболочек от патогенной микрофлоры. Если не проводить лечение уже наступившего ринита, болезнетворные микроорганизмы могут проникнуть в нижние отделы дыхательной системы и стать причиной появления бронхита или пневмонии.
Когда в нос попадают бактерии, вирусы, пыль и другие агенты, происходит повышенная выработка слизи. Выделения в норме считаются прозрачными и в меру густыми. Таким образом происходит своеобразная очистка носа. Человек высмаркивает слизь, с которой и устраняются патогенные микроорганизмы.
Сами сопли представляют собой смесь из белка муцина, соли и воды. На густоту соплей влияет белок муцин. Если организму самостоятельно не удалось защитить верхние дыхательные пути от инфекции, и иммунитет дал сбой, развивается болезнь, в нашем случае ринит.
Причины появления густых соплей
Выделения из носа могут иметь различный цвет, от прозрачного («водички») до темных оттенков, иногда с примесью крови. В нашей статье мы рассмотрим только густые сопли, имеющие различные цвета.
Белые сопли

Как правило такие сопли появляются после жидкого и прозрачного насморка.
Бывает так, что густые сопли белого цвета длятся долго, т.е. насморк затягивается более, чем на 10 дней. В таких случаях консультация отоларинголога необходима.
Нужно исключить воспалительный процесс и переход инфекции в околоносовые пазухи. Обычно затяжное течение соплей имеет место при отсутствии промываний и лечебных закапываний в нос.
Если больной замечает, что к белым густым соплям добавилась пена, или, например, изменился их цвет, скорее всего, помимо вирусной инфекции в носовой полости собрались и бактериальные «братья». Любое изменение цвета выделений – это сигнал, ничего на ровном месте не бывает. Поэтому, «цветные» сопли подлежат обязательной дифференциации и лечению, конечно, если больной не желает стать жертвой хронических инфекций носоглотки.
Густые сопли белого цвета часто наблюдаются у людей, находящихся длительное время в сухих помещениях. Если человек пьет мало воды, то это также один из факторов появления белых густых соплей. Педиатры отмечают, что белые сопли средней густоты – частый спутник прорезывания зубов у детей.
Желтые сопли
Окрашивание соплей в желтый цвет наблюдается у курильщиков. Никотин, находящийся в сигаретах, смешивается со слизью, и восходящим путем попадает в носоглотку. Желтые и густые сопли также могут свидетельствовать о прекращающемся рините, но, при условии, что слизь слегка окрашена, и такое явление длится не более трех дней. В остальных случаях следует насторожиться, возможно мы имеем дело с осложненным насморком и началом распространения бактериальной инфекции.
Большинство специалистов «не любят» желтоватые густые выделения из носа, т.к. такое граничное состояние не всегда позволяет врачу принять верное решение.
Вроде бы ничего страшного нет, но и на норму не тянет. То ли дело зеленые сопли, сразу можно смело назначать антибактериальные препараты.
Желтые сопли, особенно, если общее самочувствие больного не нарушено, как бы подлежат наблюдению, но, иногда, одно промывание солевыми растворами результата не дает, и, однажды утром пациент уже видит на платке «зелень». Вот поэтому и не любят доктора пограничные состояния у больных.
Идеально, при желтых соплях, провести бакпосев из носа. Но, и тут есть закавыка, готов результат будет только через 5 дней. Вот и приходится выбирать, то ли ждать пока сопли сами пройдут, то ли начинать лечебную терапию вслепую.
Врачи-лаборанты, проводящие анализы, подтверждают, что при желтых соплях практически в 80% случаев отмечается высевание бактерий. В основном это стафилококк или стрептококк, но могут быть и другие патогенные микроорганизмы.
Нейтрализованные бактерии, против которых противостоят защитные клетки организма, и окрашивают сопли в различные оттенки, начиная от светло желтого до коричневого цвета. При этом густота соплей может меняться ежедневно.
Зеленые сопли

С одной стороны – это указывает на борьбу иммунной системы с вредоносной патогенной микрофлорой.
Именно она, сопротивляясь нейтрофилам гибнет, отсюда и продукт распада этой «битвы» – зеленые сопли. С другой стороны, нет ничего хорошего в том, что все-таки идет воспалительный процесс, с которым немедля нужно покончить.
Зеленые сопли чаще всего возникают из-за недолеченного ринита. Бактериальная микрофлора интенсивно развиваясь может стать причиной не только насморка, но и заболеваний всей носоглотки, а также нижних отделов дыхательной системы.
Густые сопли с зеленым оттенком встречаются, как при остром рините с затяжным течением, так и в хронических случаях.
Коричневые сопли
Причиной появления коричневых соплей могут стать микозы, курение, наличие крови в носовой полости, озена, склерома, синуситы.
Для дифференциации заболевания необходимо пройти обследование у отоларинголога.
Густые сопли с кровью

Иногда при сильном высмаркивании больной напрягается и мелкие капилляры лопаются, отсюда и незначительные выделения крови.
В случае полипозных разрастаний возникает риск кровотечений из носа, только их характер будет более интенсивным. Также примесь крови может указывать и на другие болезни, не связанные с органами дыхания.
В этом случае отоларинголог подскажет к каким специалистам необходимо обратиться для до обследования.
Что делать, если не высмаркиваются
Если у больного нет особых противопоказаний, для устранения густых соплей рекомендуется выполнять следующее:
Народные методы
Не стоит забывать о народных средствах, которые не раз доказывали свою эффективность в лечении различных видов ринита, причем с наименьшими затратами для больного.
Сок каланхоэ

В каждую ноздрю больному закапывают по 2 капельки. Через несколько минут начинается сильное чихание, сопли, в прямом смысле этого слова, вылетают.
Большинство пациентов считают сок каланхоэ одним из лучших средств избавления от густых соплей с зеленью.
Масло чайного дерева

В каждую ноздрю вводят по 1 капле раствора. Процедуру выполняют дважды в день.
Такое лечение позволяет остановить рост бактериальной микрофлоры, и, как следствие, избавиться от густых и зеленых соплей.
Медовые капли

Закапывать нужно по две капли трижды в день.
Медовые капли хорошо растворяют густую слизь, больной начинает легко дышать, снижается риск возникновения гайморита.
Гомеопатические средства для лечения густых соплей
Следует заметить, что хронический насморк с зелеными соплями порой трудно поддается лечению. Бесконечные закапывания, ингаляции, прогревания, физиотерапия, дают лишь временный эффект. Как альтернативу больным нередко предлагают гомеопатическое лечение. Чтобы достичь нужного эффекта, обращайтесь только к дипломированным классическим гомеопатам.
В качестве знакомства с гомеопатическими препаратами, давайте познакомимся с самыми распространенным средствами, которые используются при лечении насморка.
Борец ядовитый – аконитум

Аконит больше подходит при острых процессах с бурным началом. Симптоматика нарастает с каждым днем.
Довольно-таки часто причиной возникновения соплей становятся аллергические реакции, в таком случае аконит будет кстати. Выраженная заложенность носа, отечность, густота соплей – аконит придет на помощь.
Туя западная – туя

Недаром тую называют грозой бородавок. Тую назначают при густых соплях, которые трудно высморкать, при этом у пациента часто есть сопутствующие симптомы.
Это может быть кашель, бронхоспазм, наличие полипов в носу. Цвет выделений имеет желтовато-зеленоватый оттенок. Нередко больные жалуются на изъязвление слизистой.
Классические гомеопаты при хроническом насморке назначают редкие приемы туи в высоких разведениях. Например, туя 1000 один раз в неделю на три месяца.
Больные отмечают, что на фоне приема туи у них куда-то пропали папилломы и стало меньше родинок. Какое удовольствие получают гомеопаты, когда, устраняя затяжной насморк им удается решить и другие проблемы со здоровьем пациента.
Прострел луговой – пульсатилла

Прострел луговой хорошо лечит затяжную простуду при которой наблюдаются густые трудноотделяемые сопли.
Больные жалуются на постоянно заложенный нос, лекарства действуют кратковременно, что заставляет постоянно с собой носить капли в кармане.
Часто присутствуют такие сопутствующие симптомы, как нарушение обоняния, охриплость, болевые ощущения в области гайморовых пазух.
Калий двухромовокислый – кали бихромикум

Также препарат решит проблему при назофарингите и полипозе слизистой носа.
Лук репчатый – алиум цэпа
Как часто на кухне хозяйки плачут от испарений лукового сока. Сущность гомеопатии – лечить подобное подобным. Следовательно, при использовании препарата алиум цэпа нужно обращать внимание на такой симптом, как аллергическая реакция. Именно она становится пусковым механизмом возникновения ринита, а густые сопли, отечность, трудное высмаркивание – это уже следствие.

Пациенты отмечают, что, попадая на свежий воздух им становится гораздо легче.
Еще на что необходимо обратить внимание при выборе алиум цэпа, это наличие у пациента жалобы на повышенную чувствительность к различным запахам, особенно цитрусовым.
Показаниями к лечению алиум цэпа также являются зловонные выделения из носовых путей, слизь при этом всегда густая. Иммунная система у таких больных сильно ослаблена. Нередко имеют место першение в горле, кашель, припухлость и болезненность век.
Бузина черная – самбукус

Особенно полезен самбукус при целом «букете» жалоб во время ОРВИ.
Все симптомы болезни обостряются в сырую погоду.
Известковая серная печень – гепар сульфур

Пациенты в межсезонье не приспособились еще к новым температурам и легко подхватывают простуду.
Промокли ноги, или, например, съел мороженое, и сразу же болит горло, или появляется насморк, – это все подвластно известковой серной печени.
Пациенты, которым назначают это средство, склонны к гнойным процессам, увеличению лимфоузлов, длительному субфебрилитету, герпетическим высыпаниям. Они часто жалуются на закладывание носа, болевые ощущения в носоглотке. После выздоровления у таких больных нередко наблюдается «температурный хвост».
Гепар сульфур назначают при различных иммунодефицитах, а также больным, которые болеют вирусными инфекциями по несколько раз в год.
Заключение
Насморк – это состояние, которое нужно держать под контролем. Любое изменение цвета и консистенции соплей должны насторожить. Густые сопли следует разжижать, нельзя допускать затруднения дыхания, что, в свою очередь, ведет к кислородному голоданию и другим осложнениям.
Надеемся, предложенная статья поможет читателю сориентироваться при лечении затяжного насморка, сопровождающегося густыми соплями. Будьте здоровы!
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.


