смещение шейных позвонков у ребенка 7 лет что делать
Перекошенность шейного отдела: виды нестабильности у детей
Что собой представляет процесс, при котором наблюдается выход позвонков шейного отдела позвоночника. Как он протекает у ребенка, по каким причинам образуется: симптомы, диагностирование, методы терапии для устранения дефекта.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
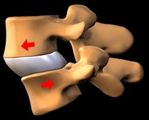
Патология, связанная с неестественным положением тела позвонков по отношению позвоночного столба в медицинской практике, носит название нестабильности.
Классификация по типам
Заболевание позвоночника, на фоне которого происходит утрата нормальной подвижности межпозвоночных дисков, относят к дегенеративному виду. Признак: боль появляется из-за давления диска на продольную связку, в результате чего нарушается его питание.
У ребенка от 2 лет и до 20-летнего возраста фиксируют первую стадию. Дети ощущают острый болевой дискомфорт вдоль позвоночника, либо боль проявляется в нервных корешках.
Причины недоразвитости
подвывих шейного позвонка у ребенка случается после травм, полученных при быстрых родах. Родовые пути еще не успели раздвинуться, а младенец, пробивая себе путь на свет, испытывает натиск на туловище. Он и приходится на шейные позвонки. У новорожденного наблюдаются отек тканей, синяки, незначительные кровоизлияния.
Не меньшую опасность представляет собой и слабая родовая деятельность. Младенец останавливается в родовых путях и длительное время находится без околоплодной жидкости. В результате чего нарушается целостность позвонков шеи. Как факт – отекание тканей и излитие крови в полости тела.
При аномалии обвития пуповиной она сжимает поперечные отростки с такой силой, что они, будучи хрупкими, сдвигаются. Замечают повреждение до пяти лет. Головка малыша повернута на 180 градусов, или его вес составляет более 3,7 кг.
У старших детей недуг развивается:
Смещение дисков не всегда беспокоит человека. Наблюдаются головные боли из-за интенсивных физнагрузок. Если ребенок сидит в неправильном положении с низко опущенной головой или сильно наклонился вперед. При этом сгибать/разгибать, поворачивать шею становится все труднее. Признаком нестабильности становится онемение рук и ног, предобморочное состояние.
Мышечный корсет напряжен постоянно, отчего и возникает болезненный дискомфорт. Боли в виде прострелов в нижних и верхних конечностях, вялость рук. При пальпации участки тела отзываются болью. Очаговая невралгия сопровождает нестабильность шейного участка.
Шум в ушных раковинах устраняется после стабилизации анатомически правильного поворота головы. Чтобы не развился горб, следует следить за осанкой.
Диагностические мероприятия
Медик перед постановкой диагноза осматривает больного малыша, выслушивает его жалобы, проводит тщательный осмотр. Невропатолог осматривает лицо ребенка. Сужение зрачков – признак нестабильности шейного участка. Деформация шеи, характеризующаяся неправильным положением головы, легко объясняется тем, что нервные корешки, связанные с глазами, сжимаются под действием отростков. Квалифицированный специалист найдет приметы кривошеи.
Для первичного осмотра подходит прощупывание предплечий. У них тонус повышен. Детки обладают слабой физподготовкой. Мускулатура напряжена нестабильно. Нажатие на отростки приводит к боли. Выполнять наклон вправо/влево проблематично.
Чтобы выявить смещение позвонков позвоночного столба, прописывают МРТ и компьютерную томографию. Основываясь на снимках, изучают целиком шейный отдел либо его участок, устанавливают ширину позвоночного канала, визуализируют межпозвонковые диски. Ультразвуковое исследование проинформирует о мягких тканях и сосудах.
Терапевтическая методика
Путь к выздоровлению лежит через своевременное установление патологии. Чем раньше медик назначит адекватную терапию, тем больше шансов на успех.
Не последнюю роль в комплексе мероприятий занимает материнское здоровье. Старшим деткам необходимы спортивные занятия, поддерживающие иммунитет и контролирующие вес. Требуется организация правильного сна, подбор высоты подушки и ортопедический матрас. Во время учебных занятий берут под контроль осанку при хождении или сидении.
Спондилолистез у детей
Спондилолистез у детей – это состояние, при котором вышележащий позвонок смещается по отношению к нижележащему. Обнаруживается в поясничном, крайне редко – в шейном отделе. Предрасполагающими факторами являются аномалии развития и чрезмерные нагрузки. Патология проявляется болями, изменением соотношений и расположения костных структур туловища. В тяжелых случаях наблюдаются неврологические расстройства. Диагностика осуществляется на основании жалоб, результатов физикального обследования, данных рентгенографии и КТ. При начальных стадиях спондилолистеза показаны фиксация, ЛФК, физиотерапия. При выраженных нарушениях требуется оперативная коррекция.
МКБ-10
Общие сведения
Спондилолистез у детей (греч. spondylos – позвонок, listhesis – соскальзывание) ранее считался мало распространенной патологией. Современные исследования свидетельствуют о том, что диспластическая форма заболевания нередко встречается в популяции, особенно у пациентов, занимающихся некоторыми видами спорта. Мальчики и девочки страдают одинаково часто. Чаще всего болезнь диагностируется у детей и подростков в возрасте от 10 до 18 лет (около 80% от общего количества случаев). Почти у 90% пациентов наблюдается легкая степень спондилолистеза, грубые нарушения выявляются у 1% обследованных.
Причины
Заболевание имеет полиэтиологический характер. Многие исследователи отводят ведущую роль спондилолизу – усталостному перелому дуги позвонка, который возникает на фоне перегрузок и дисплазий поясничного отдела. При этом отмечается, что спондилолиз у детей приводит к возникновению спондилолистеза не всегда, а лишь в 50-70% случаев. Причиной перегрузки и повторяющихся травм являются занятия борьбой, тяжелой атлетикой, гимнастикой, некоторыми другими видами спорта. Предрасполагающими факторами со стороны позвоночника считаются:
Индивидуальными особенностями взаиморасположения костных структур, способствующими возникновению спондилолистеза, считаются вертикализация крестца (изменение угла наклона кости до 90-95° при норме 120-130°), ретроверсия таза и смещение тазобедренных суставов кпереди. Прямые доказательства существования врожденного спондилолистеза отсутствуют. Патология часто выявляется у близких родственников, что обусловлено наследованием телосложения и мелких аномалий развития позвоночника.
Патогенез
Обычно страдает нижнепоясничный отдел позвоночника (L3-L5). Под влиянием повышенных нагрузок, микротравм, особенностей положения тела и небольших аномалий развития межсуставной участок дуги удлиняется. Суставные отростки крестца уменьшаются. Аналогичные структуры поясничных позвонков отклоняются кзади. Вследствие этого один позвонок «соскальзывает» с другого, в тяжелом случае – до полного смещения.
Классификация
С учетом направления сдвига позвонка выделяют 3 типа спондилолистеза: наиболее распространенный антеролистез (соскальзывание кпереди), более редкий ретролистез (смещение кзади) и очень редкий латеролистез (сдвиг вбок). Для определения степени смещения используют классификацию Мейердинга. Оценка сдвига производится по данным боковой рентгенограммы:
С учетом стабильности различают 2 вида спондилолистеза: стабильный и нестабильный. В первом случае взаимоотношения между позвонками сохраняются при любом положении тела ребенка, во втором – изменяются при перемене позы.
Симптомы спондилолистеза у детей
Патология может протекать бессимптомно. Наиболее постоянным проявлением считаются боли в поясничном отделе. У детей 10-14 лет болезненность чаще периодическая, возникает в конце учебного дня, после спортивных тренировок. У подростков 15-18 лет болевой синдром нередко постоянный, его выраженность меняется в зависимости от усталости, уровня нагрузки. Почти в 20% случаев наблюдается иррадиация по задней поверхности одной из нижних конечностей.
Данные физикального обследования зависят от тяжести спондилолистеза. При начальных степенях внешние изменения малозаметны. При тяжелой патологии туловище выглядит укороченным, как будто «вдвинутым» в таз. Крестец расположен вертикально, его верхняя часть хорошо просматривается под кожей. Изменение соотношений между частями туловища приводит к появлению кожных складок над гребнями подвздошных костей. Расстояние между нижними ребрами и крыльями подвздошных костей уменьшено.
У большинства детей выявляются ограничение подвижности позвоночного столба и поясничный гиперлордоз, реже наблюдается сглаженность лордоза. Почти у трети пациентов диагностируется сколиоз. Практически всегда определяется болезненность при ощупывании поясничного отдела позвоночного столба. В половине случаев отмечается боль при осевой нагрузке.
Осложнения
Примерно у трети детей со спондилолистезом выявляется положительный симптом натяжения, чуть реже встречается снижение сухожильных рефлексов. Расстройства чувствительности обнаруживаются у 20% пациентов. Некоторые больные отмечают наличие парестезий. Грубая неврологическая симптоматика определяется редко. При спондилолистезе IV степени может развиваться нижняя спастическая параплегия. В отдельных случаях наблюдается синдром конского хвоста.
С возрастом нефизиологическое распределение нагрузки на костные структуры приводит к формированию ранних дегенеративных изменений в структурах позвоночника. Развивается остеохондроз, протрузии и грыжи межпозвонковых дисков. Наличие сочетанной патологии усугубляет болевой синдром и ограничения движений, сужает возможности выбора профессии, негативно влияет на трудоспособность.
Диагностика
Постановкой диагноза спондилолистез у детей занимаются детские ортопеды. При выявлении неврологических расстройств ребенка перенаправляют к неврологам или нейрохирургам. План обследования включает следующие диагностические процедуры:
Лечение спондилолистеза у детей
Консервативная терапия
Консервативные методики эффективны при I-II степени спондилолистеза, отсутствии неврологических расстройств, непрогрессирующей форме заболевания. Детям назначаются:
Раз в 6 месяцев пациентам осуществляют повторное рентгенологическое обследование для оценки динамики заболевания и выявления показаний к оперативному вмешательству.
Хирургическое лечение
Показаниями к хирургической коррекции спондилолистеза являются отсутствие эффекта от консервативной терапии, проводимой в течение полугода, прогрессирование патологии, наличие неврологических расстройств, обусловленных сдавлением нервной ткани в результате травм корешков либо сужения спинномозгового канала. Операции при спондилолистезе у детей могут преследовать две цели – ортопедическую и нейрохирургическую.
Ортопедическая предполагает восстановление нормальной конфигурации поясничного отдела во фронтальной и сагиттальной проекциях, стабилизацию позвонков. Нейрохирургическая предусматривает устранение болей и вертебро-медуллярного конфликта, восстановление формы и размера спинномозгового канала. С ортопедической целью применяют следующие методики:
Фиксация осуществляется с использованием металлоконструкций, алло- и аутотрансплантатов. При наличии неврологического дефицита применяют одну из разновидностей спондилодеза в сочетании с дискэктомией, редукцией тела пораженного позвонка, радикулолизом нервных корешков. В послеоперационном периоде назначают анальгетики и антибиотики, проводят реабилитационные мероприятия.
Прогноз
При своевременном начале лечения, отсутствии неврологических осложнений прогноз благоприятный. Комплексное немедикаментозное лечение обеспечивает стабилизацию процесса, устраняет болевой синдром, увеличивает подвижность позвоночника. Исход ортопедических операций хороший. У пациентов с неврологическими расстройствами даже после хирургических вмешательств в ряде случаев наблюдаются остаточные явления в виде слабости мышц, нарушений чувствительности.
Профилактика
Всеобщий скрининг для выявления предрасполагающих факторов и начальных степеней спондилолистеза нерационален. Основной мерой профилактики является полноценное обследование детей перед началом занятий в спортивных секциях, регулярный контроль состояния позвоночника при наличии аномалий развития и некоторых индивидуальных особенностей строения тела.
Наука і клінічна практика
В норме развитие позвоночника продолжается до 20–22 лет. Остеогенез разных отделов позвоночника осуществляется в следующем порядке: верхнешейный, среднегрудной, шейный, нижнегрудной, поясничный и крестцовый. Апофизы позвонков оссифицируются с 8 до 15–16 лет. Окостенение позвонка С2 происходит в возрасте 4–6 лет. Физиологические изгибы позвоночника намечаются в возрасте от 2 до 4 лет и в 6 лет становятся отчетливыми. Величина шейного лордоза уменьшается до 9 лет. С возрастом наблюдается изменение ориентации фасеток межпозвонковых суставов. В раннем детстве они имеют относительно горизонтальное расположение. Увеличение угла наклона до принятия горизонтального положения фасеток продолжается до 10 лет, после чего они способны ограничивать движение позвонков.
Анатомо-функциональные особенности верхнешейного отдела позвоночника
В шейном отделе позвоночника имеются характерные особенности строения и функции.
Первый шейный позвонок – атлант (С1) и второй – аксис, или эпистрофей (С2), осуществляют соединение позвоночника с черепом и образуют атлантоаксиально-затылочный комплекс. У позвонка С 1 нет тела, но имеются передняя и задняя дуги, ограничивающие просвет позвоночного канала. Верхняя поверхность позвонка С1 имеет слегка вогнутые суставные отростки, которые соединены с мыщелками затылочной кости. У позвонка С 2 имеется тело, которое переходит в зубовидный отросток. Он выступает вверх, сочленяется с внутренней поверхностью передней дуги атланта и достигает уровня большого затылочного отверстия. Позвонок С 1 соединяется с мыщелками затылочной кости. Между позвонками С 1 и С 2 имеются три сустава: два парных сустава между С1 и С2 и один между зубовидным отростком С 2 и дугой позвонка С1.
Функционально эти суставы объединяются в комбинированный сустав, в котором возможны вращательные движения головы вместе с позвонком С1. В атлантоокципитальном и атлантоаксиальном сочленениях происходит примерно половина всех движений шеи.
В позвоночнике осевая и ротационная нагрузки ложатся на тела позвонков и межпозвонковые диски. Объединенные в единую структуру, они обеспечивают вертикальное положение тела, выдерживают осевое давление, поглощают и распределяют ударную нагрузку. Межпозвонковые диски соединяют позвонки между собой и обеспечивают стабилизирующую функцию позвоночника. Фиксация межпозвонкового диска к телу позвонка осуществляется волокнами фиброзного кольца. Пульпозное ядро распределяет нагрузку, приложенную к позвоночнику. Межпозвонковые суставы, укрепленные суставными сумками, не несут осевой нагрузки. Они определяют направление движения позвонков. Связки позвоночника фиксируют позвонки и межпозвонковые диски между собой и оказывают влияние на амплитуду движений позвоночника. Передняя продольная связка препятствует разгибанию позвоночника, задняя продольная, надостистая, межостистая связки, а также пульпозное ядро ограничивают сгибание позвоночника, межпоперечные связки лимитируют боковые наклоны. Изо всех связок позвоночника наиболее прочной является передняя продольная. С возрастом их прочность снижается.
Растяжимость связок сильнее всего выражена в местах максимального физиологического кифоза и лордоза, где происходит амортизация вертикальных нагрузок на позвоночник. Наибольшая растяжимость имеется у задней продольной связки в шейном отделе позвоночника, что обусловливает большую подвижность. Способность позвонков к смещению связана с их локализацией и направлением действия сдвигающего усилия. Смещение на уровне вершины лордоза и кифоза происходит в направлении выпуклости искривления. Подвижность всего позвоночника представляет собой сумму движений отдельных сегментов, которая в среднем колеблется в пределах 4°
Движение позвоночника осуществляется вокруг трех осей:
1) сгибание и разгибание вокруг поперечной;
2) боковые наклоны вокруг сагиттальной;
3) ротационные движения вокруг продольной.
Возможны круговые движения по всем трем осям, а также движения вдоль вертикальной.
Мобильность и стабильность позвоночника
Позвоночник сочетает в себе свойства мобильности и стабильности. Мобильность зависит от особенностей строения позвонков, величины межпозвонкового диска, механической прочности структур, обеспечивающих стабильность в данном отделе. Самой подвижной частью позвоночника является его шейный отдел. В нём одна половина всех движений осуществляется в атлантоаксиальном и атлантоокципитальном сочленениях, а другая – в нижнешейном отделе.
Стабильность позвоночника – это способность поддерживать такие соотношения между позвонками, которые предохраняют его от деформации и боли в условиях действия физиологической нагрузки. Основными стабилизирующими элементами позвоночника являются фиброзное кольцо и пульпозное ядро межпозвонкового диска, связки позвоночника и капсула межпозвонковых суставов. Стабильность всего позвоночника обеспечивается стабильностью отдельных его сегментов. Позвоночный сегмент представляет собой два смежных позвонка, соединенных межпозвонковым диском. В сегменте выделяют несколько опорных комплексов, которые выполняют стабилизационную функцию. По Холдсворту, в позвоночнике имеется два опорных комплекса
У нестабильности имеются характерные признаки:
1. Нарушение несущей способности позвоночника происходит при воздействии внешних нагрузок, как физиологических, так и избыточных. Позвоночник теряет свою способность сохранять определенные соотношения между позвонками.
2. Нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения.
3. Нарушение проявляется в виде деформации, патологическим перемещением позвонков или разрушением элементов позвоночника. Нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений.
Существуют факторы, которые предрасполагают к избыточной подвижности позвоночных сегментов. В норме для шейного отдела позвоночника избыточная подвижность определяется действием двух факторов: возраста и локализации позвонка. Амплитуда подвижности позвоночника у детей больше, чем у взрослых. Повышенная подвижность сегмента С2–С3 наблюдается до возраста 8 лет. У детей избыточная подвижность наблюдается в верхнешейном отделе позвоночника в 65% случаев, что связано с отсутствием межпозвонкового диска на уровне С1–С2. У детей наиболее подвижным является сегмент С2–С3. Нарушения на этом уровне диагностируются в 52% случаев нестабильности позвоночника.
Развивается в результате травмы, к которой относятся перелом, переломовывих и вывих позвонков. При повреждении позвоночника действуют сгибательный, сгибательно-вращательный, разгибательный и компрессионный механизмы повреждения. Первые два механизма действуют при автодорожных и спортивных травмах и составляют 70% от общего числа повреждений позвоночника. Разгибательный механизм возникает при резком запрокидывании головы и встречается при хлыстовидной автодорожной травме. Компрессионный механизм связан с резкой нагрузкой по оси позвоночника и действует при падении с высоты. Посттравматическая нестабильность осложняет около 10% случаев переломов и переломовывихов позвонков. После травмы нестабильным оказывается тот сегмент позвоночника, в котором произошло повреждение либо переднего, либо заднего опорного комплексов. Посттравматическая нестабильность дает спинальную или корешковую симптоматику. При травматическом повреждении смещение позвонков больше 3,5 мм и увеличение угла между замыкательными пластинками тел смежных позвонков более 11° трактуется как результат грубого повреждения связочного аппарата. Повреждение заднего опорного комплекса со смещением тела позвонка до 2 мм и суставных отростков до 1/3 может считаться благоприятным вариантом течения нестабильности. В то же время полное разрушение переднего опорного комплекса со смещением тел позвонков 2 мм и более считается неблагоприятным в плане прогноза течения. У таких больных есть основания для прогрессирования нестабильности.
Посттравматическая нестабильность встречается во всех возрастных группах. У детей нестабильность развивается как последствия интранатальной травмы шейного отдела позвоночника при акушерском пособии, во время которого происходит повреждение связок шейного отдела позвоночника, так и в результате постнатальных компрессионных переломов тел позвонков с нестабильным повреждением межпозвонковых дисков и связок. У взрослых после травмы позвоночника в зоне повреждения обнаруживается снижение высоты межпозвонковых дисков, патологическая подвижность и смещение позвонков, вызванное повреждением диска и разрывом связок. При изолированных переломах позвонков, которые не сопровождаются разрывом связок и смещением позвонков, имеется остаточная стабильность, обусловленная сохранностью опорных комплексов позвоночника.
Дегенерация межпозвонковых дисков происходит при остеохондрозе позвоночника. Дегенеративно-дистрофические изменения заключаются в разволокнении фиброзного кольца и фрагментировании ткани диска, что приводит к уменьшению его фиксирующей способности. Дегенерация межпозвонкового диска может быть как первичной (на основании нарушения метаболизма хряща), так и вторичной, обусловленной нарушением статики позвоночника. При нагрузке на сегмент позвоночника с дегенерированным неполноценным диском происходит образование патологической подвижности и смещение позвонков, которое называется дегенеративным спондилолистезом или псевдоспондилолистезом. Смещение позвонка вызывает перегрузку в заднем опорном комплексе с развитием дегенеративного спондилоартроза. При смещении позвонков в обоих опорных комплексах развиваются обширные изменения, откуда исходят болевые импульсы. В 85% случаев нестабильность с выраженной дегенерацией дисков наблюдается на уровнях С3–С4, С4–С5 и С5–С6.
Послеоперационная нестабильность позвоночника связана с нарушением целостности опорных комплексов во время хирургического вмешательства. На практике послеоперационная нестабильность чаще всего наблюдается после ламинэктомии, объем которой оказывает существенное влияние на стабильность позвоночника. Односторонняя ламинэктомия является относительно щадящей операцией, в то время как двусторонняя ламинэктомия с резекцией суставных фасеток значительно ухудшает опороспособность позвоночника. Снижение несущей способности заднего опорного комплекса приводит к перераспределению нагрузки в позвоночнике, в результате чего увеличивается нагрузка на тела позвонков и межпозвонковые диски, что способствует дальнейшему прогрессированию их дегенерации спустя значительный промежуток времени после вмешательства. Развитие и прогрессирование послеоперационной нестабильности позвоночника связаны с воздействием нескольких факторов:
1) неадекватной нагрузкой на позвоночник в послеоперационном периоде;
2) продолжающейся дегенерацией дисков и рецидивами грыжи;
3) ошибками и недостатками в хирургической технике в виде неоправданно большого объема резекции костных и связочных структур и отсутствия фиксации позвоночника;
4) развитием нестабильности на уровне, смежном с уровнем операции. Спондилодез после ламинэктомии может привести к перегрузке сегментов в пределах от 60 до 180%, которые расположены выше и ниже уровня фиксации позвоночника.
Для ликвидации послеоперационной нестабильности требуется проведение повторных операций, которые по сложности не уступают первичному вмешательству.
Диспластическая нестабильность позвоночника развивается на почве диспластического синдрома. Признаки дисплазии обнаруживаются в теле позвонка, межпозвонковом диске, межпозвонковых суставах и связках позвоночника.
Нестабильность на нижнешейном уровне связана с врожденной неполноценностью межпозвонкового диска. Проявлением дисплазии является эксцентричное положение пульпозного ядра, сужение межпозвонкового диска, нарушение целостности и параллельности замыкательных пластинок, а также клиновидность тел позвонков. При дисплазии изменение структуры коллагеновых волокон приводит к нарушению процесса гидратации ткани пульпозного ядра, что вызывает нарушение механических свойств межпозвонкового диска, снижение жесткости фиксации позвонков, нарушение соотношения между пульпозным ядром и фиброзным кольцом. Эти изменения приводят к развитию нестабильности позвоночника на уровне от С1 до С7.
Диспластические изменения могут поражать любой из элементов позвоночника. Врожденное недоразвитие сумочно-связочного аппарата формирует синдром заднего опорного комплекса, описанный А.В.Демченко у подростков. Диспластические изменения приводят к раннему развитию дегенеративного процесса в молодом возрасте с нарушением стабильности позвоночника. Врожденная асимметрия межпозвонковых суставов, или тропизм, проявляется в изменении размеров и положения суставных фасеток. Изменение плоскости межпозвонковых суставов является причиной изменения жесткости заднего опорного комплекса, перераспределения нагрузки на оба опорных комплекса, ранней дегенерации позвоночного сегмента, которая осложняется его нестабильностью. Недоразвитие суставных отростков приводит к перерастяжению капсулы сустава, смещению суставных поверхностей, сужению межпозвонковых отверстий, разболтанности межпозвонковых суставов, уменьшению жесткости заднего опорного комплекса и увеличению нагрузки на передний опорный комплекс. Непропорционально большие суставные отростки приводят к увеличению жесткости заднего опорного комплекса, что способствует росту нагрузки на эту часть позвоночника.
В зрелом возрасте дисплазия межпозвонковых суставов является причиной развития диспластического остеохондроза, который может привести как к нестабильности позвоночника, так и к спондилоартрозу.
В основе консервативного лечения лежит регулируемый процесс фиброзирования межпозвонкового диска в нестабильном сегменте позвоночника. Ношение головодержателя способствует развитию фиброза диска и остановке прогрессивного смещения позвонков. У взрослого пациента развитие фиброза может привести к постепенному избавлению от боли. Как правило, лечение нестабильности позвоночника начинается с применения консервативных методов. Консервативные методы лечения показаны у больных с нестабильностью незначительной степени выраженности, которая не сопровождается резким болевым синдромом и спинальной симптоматикой. К консервативным методам лечения относятся следующие:
1) соблюдение щадящего режима;
2) ношение мягкого или жесткого головодержателя;
3) прием нестероидных противовоспалительных препаратов (НПВП);
4) новокаиновые блокады при обострении болевого синдрома;
5) массаж и лечебная физкультура мышц спины;
6) физиотерапия (электрофорез, ультразвук).
Основными принципами хирургического лечения нестабильности шейного отдела позвоночника являются стабилизация позвоночника и декомпрессия нервных структур. Операция позволяет ликвидировать компрессию нервов и создать условия для анкилоза позвоночника. У оперативного лечения имеются следующие показания:
1) безуспешное лечение болевого синдрома в течение 1–1,5 мес.;
2) стойкая корешковая и спинальная симптоматика, вызванная компрессией нервных структур экзостозами, грыжей диска, гипертрофированной желтой связкой;
3) подвывих на почве нестабильности;
4) непереносимость отдельных видов консервативного лечения (НПВП, физиотерапии и т.д.);
5) частые обострения болевого синдрома с короткой ремиссией.
Выбор метода оперативного лечения зависит от типа нестабильности. При тяжелой посттравматической нестабильности с подвывихом позвонков наиболее надежная стабилизация позвоночника достигается при комбинации вмешательства передним и задним доступами. Комбинированное вмешательство дает возможность использовать преимущества каждого из подходов. Задним доступом осуществляется широкая ламинэктомия с целью декомпрессии всех нервных структур. Передним доступом делается спондилодез, благодаря которому достигается стабилизация позвоночника.
Подводя итог написанному, хочу призвать коллег не устанавливать диагноз
Нестабильность шейного отдела позвоночника у детей – да и взрослых – без особых на это клинических причин (исходя только из рентгенологических признаков, которые могут быть особенностью детского организма). Диагноз до ужаса пугает родителей и родственников, приводит к назначению неправильного лечения, которое не только не помогает, а часто ухудшает клинику.