синдром полой вены при беременности что это
Беременность и варикоз
Варикоз — это хроническое заболевание поверхностных вен нижних конечностей. При беременности данное заболевание прогрессирует по причине изменений в организме женщины. Лечение беременных проводится под наблюдением лечащего врача и флеболога. Читайте подробнее о варикозной болезни и лечении варикоза лазером в нашей клинике.
Навигация по странице:
Причины варикоза у беременных
Во время беременности изменяется гормональный фон женщины, увеличивается объем крови в организме, матка увеличивается в объеме и сдавливает просвет нижней полой вены.
Что происходит с организмом:
Как протекает развитие варикоза
Повышенный уровень прогестерона, характерный для гормонального фона беременности, ослабляет мышечный тонус венозной стенки по всему сосудистому руслу организма.
Увеличенный объем крови в кровеносных сосудах с ослабленными стенками переполняет и деформирует их. У многих беременных развивается варикозное расширение вен.
Также варикоз возможен из-за роста плода и матки. При расширении они давят на крупные сосуды полости таза (особенно на нижнюю полую и правую яичниковую вены), что нарушает отток венозной крови к сердцу. Венозный застой нижележащих отделов переполняет сосудистое русло кровью, расширяя вены таза, гениталий, паха, нижних конечностей. В результате чего происходит варикозное расширение вен поверхностной системы. При этом глубокая система вен нижних конечностей не страдает, так как они находятся в мышечном футляре.
Признаки появления варикоза
Варикоз вульвы и влагалища
В области гениталий появляется характерный венозный рисунок. Постепенно варикозные вены увеличиваются, набухают. Это доставляет женщине дискомфорт. Если она не обращается к врачу за помощью, к варикозу присоединяются воспаление, тромбоз, изъязвления.
Варикоз во влагалище заметить сложнее из-за схожести с обычным воспалением мочеполовой системы.
Симптомы:
Женщины обращаются к гинекологу с жалобой на дискомфорт, болезненность, кровянистые выделения во время секса. При осмотре (вагинальном исследовании)врач ставит диагноз. Он дает рекомендации, которые нужно обязательно выполнять.
Вовремя поставленный диагноз предотвращает возможность развития осложнений. С использованием современных методов лечения по экстренным показаниям беременную избавляют от варикоза влагалища задолго до родов.
Поэтому важно:
Во время родов варикоз влагалищных вен осложняется травмой измененных сосудов и открывается венозное кровотечение. Это становится тяжелым осложнением в послеродовом периоде.
Если у врача есть серьезные основания избежать такого риска, незадолго до предполагаемой даты родов женщину помещают в стационар и делают плановое кесарево сечение.
Варикоз органов малого таза: матки, мочевого пузыря, прямой кишки и анального отверстия (внутренний и наружный геморрой)
Застой венозной крови в малом тазу способствует расширению вен, участвующих в кровоснабжении матки, мочевого пузыря, прямой кишки и анального отверстия.
Особое внимание к данному виду должно быть при уже имеющемся варикозе вен нижних конечностей. Нельзя пренебрегать сведениями из семейного анамнеза, указывающими на наследственность.
Если лечащий врач находит у беременной варикоз любой локализации, ее направляют на консультацию и ставят на учёт к флебологу.
Чем опасен варикоз при беременности
Во время беременности и родов любое патологическое состояние представляет опасность.
Риски, связанные с варикозом у беременных:
Ведущий беременность врач и флеболог совместно составляют план лечения.
Профилактика варикоза и его осложнений при беременности
Это предотвратит дальнейшее развитие варикоза и его осложнений.
Диагностика
При поражении поверхностных вен нижних конечностей, вульвы, входа во влагалище, появлении наружного геморроя проблем с постановкой диагноза не возникает. Врач его ставит при осмотре, с учётом жалоб пациентки и общих сведений истории болезни.
Сложнее обнаружить варикоз внутренних органов малого таза: глубоких геморроидальных узлов, влагалища, матки и мочевого пузыря. Признаки:
Важны результаты рутинных обследований беременной, которые проводят в соответствии со стандартным протоколом ведения беременности. Например, анализ мочи, содержащей кровь.
Снижение уровня гемоглобина часто связано с внутренними хроническими кровотечениями из поврежденных сосудов. Повышенный сахар увеличивает уязвимость сосудистых стенок к воздействию инфекции.
В период беременности безопасно проводить ультразвуковую допплерографию (УЗДГ) венозных сосудов.
В тяжелых случаях (при подозрении на спонтанный разрыв внутренних расширенных венозных сосудов и кровотечение) проводят магнитно резонансную томографию.
Методы лечения
Компрессионные чулки.
Носят весь день, на ночь снимают. Чулки стабильно сжимают ноги, помогая венам и мышцам ног перемещать кровь. Степень сжатия зависит от типа и марки.
Подъём ног
Если несколько раз в течение дня ложиться на спину и поднимать ноги вверх, опираясь на стену или спинку кровати, состояние вен значительно улучшается. Особенно если сочетать его с прогулками пешком на свежем воздухе, гимнастикой для беременных, йогой.
Погружение в воду.
Когда отекают ноги, помогают слегка теплые ванночки с солью. Ступни погружают в таз с соленой водой на 15-30 минут. При геморроидальных узлах и варикозе вульвы также назначаются сидячие теплые ванночки с солью или слабым раствором марганцовки.
Профилактика осложнений — главный метод ведения беременных с варикозом. При осложнениях специалисты проводят лечение по ситуации, учитывая индивидуальные особенности пациента, общее состояние здоровья, тяжесть течения варикозного расширения вен и риски, связанные с ним.
Радикальные методы у беременных применяются врачами крайне редко и только по жизненным показаниям (при угрозе летального исхода).
Синдром сдавления нижней полой вены у беременной: в чем опасность (2021-02-05 12:53:47)
Синдром сдавления нижней полой вены у беременной: в чем опасность
В III триместре беременности у будущей мамы может возникнуть синдром сдавления нижней полой вены. Не волнуйтесь: обычно справиться с ним довольно легко.
Нижняя полая вена — это крупный сосуд, собирающий венозную, то есть несущую углекислый газ кровь, которая оттекает от ног и органов малого таза к правому предсердию. Нижняя вена проходит справа вдоль позвоночника. Когда ее сдавливает беременная матка, доктора говорят о синдроме сдавления нижней полой вены. И хотя проявляется он только в том случае, если беременная женщина лежит на спине, последствия могут быть самыми серьезными. Чтобы избежать неприятностей, надо всего лишь придерживаться несложных правил.
Синдром сдавления нижней полой вены на сроке более 25 недель проявляется только у 10% женщин. Возможно, здесь имеют значение особенности венозного кровообращения.
Отчего и почему
Чаще всего синдром возникает после 27-30 недели беременности. К этому времени объем циркулирующей в организме будущей мамы крови увеличивается на 1-1,5 литра. Для сердца и сосудов — это огромная дополнительная нагрузка. Кроме того, во время беременности интенсивно растет матка: ее вес с 50-100 г повышается к родам до 1 кг. Прибавьте сюда еще массу малыша (к 38-40 неделям беременности — около 3500 г), последа — 500-600 г и объем околоплодных вод — 800-1000 мл. В сумме все это составляет около 6 кг. Получается, когда будущая мама лежит на спине, на нижнюю полую вену давит беременная почти 6-килограммовая матка.
Ситуация усугубляется еще и тем, что в таком положении матка сильно смещается вверх и подпирает диафрагму. Это затрудняет работу сердца и легких. В результате приток крови к правому предсердию замедляется.
Для профилактики застоя крови в нижних конечностях необходима ежедневная физическая нагрузка. В качестве таковой врачи настоятельно рекомендуют ходьбу.
Неприятные ощущения
Симптомы сдавления нижней полой вены проявляются прежде всего снижением артериального давления. Если его верхнее значение падает ниже 80 мм ртутного столба, женщина может потерять сознание. В других случаях она чувствует нехватку воздуха, головокружение, у нее темнеет в глазах, учащается дыхание, в ушах слышится шум. Будущая мама бледнеет, возможны тошнота и рвота. Наконец, при очень сильном сдавлении нижней полой вены в некоторых случаях начинается преждевременная отслойка плаценты. Верный ее признак — кровотечение. И здесь уже без экстренной врачебной помощи не обойтись.
Будущему малышу тоже приходится несладко. При ярко выраженном синдроме у него учащается сердцебиение, достигая 150-160 ударов в 1 минуту. После чего сердцебиение может резко замедлиться. Доктора в таком случае говорят о гипоксии, то есть острой нехватке кислорода для ребенка.
Так что на последних сроках беременности надо соблюдать осторожность. Особенно это касается женщин с многоплодной беременностью, многоводием, с пониженным артериальным давлением, а также будущих мам, вынашивающих крупного малыша (весом более 4 кг).
Наличие такого синдрома стоит учитывать при планировании метода родоразрешения. Если нет показаний к кесареву сечению, пациентке в роддоме могут порекомендовать естественные роды в вертикальном положении стоя, сидя или на корточках — это существенно снизит риск гипоксии плода.
Лечение не требуется
Как ни странно, но при синдроме сдавления нижней полой вены лекарства не нужны. Достаточно повернуться на бок или принять полусидячее положение, как все неприятные ощущения тут же исчезнут.
Отсюда вывод: после 25 недель беременности не стоит спать или лежать на спине. Спасть лучше на боку, желательно на левом, подложив под спину пару обычных подушек или одну высокую. Очень удобным и физиологически правильным для кровообращения матки будет также положение на боку, когда подушку подкладывают под верхнюю ногу или между ног. Некоторые женщины подкладывают плоскую подушку под живот, что тоже не возбраняется.
Подробнее
Медицинский лекторий
Сахарный диабет и ожирение. Новый взгляд на проблему.
Вирус папилломы человека: профилактика, вакцинация, лечение.
Как правильно измерить температуру тела?
Положительный и отрицательный баланс калорий
Симптомы, при которых мужчине следует сразу обращаться к доктору
Лишний вес у детей и подростков: 6 способов сохранить здоровье своего ребенка
Диетолог Леонов: грамотное употребление соды очищает организм и снимает воспаление в горле
Названы опасные для детей комнатные растения
Психосоматика заболеваний суставов и пути исцеления
Диагностику заболеваний почек можно автоматизировать
Врач рассказал, что поможет в борьбе с метеозависимостью
Названы характерные для каждой группы крови заболевания
20 причин для начала занятий ЛФК
О каких проблемах со здоровьем можно узнать по внешним признакам?
Какие продукты вызывают зависимость? Выражение «шоколадный пьяница» появилось неспроста
Названа неожиданная польза горьких огурцов
5 главных мифов о витамине С
Смертельно ядовитый гриб-близнец опенка наводнил Подмосковье из-за потепления
Эксперты рассказали о способе справиться с хандрой после выходных
Информационное письмо от 09.12.2021 № 01И-1622/21
О соответствии лекарственных средств требованиям нормативной документации
Информационное письмо от 09.12.2021 № 01И-1621/21
О соответствии лекарственных средств требованиям нормативной документации
Информационное письмо от 09.12.2021 № 01И-1620/21
О соответствии лекарственных средств требованиям нормативной документации
Информационное письмо от 09.12.2021 № 01И-1619/21
О соответствии лекарственных средств требованиям нормативной документации
Синдром нижней полой вены

Нижняя полая вена (НПВ) находится с правой стороны от аорты; затем она проходит позади тонкой кишки и поджелудочной железы; проникает через диафрагму в средний отдел грудной полости и в полость правого предсердия. Через систему кровообращения нижней полой вены проходит 70% всей венозной крови. Поэтому нарушение проходимости по этому крупному сосуду ведёт к системным нарушениям гемодинамики и ухудшению венозного оттока из нижних конечностей.
Классификация
Различают две формы синдрома НПВ:
Развивается при травме НПВ или тромбозе ранее установленного кава-фильтра. Иногда может произойти на фоне компрессии полой вены опухолью и увеличении степени свёртываемости крови. Характеризуется внезапным отёком обеих нижних конечностей, может сопровождаться болями в ногах и вздутием подкожных вен. При острой закупорке НПВ возможно развитие циркуляторного шока из-за внезапного уменьшения венозного возврата («пустой» выброс из сердца).
Развивается на фоне синдрома сдавливания НПВ опухолью или рубцовых изменениях после установленного кава-фильтра. Хроническая окклюзия сопровождается медленным развитием хронической венозной недостаточности, появлением вторичного варикозного расширения вен на брюшной стенке и нижних конечностях. С течением времени возможно развитие трофических язв на обеих голенях.
 Причины возникновения и факторы риска
Причины возникновения и факторы риска
Синдром нижней полой вены может быть вызван такими заболеваниями как:
Симптомы заболевания
Симптоматика закупорки почечного сегмента НПВ:
Прогноз
При остром развитии клинической картины окклюзии нижней полой вены прогноз для жизни неблагоприятен. Необходимо рассчитывать на эффективность лечения методами тромболизиса или тромбэктомии из нижней полой вены. В случае восстановления кровотока необходимо длительно наблюдаться у флеболога и искать причины развития заболевания, чтобы не допустить рецидива.
Хроническая окклюзия НПВ протекает с постепенным ухудшением венозного оттока. При успешном выполнении реканализации нижней полой вены возможно обратное развитие симптоматики хронической венозной недостаточности.
Преимущества лечения в клинике
Диагностика
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
Лечение

Острый тромбоз нижней полой вены требует лечения в условиях специализированного стационара сосудистой хирургии. Задачей лечения является восстановление проходимости НПВ. Эта задача успешно решается с помощью методов эндоваскулярной хирургии. Существуют современные тромболитические препараты и эндоваскулярные зонды для удаления тромботических масс.
Тромболизис
 Ангиопластика и стентирование
Ангиопластика и стентирование
Консервативная терапия
Наиболее частым вариантом лечения является консервативная терапия с применением антикоагулянтов. К препаратам, применяемым при синдроме нижней полой вены, относят антикоагулянт варфрин или ксарелто. Для улучшения оттока крови из ног применяют детралекс или флебодию. Основным средством консервативного лечения является постоянное ношение компрессионных колготок 2-3 класса компрессии. Их необходимо менять каждые 3 месяца, так как они теряют свои свойства при длительной носке.
Лечение симптомов синдрома нижней полой вены лекарственными препаратами и компрессией способно уменьшить хроническую венозную недостаточность. Учитывая техническую сложность хирургического лечения, консервативные методы являются преобладающими в современной медицинской практике.
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
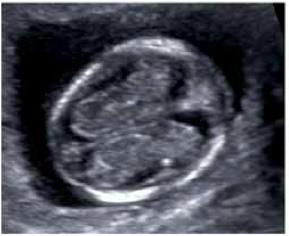
Что оценивается при УЗИ в 1 триместре
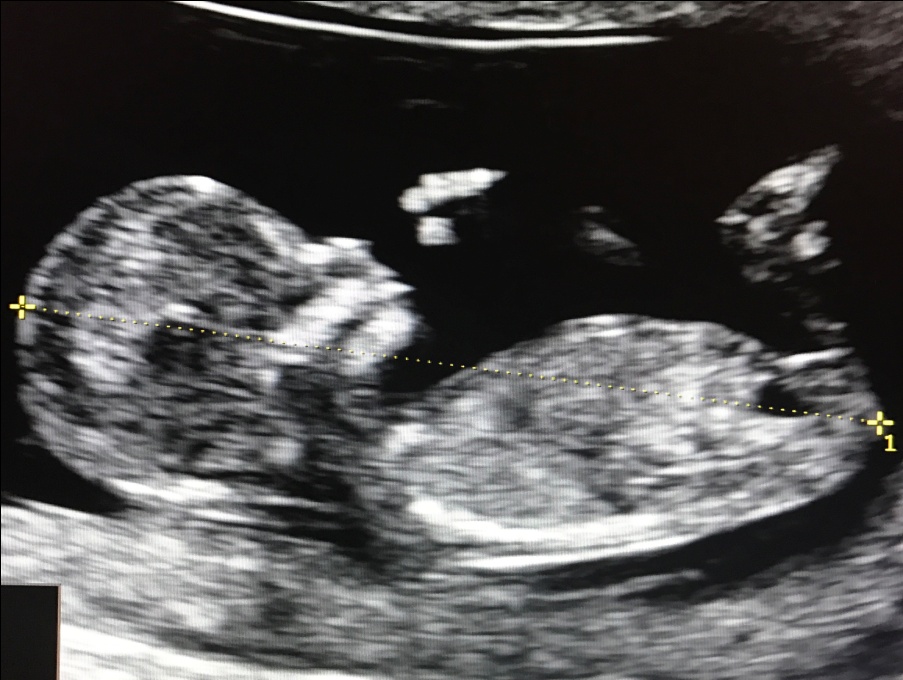
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
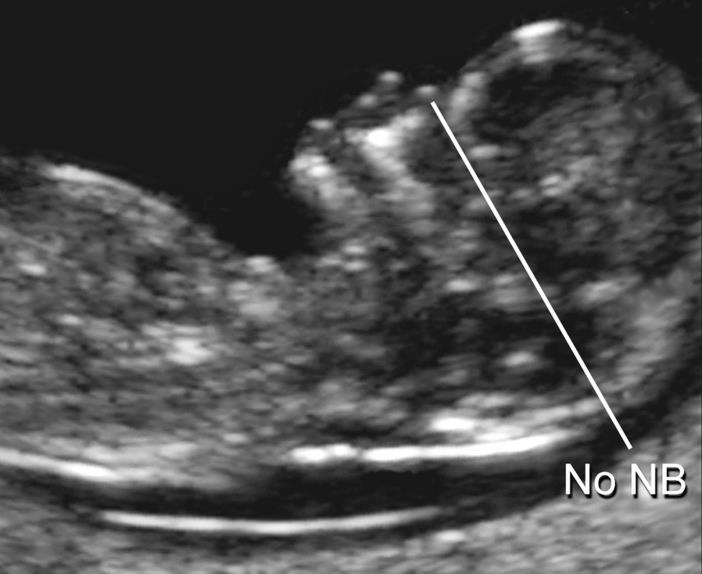
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
Нормальная носовая кость Отсутствие носовой кости
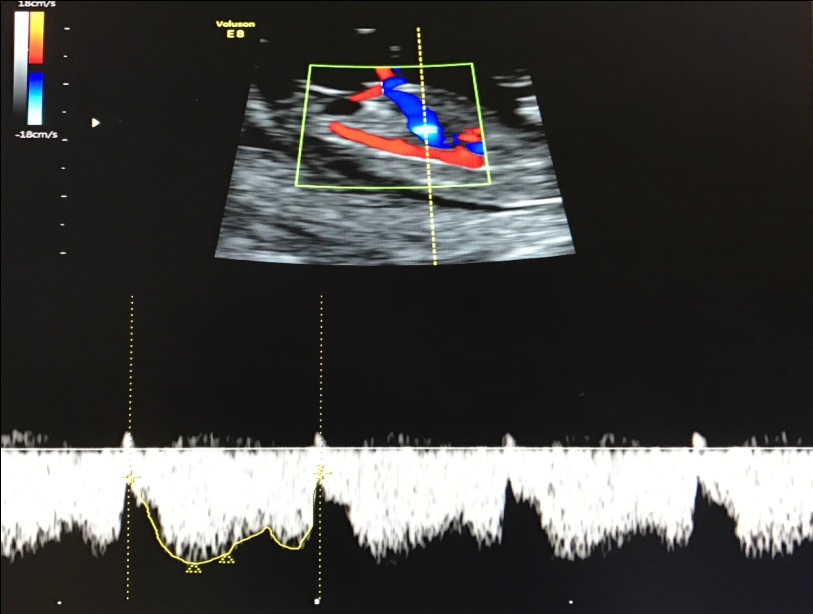
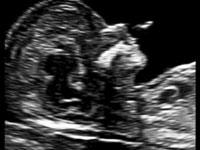
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
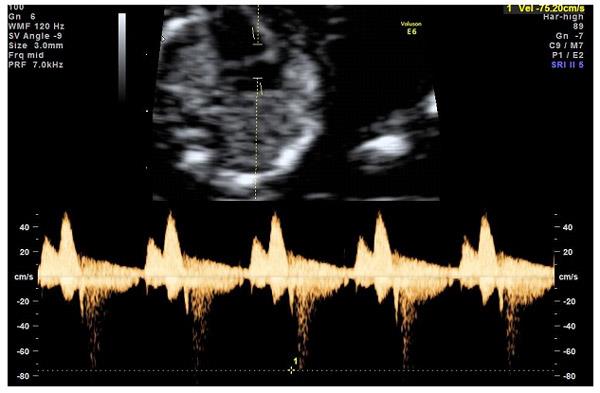
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
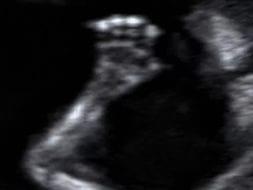
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.


 Причины возникновения и факторы риска
Причины возникновения и факторы риска Ангиопластика и стентирование
Ангиопластика и стентирование