синдром периферической цервикальной недостаточности у детей что это такое
Лечение и реабилитация при ППЦНС
Перинатальное поражение нервной системы
Перинатальный период-период начиная с 28 недели беременности до 7 дня после родов включительно. Если в этом периоде в результате воздействия различных неблагоприятных факторов возникает повреждение головного мозга ребенка сопровождающееся неврологической симптоматикой, то такое повреждение называется перинатальное повреждение ЦНС или перинатальная энцефалопатия.
Понятие перинатальное поражение ЦНС объединяет в себе несколько патологий возникающих в результате повреждения клеток головного мозга в перинатальном периоде и приводящих к нарушению функций. Поражение ЦНС в перинатальном периоде может привести к развитию тяжелых заболеваний впоследствии (ДЦП, задержка психомоторного и психоречевого развития и т.д).
Проявляется перинатальная энцефалопатия различными нарушениями в двигательном (моторном) развитии, нарушением формирования речи, нарушениями психики.
Перинатальная энцефалопатия является синдромальным диагнозом и требует обязательного уточнения. То есть необходимо обследовать ребенка для того, чтобы выяснить, какие конкретно отделы и в какой степени повреждены, на какие функции данное повреждение влияет. Детальное обследование позволит врачу назначить адекватное лечение и минимизировать последствия повреждения.
Факторы риска
К развитию перинатальной энцефалопатии у плода и ребенка может привести
Выделяют несколько основных механизмов поражения ЦНС:
Симптомы, как проявляется ППЦНС
Перинатальная энцефалопатия является очень многогранным заболеванием. Выделяют следующие основные клинические синдромы ППЦНС:
Лечение и реабилитация при ППЦНС
Лечение ППЦНС начинается с мероприятий по его предотвращению.
До родов проводится обязательный мониторинг состояния плода и при наличии отклонений немедленно назначается лечение. В тяжелых случаях может потребоваться оперативное родоразрешение.
В перинатальном периоде детей с подозрением на ППЦНС наблюдает врач неонатолог. На этом этапе проводится интенсивная терапия, ребенок находится в специализированном отделении.
На этом этапе применяются медикаментозные препараты, улучшающие трофические процессы в ткани головного мозга, массаж для нормализации тонуса и стимуляции тактильных и проприорецепторов, ЛФК и кинезиотерапия (Бобат, Войта и т.д.) для формирования двигательных навыков и предотвращения развития контрактур, также может потребоваться применение специальных ортопедических аппаратов для предупреждения или коррекции деформаций конечности. Для снижения тонуса может применяться ботуллинотерапия.
Самое главное – помнить, что все реабилитационные мероприятия осуществляются для одной цели – обеспечить возможность развития навыков у ребенка и сделать его максимально независимым во взрослой жизни. Каждый детский организм уникален и результат восстановления в каждом конкретном случае очень тяжело предугадать, однако правильное и последовательное применение методов и методик реабилитации позволяет достичь максимального результата. Случаи частичного или полного восстановления функций центральной нервной системы после ППЦНС далеко не редкость.
Наши программы реабилитации при ППЦНС
Мы занимаемся комплексным лечением последствий перинатального поражения ЦНС.
Обычно в программу реабилитации входят:
Если у вас остались вопросы или вы хотите записаться на программу реабилитации – позвоните нам по телефону: +7(812)309-67-26 или оставьте заявку через контактную форму на сайте.
Наши цены
Ознакомиться со всеми ценами на наши услуги, вы можете на странице «Прайс-лист».
Медицинские интернет-конференции
Языки
Клиническое наблюдение. Трудности диагностики родовой травмы у новорожденного. Спинальный инсульт.
Зелепукина Д.Н. Научный руководитель: к.м.н., доцент Бочкова Л.Г.
Резюме
Статья посвящана трудностям диагностики родовой травмы у новорожденного. Клинический случай описывает поздние проявления родовой травмы у недоношенного ребенка рожденного через естественные родовые пути. Отмечено редкое проявление родовой травмы в виде спинального инсульта. Спинальный инсульт в шейном отделе позвоночника развился на фоне натальной цервикальной травмы с эпидуральным кровоизлиянием в сегменте С4-С7.
Ключевые слова
Статья
Родовая травма (РТ) – группа заболеваний, вызванных воздействием механического фактора во время родов. Выделяют спонтанную РТ при естественных родах и акушерскую РТ вызванную механическими действиями акушера.
Позвоночник (П) и спинной мозг (СМ) весьма подвержены травматическим повреждениям в процессе родов. [1]
В стенке позвоночных артерий имеется вертебральный гломус (Kunert в 1961г), идентичный каротидному синусу. Даже незначительное его раздражение приводит к спазму. При сдавлении артерии смещенными позвонками опасность кровоизлияний в канал СМ еще более возрастает. При механическом воздействии на шейный отдел, артерии могут сдавливаться, что ведет к ишемии соответствующих сегментов СМ. Ишемия усугубляется при возникновении кровоизлияний в канал позвоночных артерий. Ишемические поражения нейронов ведут к спинальной недостаточности, параличам, нарушениям регуляции дыхания, параличу диафрагмального нерва и др. [1,2]
Наиболее частые кровоизлияния – эпидуральные. [1]
Кровоизлияния в вещество СМ представляют собой скопления эритроцитов, чаще в передних рогах в шейном отделе. Кровоизлияния в белом веществе СМ встречаются реже, чем в передних рогах, но они объясняют возникновение проводниковых двигательных нарушений. [2] Эпидуральные кровоизлияния, обусловленные венозным застоем крови, диффузно распространяются на всем протяжении П, но могут иметь большую выраженность в том или ином отделе П. Их следует дифференцировать с редкими эпидуральными кровоизлияниями, имеющими четкую локализацию и ограниченные несколькими позвонками которые могут иметь травматический генез. [1]
Первые упоминания о спинальных кровоизлияниях появились в 1836г. Работа Kennedy. Parrot в 1870 г впервые сообщил о спинальных кровоизлияниях в сочетании с переломом позвонков. Ruge в 1875г. практически впервые приводит результаты вскрытия П у погибших новорожденных – в 8 из 64 случаев обнаружены переломы позвонков, которые при жизни были клинически не распознаны. [2] Позднее о возможности родовых повреждений СМ и П сообщили Litzmann (1880), Spencer (1891), Burr (1892, 1920), Hadwerk (1901), Beevor (1902), Hofbauer (1907), Gott,(1909), Stoltzenberg (1911), Pierson (1923), Ford, Crothers, Putnam (1927), Foderl (1930), Byers (1932), Brock (1949). [4] В монографии Р. Нейрата (1927) «Родовые повреждения детской ЦНС» подчеркивается частое поражение СМ в родах. Нейрат разделил спинальные родовые повреждения на изолированные и в сочетании с церебральной патологией, подоболочечные спинальные геморрагии и случаи ранения вещества СМ. В 1945 году в монографии отечественного акушера Гюнтера М.Д. «Родовой акт и черепные травмы новорожденных» речь идет в основном о церебральной патологии, но есть отдельная глава о кровоизлияниях в спинномозговой канал. И лишь Г. Е. Луценко в 1955 г. упоминает о травматизации позвоночных артерий у недоношенных детей: «У недоношенных детей кровоизлияния в позвоночный канал ведут к нарушению дыхания». [3] В работе М.Ф. Дещекиной 1969г – «Причиной синдрома дыхательных расстройств в наших наблюдениях были также отек и кровоизлияния в оболочке спинного мозга». [2] В 1969 г. публикация Allen c cоавторами. Авторы не только подтвердили многое из описанного предшественниками, но сообщили о результатах проведения миелографии у детей, получивших натальные повреждения СМ в родах — при этом зачастую был обнаружен истонченный СМ, фиксированный спайками, утолщенными оболочками и организовавшимися гематомами. Впервые идет речь о рентгенологической верификации натальных травм П у новорожденных (переломы, смещения, подвывихи), и подчеркивают роль сосудистого фактора в патогенезе РТ СМ. Особенностью родовых повреждений СМ и П в родах является вовлечение в процесс позвоночных артерий, проходящих в узком костном канале поперечных отростков шейных позвонков. В отечественной литературе первое сообщение о родовых повреждениях позвоночных артерий принадлежит А.Ю. Ратнеру в монографии в 1978 г. Цикл работ, посвященный проблемам перинатальной неврологии, был подытожен изданием монографии «Родовые повреждения нервной системы» в 2008г. [3]
Классификация родовых повреждений спинного мозга 2010г. [2]
1. Натальные повреждения позвоночника.
— Клинически бессимптомная форма. В постнатальном периоде никакой патологии не выявляется, и лишь случайная спондилография обнаруживает признаки родового повреждения П. При определенных условиях, при чрезмерно активном пеленании или в процессе лечебной физкультуры клинически бессимптомные формы иногда могут стать клинически манифестными.
— Клинически манифестная форма. Собственно неврологической симптоматики нет, а клиническими проявлениями повреждения П могут быть различные деформации и асимметрии (кривошея, деформация позвоночного столба, необычное для новорожденного искривление его), а также болевой синдром, возникающий при перекладывании, пеленании ребенка.
2. Сочетание повреждений П и СМ:
— одновременное поражение П и СМ;
— первичное повреждение П с вторичным вовлечением в процесс СМ.
3. Сочетанные повреждения П и сосудов, питающих СМ, с развитием вторичных ишемических спинальных и стволовых нарушений.
4. Первичное натальное повреждение сосудов, питающих СМ, с развитием вторичных спинальных нарушений.
5. Первичное натальное повреждение СМ.
У многих пациентов, получивших травму П, клиническая картина развивается не от самой травмы, а от вторично развивающейся у таких пациентов ишемии в спинном мозгу. [3]
Под наблюдением находился недоношенный мальчик. Из анамнеза известно, что ребенок от 3 беременности, протекавшей на фоне хронической внутриутробной гипоксии плода, истмико-цервикальной недостаточности. У женщины общеравномерносуженный таз 1 степени.
Роды 2 преждевременные при сроке гестации 32 недели в головном предлежании. Ребенок большой к сроку гестации: масса при рождении — 2280 г., рост — 44 см, окружность головы 32 см, окружность груди 31 см., в состоянии умеренной асфиксии с оценкой по шкале Апгар 5-6 баллов. После проведения первичной реанимационной помощи в родильном зале, переведен в отделение новорожденных и недоношенных детей с палатой реанимации и интенсивной терапии.
Отрицательная динамика отмечена на 14 день жизни: множественные эпизоды апноэ. Ребенок переведен на респираторную поддержку CРАР. Синдром общего угнетения нарастал. Учитывая однократный лейкоцитоз в общем анализе крови до 42 *10*9/л, для исключения нейроинфекции проведена люмбальная пункция. Результат в пределах возрастной нормы.
На повторной нейросонографии патологии не выявлено.
Через 4 дня приступов апноэ не отмечалось. Ребенок переведен с респираторной поддержки СРАР на самостоятельное дыхание.
С 21 дня прогрессивное снижение мышечного тонуса в верхних конечностях. Ручки лежат вдоль тела, в левой руке двигательная активность отсутствует, в правой руке крайне низкая. Выраженная пастозность тыла кистей. Ребенок осмотрен неврологом. Диагноз: Верхний вялый парапарез.
Выполнена рентгенография шейного отдела позвоночника
В дальнейшем нарушение двигательной активности распространилось на нижние конечности. Диагноз: вялый тетрапарез. Рекомендовано провести МРТ шейного отдела спинного мозга.
На МРТ шейно-грудного отдела позвоночника:
Магнитно-резонансная картина зоны структурных изменений в передних отделах позвоночного канала на уровне С4-С7 позвонков – подозрение на гематому спинного мозга. Признаки стеноза позвоночного канала с компрессией вещества спинного мозга на уровне С4-С7 позвонков.
— Иммобилизация шейного отдела позвоночника воротником Шанца.
— Ноотропы: Кортексин по 1,2 мг (0,5 мгкг) вм 1 рдень с 14 дня курсом 10 дней;
Церетон по 0,4 мл (50 мгкг) вв с 25 дня курсом 2 недели.
— Физиотерапия: Электрофорез с дибазолом на шейный отдел позвоночника паравертебрально № 10
На фоне проводимого лечения в 1 месяц 5 дней отмечалась положительная симптоматика в виде: расширении спонтанных движений в руках, восстановление в конечностях мышечного тонуса, повышение рефлекторной активности.
Основной: Спинальный инсульт.
Осложнение: Гематома позвоночного канала на уровне С4-С7 с компрессией вещества спинного мозга.
Фон: Недоношенность, срок гестации 32 недели. Большой к сроку гестации.
Данный клинический случай описывает поздние проявления родовой травмы у недоношенного ребенка рожденного через естественные родовые пути. Отмечалось редкое проявление родовой травмы в виде спинального инсульта. Спинальный инсульт в шейном отделе позвоночника развился на фоне натальной цервикальной травмы с эпидуральным кровоизлиянием в сегменте С4-С7.
Литература
1. Проект клинических рекомендаций по диагностике и лечению родовой травмы. В.В. Власюк., Д.О. Иванов. 2016г.
2. Рентгенодиагностика родовых повреждений позвоночника, монография. Михайлов М.К. Издательство.: ГЭОТАР-Медиа, 2010г. Рецензенты – профессор Г.И. Володина, доцент Д.И. Абдулхакова.
3. Неврология новорожденных: Острый период и поздние осложнения/ А.Ю. Ратнер. 2-е изд. – М.:БИНОМ. Лаборатория знаний, 2008г.
5. Классификация перинатальных поражений нервной системы у новорожденных (методические рекомендации). – Москва: Российская ассоциация специалистов перинатальной медицины, 2000. – 40с.
Периферическая цервикальная недостаточность: причины и симптоматика
Периферическая цервикальная недостаточность может возникнуть у ребёнка при родовой травме, когда повреждается шейный отдел позвоночника. Такие риски есть даже при нормальной беременности, патология может привести к серьёзным последствиям.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Надо отметить, вероятность травмы шейного отдела позвоночника ребёнка во время родов достаточно высока, ведь на эту область приходится большая доля физического напряжения.
Впоследствии патология характеризуется резкими болями простреливающего характера в повреждённом участке. Очень важно своевременно выявить болезнь и как можно раньше начать лечение.
Почему возникает травма шейного отдела ребёнка при родах?
Одной из значимых задач в родах является защита промежности роженицы. В этот период существенно нагружается шейный отдел ребёнка, вследствие чего в дальнейшем у малыша может сформироваться синдром цервикальной недостаточности.
Особенно велики риски на этапе извлечения головки и плечиков плода. Всё дело в том, что напряжение в этом периоде способствует включению в работу артерий позвоночника ребёнка. Артерии, в свою очередь, осуществляют снабжение кровью мозговых структур и шейной области. При извлечении ребёнка поворот головы может явиться причиной смещения позвонков, это чревато в дальнейшем развитием патологии.
Особенно увеличиваются риски травмы при тазовом предлежании плода. Нередки случаи, когда ребёнок тяжело проходит по родовым путям. При извлечении неосторожное движение может быть причиной смещений.
Клиническая симптоматика
Проявления патологии могут быть замечены не сразу после появления на свет малыша, а спустя год или даже больше. Симптомы особенно ярко проявляются при физическом напряжении, переживании сильных эмоций, а также резких поворотах головы.
К основным проявлениям периферической цервикальной недостаточности относятся:
Клиническая симптоматика вызвана сосудистыми нарушениями, затрагивающими артерии головы и шеи.
Возможные последствия
Последствия патологии зависят напрямую от её тяжести. Неврологические нарушения возникают по причине недостаточного кровоснабжения мозговых структур.
При синдроме цервикальной недостаточности у пациентов выявляются:
Последствия особенно ярко проявляются при физических тренировках, а также во время учебного процесса, когда степень умственных и эмоциональных нагрузок повышается
Терапия
Чтобы скорректировать проявления синдрома цервикальной недостаточности, необходимо записаться на приём остеопата. Доктор подберёт адекватные терапевтические методы, даст ценные рекомендации.
Все лечебные мероприятия, используемые при данной патологии, нацелены на выполнение следующих задач:
Важно понимать, что малыши, получившие при родах такую травму, должны регулярно наблюдаться у специалиста. Также необходимо всегда помнить о своевременности обращения к доктору, поэтому при малейшем подозрении на данную патологию следует обратиться в медицинское учреждение для обследования.
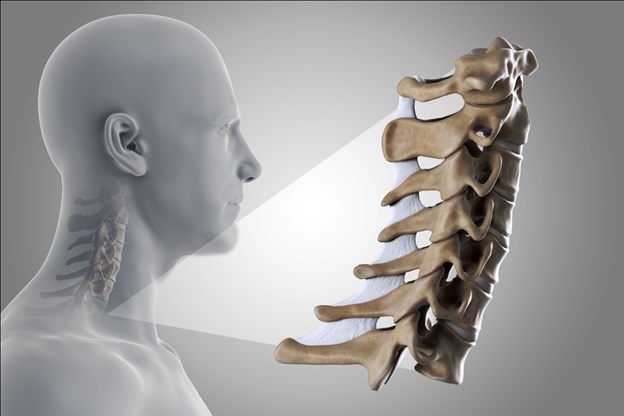
Корешковый синдром шейного отдела
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
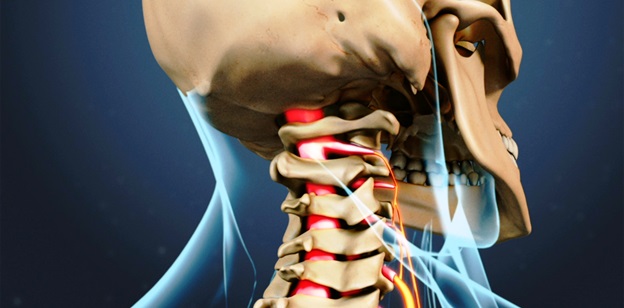
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
Симптомы
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
Инструментальные методы диагностики
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
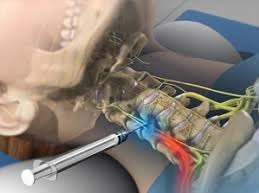
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики: