синдром ниши что это
Синдром ниши что это
Локальное уменьшение или полное исчезновение тени на ограниченном участке силуэта контрастированного органа — это есть симптом «дефекта наполнения». Патоморфологическои основой этого симптомокомплекса является дополнительное образование, вдающееся в просвет полостного органа и соответственно суживающее или полностью закрывающее эту полость.
В результате полость, занятая дополнительным образованием, не может полностью заполниться контрастной массой, и его тень проявляется как бы с изъяном (т. е. с дефектом тени), просветлением на месте имеющегося внутри образования. Дефект наполнения — это «плюс ткань — минус тень» (обратно симптому ниши, где «плюс тень — минус ткань»). Дефект наполнения чаще всего бывает опухолевого характера, но может быть обусловлен и камнями в просвете органа (желчный пузырь), каловыми камнями в кишечнике, клубками аскарид, инородными телами и другими образованиями объемного характера.
Рентгенологически симптом «дефекта наполнения» определяется участками просветления в общей тени контрастированного органа, если дефект занимает срединное, центральное положение.
Если дефект наполнения занимает краевое положение, по контуру тени, то он будет выявляться в виде краевого дефекта, отсутствия тени на этом участке. При расположении дефекта наполнения в дистальных отделах исследуемого органа будет определяться та часть контрастированной полости, где сохранился просвет, а там, где дефект наполнения будет отсутствие тени, орган будет иметь форму как бы с резецированной (ампутированной) дистальной частью.
При исследовании желудочно-кишечного тракта, когда то или иное образование закрывает просвет пищеварительной трубки, часто будет выявляться такая картина: остановка продвижения контрастного вещества, а дальше тени бария нет; в большинстве случаев отсутствие тени органа происходит за счет симптома «дефекта наполнения».
Таким образом, различают следующие дефекты наполнения: краевой (по контуру), срединный — центральный и на протяжении (с захватом определенной части исследуемого органа по всей его ширине).
При обнаружении симптома «дефект наполнения» необходимо безотлагательно дать характеристику его формы, очертаний, месторасположения, а также состояния структуры рельефа слизистой вокруг. Эти показатели имеют дифференциально-диагностическое значение. При злокачественных опухолях чаще всего наблюдается краевое расположение дефекта наполнения, контуры его неровные, зазубренные, в некоторых участках нечеткие, форма неправильная, складки слизистой вокруг в основном бывают изменены в виде атипического рельефа.
Дефект наполнения при доброкачественных опухолях в большинстве случаев имеет центральное расположение, четкие ровные контуры, правильную округлую форму и сохраненный, почти неизмененный рельеф складок слизистой вокруг.
Симптомы «дефект наполнения и ниши» и «ниша в дефекте наполнения». Первый симптом встречается нередко и характеризуется наличием просветления — отсутствием тени (дефект наполнения), который сразу же обращает на себя внимание исследователя. При дальнейшем обследовании в середине этого дефекта выявляется контрастное пятно — «ниша». Последняя может располагаться асимметрично, редко бывает одиночной и, как правило, имеет неправильную форму. Патоморфологической основой симптома «дефекта наполнения и ниши» является распадающаяся опухоль, изъязвленная карцинома — блюдцеобразный рак желудка, пищевода.
«Ниши» рубца на матке после кесарева сечения: диагностика, лечение и исходы
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия
В настоящее время частота кесарева сечения (КС) остается на высоком уровне и не имеет тенденции к снижению, а значит, акушер-гинеколог все чаще будет встречать в своей повседневной практике пациенток с несостоятельным рубцом на матке. Согласно последним данным, распространенность «ниш» составляет около 60% среди пациенток, перенесших одно КС, и достигает 100% после трех КС. Объективная оценка состояния рубца на матке после КС представляет значительный интерес еще на этапе прегравидарной подготовки. В случае подтвержденного диагноза несостоятельности рубца на матке планирование беременности возможно только после проведения хирургического лечения – пластики послеоперационного рубца на матке. На сегодняшний день не существует исследований, сравнивающих эффективность хирургических подходов с точки зрения акушерских и гинекологических исходов, как нет и рекомендаций по выбору хирургической тактики для женщин с признаками «ниш» в рубце на матке, планирующих беременность. Для более полного изучения проблемы необходимо проведение дополнительных исследований.
Частота родоразрешения путем операции кесарева сечения (КС) в последние годы в России и за рубежом достигает 30% и не имеет тенденции к снижению [1–3]. В сложившихся условиях вопросы диагностики и тактики ведения больных с рубцом на матке приобретают особое значение. Обусловлено это, прежде всего, тем, что последующая беременность у указанных пациенток может сопровождаться следующими тяжелыми осложнениями: разрывом матки на любом сроке гестации, врастанием плаценты в рубец, а также ранее крайне редким, но в последнее время чаще встречающимся осложнением – эктопической беременностью в рубце (в зарубежной литературе – сesarean scar pregnancy) [4–7]. Таким образом, для врача акушера-гинеколога одной из первостепенных становится задача диагностики состоятельности рубца на матке и определения тактики ведения пациенток с признаками его несостоятельности.
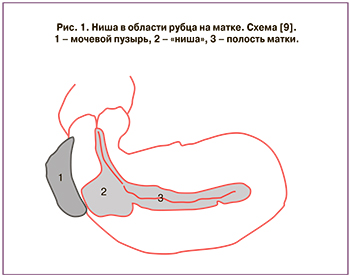
Согласно последним данным, распространенность «истмоцеле» составляет около 60% среди пациенток, перенесших одно КС, и достигает 100% после трех КС [12]. Исследователи определяют «нишу» как анатомический дефект – дивертикул на передней стенке тела матки в области рубца с истончением миометрия хотя бы на 2 мм (рис. 1) [9].
Течение процессов репарации в матке после КС определяет морфофункциональную состоятельность нижнего ее сегмента при последующих беременностях и родах. Известно, что при заживлении матки могут наблюдаться два типа регенерации: субституция, представляющая собой неполноценную регенерацию, и реституция, при которой рубец клинически не выявляется [13]. Исследователи выделяют несколько групп факторов, влияющих на формирование полноценного рубца [9, 13–20]:
Считается, что основными причинами, приводящими к развитию несостоятельного рубца на матке, служат послеоперационные гнойно-септические осложнения в раннем послеоперационном периоде, прерывание беременности или наличие любых внутриматочных вмешательств в течение первого года после КС. Временной интервал после КС имеет определяющее значение для формирования полноценного рубца на матке. В среднем полное морфологическое формирование рубца на матке наблюдается через 8–12 месяцев после операции КС [13].
Предикция
Перед исследователями сегодня встает вопрос предикции несостоятельного рубца на матке. Так, отечественные авторы показали высокую частоту выявления несостоятельного рубца на матке у пациенток с недифференцированной ДСТ, а также значительную степень корреляции между формированием несостоятельного рубца на матке и такими клиническими проявлениями ДСТ, как миопия высокой степени и пролапс митрального клапана [21, 22].
Ниши после кесарева сечения (истмоцеле)
Содержание:
С увеличением частоты кесаревых сечений, а также с улучшением качества и распространением ультразвуковой диагностики, качество обследования рубца на матке стало неизменно расти от года к году. В последние годы в литературе и на гинекологических конференциях самого высокого уровня все больше и больше стало уделяться внимание такому понятию, как «ниши» в области рубца после кесарева сечения, другое название истмоцеле.
Что же такое «ниша»?
Откуда берется ниша?
Дефект и его последствия были впервые описаны в 1995 году доктором Хью Моррисом, который изучал матки после гистерэктомии у 51 женщины с кесаревым сечением в анамнезе (в большинстве случаев более одного). Доктор Моррис пришел к выводу, что рубцовая ткань у этих пациенток способствовала значительным патологическим изменениям и анатомическим нарушениям, которые, в свою очередь, приводили к появлению множества клинических симптомов, включая меноррагию, дисменорею, диспареунию и тазовую боль, не поддающуюся лечению.
Почему ниша может вызывать симптомы?
Вопрос остается не до конца изученным. Считается, что в нише может задерживаться менструальное содержимое, а также плохо отторгаться функциональный слой эндометрия, что способствует хроническому воспалению, патологической сократительной активности матки. Кроме того, в образовавшейся «складке эндометрия» часто находят микрополипы. Также, определенную роль играет фиброзная рубцовая ткань, которая нарушает перистальтическую волну матки и может быть причиной болевого синдрома. Еще одной причиной болевого синдрома может быть ятрогенный аденомиоз, который является частым спутником симптомных ниш.
Какие проявления ниш (истмоцеле)?
Некоторые исследователи наличие указанных симптомов и ниши называют «синдромом рубца после кесарева сечения».
Диагностика
Кроме того, можно применять МРТ, гистеросальпингографию и гистероскопию. Наиболее качественная визуализация достигается в период ранней пролиферативной фазы (сразу же после окончания менструации).
На УЗИ продемонстрирован выраженный дефект
МРТ пациентки с истмоеле, АМК и бесплодием
МРТ пациентки с истмоцеле и выраженным болевым синдромом
Лечение
Лечение зависит от наличия и выраженности симптомов ниши, репродуктивных планов пациентки и толщины миометрия в области наибольшего углубления истмоцеле.
Существуют следующие основные методы лечения истмоцеле:
Недавний систематический обзор минимально инвазивной терапии симптомов, связанных с истмоцеле, показал хорошие результаты во всех 12 включенных исследованиях, но не дал ответов в пользу того или иного метода лечения. Исследования показывают значительное снижение частоты аномальных маточных кровотечений и боли, а также высокий уровень удовлетворенности у большинства пациенток после гистероскопической или лапароскопической резекции ниши с низкой частотой осложнений (BJOG 2014, 121: 145-6).
1. Снижение частоты кесаревых сечений.
2. Использовать методики ушивания с наименьшим риском формирования ниш.
Несостоятельный рубец на матке: риски и последствия
По утверждению ВОЗ, частота кесаревых сечений свыше 10% не приводит к уменьшению материнской и перинатальной смертности. Тем не менее, в большинстве стран мира этот показатель значительно выше. В связи с этим растёт и количество осложнений, в том числе, становится больше несостоятельных рубцов на матке.
Несостоятельный рубец на матке опасен не только такими грозными осложнениями во время беременности, как разрывом матки и аномальным прикреплением плаценты, но также является и фактором бесплодия: скапливающаяся кровь в нише может снижать подвижность сперматозоидов, оказывать токсический эффект на эмбрион, нарушать рецептивность эндометрия и состав микробиоты.
В большинстве случаев несостоятельный рубец на матке бессимптомный, то есть, никаким образом себя не проявляет и является УЗ находкой. Однако, у некоторых пациенток есть жалобы на кровянистые выделения, болезненность месячных, боли внизу живота, в области рубца, бесплодие.
Факторы риска
Диагностика
Если женщина планирует беременность, то лечение несостоятельного рубца на матке исключительно хирургическое. Проводят лапароскопию, иссекают рубцовую ткань и заново накладывают шов. У большинства пациенток (более 90%) после такой операции формируется состоятельный рубец. Заодно лапароскопия позволяет оценить состояние маточных труб, а в некоторых случаях восстановить их проходимость. Также во время операции у хирурга есть возможность рассечь спайки, коагулировать и иссечь очаги эндометриоза, удалить миому.
После пластики рубца планировать беременность рекомендуют не ранее, чем через 3–6 месяцев, а рожать путём планового кесарева сечения.
Ниша рубца на матке после кесарева сечения — новая проблема репродуктивного здоровья женщины
Полный текст
Аннотация
Актуальность. В последние десятилетия широко обсуждается тема качества репарации шва на матке после операции кесарева сечения, при нарушении которой развивается локальное истончение миометрия с формированием так называемой ниши рубца.
Цель — выявить причины возникновения локального истончения маточного рубца после кесарева сечения, определить эффективность существующих методов оценки состояния рубца на матке вне беременности и разработать методику хирургической коррекции данной патологии.
Материалы и методы исследования. За 4 года обследовано 175 небеременных пациенток с рубцом на матке. У 50 из них диагностирована ниша рубца и выполнена лапароскопическая метропластика. Эффективность операции оценена в отдаленном послеоперационном периоде.
Результаты исследования. Кесарево сечение, проведенное в связи с развитием слабости родовой деятельности, а также осложненное течение послеродового периода являются значимыми факторами при формировании ниши рубца (р 0,05). Количество беременностей — 2,21 ± 1,49 (2,06 ± 1,22 — основная группа, 2,26 ± 1,59 контрольная группа); количество родов — 1,53 ± 0,79 (1,36 ± 0,69 — основная группа, 1,60 ± 0,81 — контрольная группа); количество КС — 1,30 ± 0,61 (1,28 ± 0,57 — основная группа, 1,30 ± 0,63 — контрольная группа).
Показания к КС для определения их влияния на формирование рубца были разделены на следующие группы [1, 15]:
Было выявлено статистически значимое влияние КС, проведенного в связи с развитием аномалий сократительной деятельности матки (слабость родовой деятельности), на формирование локального истончения миометрия (р
Рис. 1. Частота жалоб на вторичное бесплодие и невынашивание беременности у пациенток обследованных групп
Fig. 1. Frequency of complaints of secondary infertility and miscarriage in patients in the study groups
Следовательно, в целом нарушения репродуктивной функции в виде бесплодия или невынашивания беременности были отмечены у 24 пациенток (48 %) первой группы и 19 (15,2 %) второй группы (p
Рис. 2. Диапазон значений толщины рубца у пациенток обследованных групп по данным ультразвукового исследования органов малого таза
Fig. 2. Pelvic ultrasound evaluation of the uterine scar thickness in patients in the study groups
Результаты статистического анализа подтвердили значимые отличия толщины рубца у пациенток обследуемых групп, выявленные при УЗИ (р = 0,01). Медианное значение ОТМ по данным МРТ пациенток основной группы составило 2,55 мм (2,0; 3,3), а контрольной — 5,4 мм (5,3; 5,95).
С помощью УЗИ удалось выявить локальное истончение миометрия в виде ниши у 41 пациентки из 50 (82 %), а 17 из 20 женщин (85 %) были отнесены к категории пациенток без локального истончения миометрия.
В результате МРТ ОМТ локальное истончение миометрия в виде ниши удалось обнаружить у 48 пациенток из 50 (96 %), а 18 из 20 женщин (90 %) были верно отнесены к категории пациенток без ло кального истончения миометрия.
Методом, верифицирующим диагноз локального истончения миометрия с наличием ниши рубца, служила гистероскопия, которая была проведена 70 женщинам.
Преимущественно на 4–7-й день менструального цикла была выполнена лапароскопическая метропластика, дополненная интраоперационной гистероскопией.
Интраоперационно наружный генитальный эндометриоз (НГЭ) был выявлен у 17 (34 %) пациенток (НГЭ I степени — у 14, НГЭ III степени — у 3), эндометриоидные гетеротопии были иссечены.
Установлено статистически значимое влияние НГЭ на частоту встречаемости вторичного бесплодия (р 0,05), невынашивания беременности (р > 0,05) у пациенток с локальным истончением миометрия и формированием ниши рубца.
Средняя продолжительность операции составила 101,20 ± 30,36 мин. Срок нахождения в стационаре — 5,73 ± 1,84 койко-дней. Для реабилитации после лапароскопической метропластики нижнего сегмента матки и с целью контрацепции назначали монофазные комбинированные оральные контрацептивы в течение 6 мес.
С целью оценки состояния пациенток в отдаленном послеоперационном периоде и определения эффективности проведенной операции в отношении таких гинекологических симптомов ниши, как постменструальные кровянистые выделения из половых путей, дисменорея, гиперменорея, осуществляли повторное анкетирование. Опрос проводили не ранее чем через месяц после окончания приема гормональных контрацептивов. Анализ показал, что жалобы на НМЦ сохранились лишь у 13,6 % (n = 7) опрошенных (p
Рис. 3. Динамика жалоб пациенток на нарушения менструального цикла после метропластики
Fig. 3. Dynamics of patient complaints of menstrual disorders after metroplasty
Толщина рубца через 3–6 мес. после операции по данным УЗИ составила 6,4 (2,2) мм, через 7–12 мес. — 6,38 (1,9) мм, по данным МРТ — 6,09 (1,8) и 6,09 (1,9) мм соответственно (p
Рис. 4. Динамика изменения толщины рубца по данным ультразвукового исследования
Fig. 4. Dynamics of the uterine scar thickness measured by ultrasound
Рис. 5. Динамика изменения толщины рубца по данным магнитно-резонансной томографии
Fig. 5. Dynamics of the uterine scar thickness measured by magnetic resonance imaging
Из 16 женщин, страдавших вторичным бесплодием до операции (32 %), беременность наступила у трех пациенток (20 %) через 10 ± 2 мес. после метропластики (p = 0,08). В двух случаях интраоперационно были выявлены очаги НГЭ, в одном случае случайных интраоперационных находок обнаружено не было. Из оставшихся тринадцати пациенток в 76,9 % случаев (n = 10) интраоперационно были выявлены другие гинекологические заболевания, ассоциированные с бесплодием: в 61,5 % (n = 8) — очаги НГЭ, в 7,7 % (n = 1) — поликистозные яичники (после дообследования установлен синдром поликистозных яичников), в 7,7 % (n = 1) — гидросальпинкс единственной трубы, по поводу чего была выполнена тубэктомия (в дальнейшем пациентка отказалась от использования вспомогательных репродуктивных технологий). В 23 % (n = 3) интраоперационно патологии обнаружено не было (рис. 6). Таким образом, лапароскопическая метропластика позволяет не только устранить нишу рубца, но и выявить сопутствующую патологию, ликвидация которой увеличивает возможности наступления беременности.
Рис. 6. Характеристика пациенток с вторичным бесплодием до и после метропластики. ST II (от лат. sterilitas) — вторичное бесплодие
Fig. 6. Characterization of patients with secondary infertility before and after metroplasty. ST II — secondary infertility
В результате исследования было также установлено, что у 28,5 % пациенток (n = 2) беременность, наступившая после метропластики, протекала с угрозой прерывания.
Всего за время проведения исследования произошло 9 родов (у одной пациентки двое родов), две женщины в настоящий момент беременны. Всем женщинам на ранних сроках беременности оценивали место прикрепления плодного яйца, чтобы исключить беременность в рубце. Наблюдение за течением такой беременности проводили согласно Приказу МЗ РФ № 572н. Область нижнего сегмента матки осматривали после 34 нед. беременности. С учетом наличия реконструктивно-пластической операции на матке всем пациенткам было предложено родоразрешение путем плановой операции КС. Все женщины были родоразрешены в срок живыми доношенными детьми путем операции КС, выполненной в плановом порядке при сроке гестации 38/39 нед. За время беременности данных за угрожающий разрыв матки получено не было. Интраоперационно установлена толщина рубца на всем протяжении — более 2 мм. Послеродовой период протекал без осложнений.
По результатам морфологического, иммуногистохимического исследований гистологического материала выявлены различия в структуре рубца у пациенток обследуемых групп. Так, установлено, что кроме увеличения содержания фиброзной ткани в структуре рубца (первая группа — 55,0 % (43,0; 65,0), вторая группа — 42,0 % (28,0; 52,0) (р = 0,08)), ткань рубца пациенток с локальным истончением миометрия значимо хуже васкуляризирована по сравнению с тканью пациенток без локальных истончений (CD31 (%) в первой группе — 1,15 % (0,7; 1,3), во второй группе — 1,9 % (1,5; 3,3) (р = 0,003)). Не обнаружено статистически значимого влияния эндометриоза рубца и жировой ткани на формирование ниши рубца (p > 0,05).
Таким образом, результаты морфологического исследования подтвердили фундаментальные представления о ходе репаративных процессов при заживлении ран, взаимосвязь между характером развивающегося в зоне рубца репаративного процесса и интенсивностью ангиогенеза.
Обсуждение результатов
В научном обществе одной из широко обсуждаемых тем является патофизиология процесса репарации миометрия, приводящая к формированию ниши. Бесспорно, что на процесс заживления рубца на матке после КС влияет большое число факторов. Анализ современной литературы позволяет разделить факторы, нарушающие процесс репарации рубца на матке, на четыре основные группы [16].
Опубликованы результаты двух рандомизированных исследования о краткосрочных исходах после применения различных хирургических методик КС: CAESAR trial (2010) [17] и CORONIS trial (2007) [18]. Оценивали различные способы ушивания слоев стенки матки, а также влияние шовного материала на процесс заживления на более чем 3000 пациентках (CAESAR) и более чем 15 000 пациентках (CORONIS). Ни у матери, ни у плода не было найдено существенных различий в исходах. В результате был сделан вывод о возможности хирургу самостоятельно выбирать технику КС.
Таким образом, отсутствие в нашей работе анализа влияния методики выполнения КС на отдаленные результаты нельзя считать существенным недостатком, принимая во внимание выводы об отсутствии влияния техники КС на репродуктивную функцию.
В результате анализа обследованных групп пациенток нам не удалось выявить статистически значимого влияния КС, проведенного при полном раскрытии маточного зева, на формирование истонченного рубца (р = 0,8). Однако это может быть связано с небольшим числом пациенток (n = 22). Таким образом, для изучения влияния уровня разреза на матке необходимо продолжить исследования с большим числом обследованных.
Существует исследование, в котором установлено преобладание крупных дефектов рубцов у женщин в ретрофлексии матки [10]. Однако нам не удалось подтвердить эту гипотезу. У 93 % обследованных женщин матка находилась в положении антефлексии.
Известно, что такие факторы, как неадекватный гемостаз, инфекционное воспаление, тканевая гипоксия, могут вызвать образование спаек. В.И. Кулаков и соавт. (1997) отметили, что даже минимальная воспалительная реакция приводит к рассасыванию коллагеновых волокон соединительной ткани и, таким образом, к ослаблению рубца на матке после КС [7, 21]. В результате проведенного нами исследования было подтверждено, что воспалительный процесс в послеродовом периоде значимо влияет на формирование локального истончения миометрия (р = 0,01).
Статистический анализ продемонстрировал, что пациентки обследованных групп были сопоставимы по количеству беременностей, абортов, родов и количеству КС. Все женщины были родоразрешены живыми доношенными детьми. Следовательно, данные факторы значимо не нарушают процесса формирования рубца (р > 0,05). То же касается и патологической интраоперационной кровопотери (р = 0,01). Однако отсутствие статистически значимого влияния этого фактора на формирование рубца, возможно, обусловлено небольшим числом пациенток (n = 8).
Об авторах
Ольга Николаевна Ножницева
Автор, ответственный за переписку.
Email: 9111631880@mail.ru
ассистент кафедры акушерства, гинекологии и репродуктологии, врач стационара дневного пребывания клиники акушерства и гинекологии
Виталий Федорович Беженарь
д-р мед. наук, профессор, заведующий кафедрой акушерства, гинекологии и репродуктологии, заведующий кафедрой акушерства, гинекологии и неонатологии, руководитель клиники акушерства и гинекологии