синдром иценко кушинга что это
Синдром Кушинга: причины, признаки, обследования и лечение
Эндокринная система человека имеет сложное строение, от ее работы зависят общая работоспособность и состояние здоровья человека. Сбой в работе хотя бы одного из звеньев способен привести к повышенной выработке гормонов. Синдром Кушинга – это комплекс симптомов, которые появляются на фоне гормонального нарушения.
Описание болезни
Синдромом Иценко-Кушинга (гиперкортицизмом) называют совокупность патологических изменений в организме, спровоцированных хронически повышенным уровнем гормона кортизола или подобных ему глюкокортикоидных гормонов стероидной природы в крови.
Болезнью Иценко-Кушинга называют синдром Кушинга, для которого характерна чрезмерная выработка адренокортикотропного гормона (АКТГ). Нарушение вызывает доброкачественная опухоль гипофиза, отвечающего за продукцию данного гормона.
В некоторых случаях АКТГ начинает производить опухоль, которая способна находиться в любых органах, но чаще – в грудной клетке.
Таким образом, синдром – это предшествующее болезни состояние, которому свойственно повышение уровня кортизола. Болезнь Иценко-Кушинга вторична и развивается на фоне патологии нейроэндокринной системы, представленной гипофизом и гипоталамусом.
Также гиперкортицизм может возникнуть:
на фоне излишней выработки кортизола в надпочечниках;
из-за превышения рекомендованных дозировок во время лечения гормонами преднизолон или дексаметазон, которые назначают при аутоиммунных состояниях – астме, ревматоидном артрите.
Синдром может иметь наследственную природу или появиться при жизни. В основную группу риска входят женщины от 20 до 40 лет.
Незначительное увеличение гормональной активности надпочечников может наблюдаться у беременных женщин, а также у лиц с алкогольной зависимостью и глубокой депрессией. В таких случаях говорят о развитии псевдо-синдрома Иценко-Кушинга.
Специфика симптомов синдрома Иценко-Кушинга
Заболевание проявляет себя явными симптомами, которые напрямую связаны со скоростью производства кортизола парными эндокринными железами – надпочечниками.
Типичные признаки синдрома:
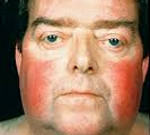
изменение формы и цвета лица – оно становится округлым как луна, кожа приобретает темно-красный оттенок;
на коже появляется угревая сыпь;
образование гематом без явных причин из-за ломкости сосудов и атрофии кожного покрова;
средняя часть тела округляется из-за неравномерного отложения жира, при этом бедра, руки и ягодицы теряют жировую ткань;
необратимое искривление позвоночного столба из-за нарушения в процессе отложения жира, больной сутулится;
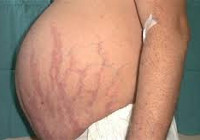
появление ярко выраженных растяжек в области живота и предплечий;
повышенная хрупкость костей, что повышает риск переломов.
Дополнительным симптомом у женщин является нарушение цикла, усиленный рос волос как у мужчин.
В детском возрасте начальным признаком является ожирение при замедленном темпе роста.
Из-за переизбытка гормона кортизола человек может жаловаться на:
повышенное артериальное давление;
повышение сахара в крови;
проблемы с сосудами и сердцем;
ухудшение зрительной функции;
психоэмоциональные расстройства – проявление агрессии, депрессию;
повышенную потливость и замерзание в жару.
Какие обследования назначают
Появление первых признаков синдрома Иценко-Кушинга требует обязательного обращения к врачу. Обследование и терапию проводит эндокринолог. При наличии показаний может потребоваться консультация офтальмолога, кардиолога, невролога, гинеколога, уролога, нейрохирурга.
Яркие проявления патологии упрощают диагностику синдрома Кушинга. Врач проводит опрос по жалобам, оценивает изменения во внешности.
Если проявления умеренные, то в первую очередь пациента спрашивают о приеме препаратов глюкокортикостероидного ряда.
На основании осмотра ставится предварительный диагноз. Его подтверждают лабораторными анализами и другими методами исследования. Чтобы определиться с лечением, важно выяснить стадию и причину патологии.
Чтобы подтвердить чрезмерную выработку кортизола врач назначит один из анализов:
выявление кортизола в моче посредством взятия двух суточных проб;
анализ на определение уровня кортизола в крови в 23-24 часа ночи и слюне;
тест с нагрузкой, при котором вводят дексаметазон в период 23-24 часа ночи, а через 8-9 часов делают замеры уровня кортизола в крови;
тест с нагрузкой, при котором дексаметазон 0,5 г дают внутрь с интервалом в шесть часов на протяжении двух дней – при наличии веских оснований.
Дексаметазон вызывает уменьшение уровня кортизола больше, чем в два раза при болезни Кушинга. При синдроме данный процесс не наблюдается.
Также показана сдача следующих анализов:
крови на биохимию и определение уровня глюкозы в крови;
на установление уровня АКТГ, чтобы выяснить причину патологии.
При наличии оснований подозревать дисфункцию гипофиза, пациенту назначают МРТ или КТ с контрастным веществом. С помощью магнитно-резонансной томографии исследуют состояние надпочечников, также назначают их сцинтиграфию.
Для выявления осложнений, поражающих позвоночник, проводят рентген, компьютерную томографию позвоночного столба и грудной клетки.
Как лечат синдром Иценко-Кушинга, осложнения
Выбор тактики лечения зависит от причины. Прием лекарств должен остановить повышенную секрецию гормонов, стабилизировать концентрацию кортизола, снять симптоматику.
Если причина болезни в применении гормональных медикаментов, то их заменяют на другие.
Если в ходе обследования обнаружится опухоль, то назначается терапия, направленная на сдерживание ее роста и уменьшение. Дополнительно врач порекомендует лекарства, корректирующие работу организма:
восстанавливающие углеводно-белковый обмен;
восстанавливающие костную ткань;
улучшающие работу сердечно-сосудистой системы;
стабилизирующие эмоциональный фон.
Опухолевые новообразования удаляют с помощью хирургического вмешательства. В некоторых случаях показана адреналэктомия – операция по удалению надпочечников, или лучевая терапия.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Синдром Иценко Кушинга
МКБ-10: E24 — Синдром Иценко-Кушинга.
Синдром Иценко-Кушинга – это комплекс характерных признаков, которые проявляют себя при продолжительном воздействии на организм глюкокортикоидных гормонов. Развитие данного синдрома далеко не всегда связано с патологическими изменениями в надпочечниках, гипофизе или гипоталамусе.
Стаж работы 13 лет.
Чаще всего заболевание развивается в результате длительного введения пациенту больших дозировок глюкокортикоидов с целью терапии ряда аутоиммунных патологий.
Причины синдрома Иценко-Кушинга
Основные причины синдрома Иценко-Кушинга — повышенная выработка гормонов корой надпочечников. Чаще всего причиной такой аномалии становится опухоль, которая продуцирует избыточное количество АКТГ. Опухоль может образоваться в различных органах, чаще в бронхолегочной системе, реже — в мочеполовой. Повышенный синтез АКТГ влияет на функции надпочечниковых желез, которые начинают в усиленных количествах выделять глюкокортикоиды. Кроме этого, опухоль может образоваться в коре надпочечников, и в этом случае также будет наблюдаться повышенный синтез глюкокортикоидов. К повышению содержания в организме глюкокортикоидных гормонов могут привести ожирение, беременность, злоупотребление алкоголем в течение длительного времени, ряд психических заболеваний. Состояние, возникающее в результате воздействия перечисленных факторов, называют псевдо синдромом Кушинга.
Еще одной причиной развития является продолжительная терапия аутоиммунных заболеваний с применением больших дозировок препаратов, содержащих глюкокортикоидные гормоны. В эндокринологии существует не только синдром, но и болезнь Иценко-Кушинга. Несмотря на очевидное сходство симптоматики, причины у этих патологий разные. Причина болезни — нарушения в гипоталамо-гипофизарной системе, чаще всего – это небольшое доброкачественное новообразование гипофиза (микроаденома), поражающая железистую ткань. Для этой патологии характерными являются тяжелые нейроэндокринные нарушения.
Признаки и симптомы синдрома Иценко-Кушинга
Симптомы синдрома Иценко-Кушинга следующие:
Осложнения синдрома Иценко-Кушинга крайне опасные для здоровья и жизни пациента. Повышенная секреция кортизола приводит к разрушению белковых структур организма. Белок распадается в мышечной и костной ткани, во внутренних органах, что в дальнейшем приводит к дистрофическим изменениям и атрофии этих тканей, и органов.
При заболевании нарушается глюкогенез. Избыточное количество глюкозы всасывается кишечником, что приводит к развитию стероидного диабета. Нарушение липидного обмена проявляется в виде жировых отложений в одних зонах тела и атрофии других участков из-за разницы в чувствительности органов и тканей к глюкокортикоидам. Нарушение электролитного обмена проявляется гипокалиемией (пониженное содержание калия в крови) и гипернатриемией (повышенная концентрация натрия в крови). При этом может развиваться гипертоническая болезнь, непроходимость кишечника, мочекаменная болезнь, дыхательные расстройства, слабость.

Наиболее серьезное осложнение синдрома Иценко-Кушинга — это нарушение работы миокарда. При дисфункции сердечной мышцы развивается аритмия, декомпенсированная сердечная недостаточность, кардиомиопатия. Также гиперкортизолизм угнетает иммунитет, поэтому больные с синдромом Иценко-Кушинга склонны к инфекционным заболеваниям, фурункулезу, грибковым поражениям кожи.
В тяжелых случаях развивается:
Гиперкортицизм у беременных женщин приводит обычно к выкидышу или родам с осложнениями. Больные с диагнозом синдрома Иценко-Кушинга гибнут именно от осложнений патологии.
Диагностика синдрома Иценко-Кушинга
Диагностировать заболевание сложно, понадобятся многочисленные тесты, аппаратное и лабораторное обследование.
Диагностика синдрома Иценко-Кушинга включает:
По результатам диагностических процедур выбирается тактика лечения, индивидуально подбирается дозировка медикаментов, составляется протокол лечебных мероприятий.
Лечение синдрома Иценко-Кушинга
Выбор схемы лечения синдрома Иценко-Кушинга зависит от причин, которые вызвали развитие данной патологии. Терапия проводится в эндокринологическом отделении стационара.
При лекарственном синдроме делается подбор индивидуальных терапевтических схем и минимальных доз препаратов для того, чтобы снизить отрицательное влияние глюкокортикоидов на организм. Медикаментозное лечение синдрома Иценко-Кушинга заключается в использовании фармсредств дофаминергического действия, угнетающих секрецию адренокортикотропина, антисеротониновых препаратов, блокаторов синтеза стероидов. Ингибиторы используются двух типов: только блокирующие продукцию стероидов, и которые блокируют синтез, одновременно вызывая разрушение кортикальных клеток. Как только установлен диагноз синдром Иценко-Кушинга, сразу же назначаются блокаторы кортикостероидных гормонов. Они применяются перед оперативным вмешательством, а также после облучения.
При опухолях гипофиза, легких, надпочечников показано хирургическое удаление онкоочага. Современные визуальные диагностические методики позволяют поставить точный диагноз синдром Иценко-Кушинга, установить локализацию и объем ракового очага. Это важно, чтобы выбрать оптимальную хирургическую тактику и не навредить здоровым тканям в ходе операции.
Аденомэктомия эффективна в 80% случаях. После вмешательства и проведения непродолжительного курса заместительной терапии, в относительно короткие сроки восстанавливаются гипоталамо-гипофизарные связи. Процент рецидива составляет от 12 до 20. При односторонней адреналэктомии эффективна протонотерапия на зону гипофиза при отсутствии гипофизарного новообразования. Двусторонняя адреналэктомия осуществляется в крайних случаях. После операции пациенты проходят заместительную терапию пожизненно, регулярно наблюдаются у специалиста, не занимаются тяжелым трудом.
Пациентам, которым хирургическое вмешательство противопоказано (при крайне тяжелой форме болезни), возможно проведение лучевой терапии. Курс лечения в этом случае составляет шесть недель. Также при злокачественном новообразовании с метастазами показано облучение. При невозможности удалить опухоли проводится медикаментозное лечение препаратами «Кетоконазол», «Митотан». Перед операцией пациенту необходимо пройти медикаментозную подготовку.
С этой целью назначают:
При гиперплазии надпочечников в настоящее время часто применяется методика деструкции. Под контролем визуальной диагностики (УЗИ или КТ) вводится склерозирующее вещество, которое разрушает гиперпластическую ткань надпочечных желез. Склерозирующее вещество состоит из 96% этилового спирта и рентгеноконтрастного компонента (76% урографин) 3:1. Обычно деструкция используется в комплексе с облучением и/или хирургическим вмешательством.
В комплексной лечебной программе назначаются симптоматические препараты:
Все пациенты с синдромом, особенно послеоперационные, наблюдаются продолжительное время эндокринологом, невропатологом, гинекологом-эндокринологом, кардиологом.
Профилактика синдрома Иценко-Кушинга
Профилактика синдрома Иценко-Кушинга сводится к применению своевременных лечебных мер и недопущению возникновения осложнений, поскольку при необратимых последствиях погибает до 50% больных. При злокачественной кортикостероме пятилетний рубеж преодолевает до 25% больных. Прогноз относительно благоприятный, если причина синдрома Иценко-Кушинга — кортикостерома доброкачественного характера, при этом у 80% пациентов функционирует здоровая надпочечная железа. На выживаемость и качество дальнейшей жизни влияет своевременная диагностика, наличие осложнений, эффективность медикаментозной терапии и хирургического вмешательства.
В целях профилактики синдрома Иценко-Кушинга для недопущения необратимых последствий, необходимо регулярно проходить скрининговые тесты и наблюдаться у специалистов, не работать на вредном производстве, особенно в ночные смены, избегать физических нагрузок.
Синдром Иценко-Кушинга — это заболевание, включающее в себя сразу несколько патологических состояний, причинами развития которых является повышенный синтез в организме глюкокортикоидов, что оказывает отрицательное влияние на работу большого количества органов. В том числе нарушается репродуктивная функция. Для ее восстановления при синдроме Иценко-Кушинга, если вы желаете иметь детей, обращайтесь в клинику «АльтраВита». Мы поможем решить проблему.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Синдром Иценко-Кушинга (гиперкортицизм)
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко–Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко–Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Общие сведения
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.
Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.