синдром гарднера что это
Синдром Гарднера-Тернера
Этот синдром относится к наследственным заболеваниям. Болезнь передаётся по аутосомно-доминантному типу, то есть это передача доминирующего признака, расположенного в аутосомах.
В клетках каждого здорового человека присутствуют 23 пары хромосом, причём одна пара — это половые хромосомы, благодаря которым проявляется различие мужского и женского пола, и 22 пары хромосом, одинаковые как у мужчин, так и у женщин. Эти одинаковые пары хромосом и называются аутосомами. Проявление аутосомно-доминантного наследования заболеваний, в том числе синдрома Гарднера-Тернера, связано с мутациями генов, расположенных как раз в аутосомах.
Для проявления синдрома достаточно хотя бы одного мутированного гена, если он является доминантным. Болезнь передаётся детям от родителей. Если в семейной паре один здоров, а второй носитель этого дефектного гена, то вероятность проявления синдрома у ребёнка составляет 50%. Причём проявление заболевания абсолютно не зависит от пола ребёнка или степени тяжести заболевания у родителя.
Основной симптом синдрома — двусторонняя врождённая невринома предверно-улиткового нерва. Несмотря на то, что невринома является доброкачественной опухолью, она опасна для здоровья, поскольку её образование чревато полной потерей слуха. Развитие невриномы проходит без метастаз, но сама невринома может серьёзно увеличиваться в размерах, пагубно влияя на способность слышать.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Как правило, к операции по удалению невриномы прибегают в редких случаях. Когда к операции нет серьёзных показаний, необходимо постоянно наблюдать за развитием невриномы. Для лечения используют химиотерапию.
В особо тяжёлых случаях, когда невринома стремительно растёт или расположена очень близко к головному мозгу, для того чтобы сохранить функции слухового нерва, врачи назначают операцию. Реабилитация после оперативного вмешательства достаточно долгая — от шести месяцев до года.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Синдром гарднера что это
Агаммоглобулинемия Х-сцепленная инфантильная (син.: агаммаглобулинемия Брутона, врожденная агаммаглобулинемия). Поражает исключительно мужчин. Тип наследования Х-сцепленный рецессивный. Ген локализован на Х-хромосоме, в области q21.3-q22. В основе заболевания лежат отсутствие В-лимфоцитов, отсутствие или резкое снижение содержания основных классов сывороточных иммуноглобулинов.
Минимальные диагностические признаки агаммоглобулинемии Х-сцепленной инфантильной: рецидивирующие тяжелые бактериальные инфекции, вызванные неспособностью продуцировать функциональные антитела. Поражаются дыхательные пути, желудочно-кишечный тракт и кожа.
Клинически агаммоглобулинемия Х-сцепленная инфантильная характеризуется тяжело протекающими воспалительными процессами, чаще всего отитами, конъюнктивитами, синуситами, энтеритами, рецидивирующими инфекциями верхних дыхательных путей, бронхитами, пневмониями, пиодермиями, вызванными главным образом стафилококками, пневмококками, стрептококками. Очень тяжело протекает гепатит, который может привести к смерти. Возможны полиартрит и дерматомиозит. Нередко состояние осложняется сепсисом.
Больные агаммоглобулинемией Х-сцепленной инфантильной бледны, малоподвижны, на коже лица, туловища, конечностей — очаги пиодермии. В периферической крови обнаруживаются анемия, лейкопения, нейтропения, транзиторная эозинофилия. В-лимфоциты в крови, лимфоидной ткани, костном мозге отсутствуют или их количество резко снижено, как и количество плазматических клеток. Резко снижен уровень иммуноглобулинов: IgM и TgA отсутствуют, уровень IgG. при рождении нормальный, к 6 мес значительно снижается.
Иммунизация не приводит к положительным результатам, изогемагглютинины отсутствуют. При агаммоглобулинемия Х-сцепленной инфантильной отмечается высокая летальность в раннем возрасте. У 5% пациентов в более позднем возрасте развиваются злокачественные лимфопролиферативные заболевания: лейкозы или лимфомы.
Дифференциальный диагноз проводится с агранулоцитозом Кастелмана, вторичными иммунодефицитными состояниями.
Тяжелые комбинированные иммунодефициты (ТКИД) описываются в группе заболеваний, сопровождающихся дефектами гуморального и клеточного иммунитета. Они характеризуются аутосомно-рецессивным или Х-связанным рецессивным типом наследования.
Агаммоглобулинемия Х-сцепленная инфантильная проявляется неукротимым поносом, пневмонией и различными инфекциями, в первую очередь кандидозом. Пиодермические высыпания часто развиваются в течение первых нескольких месяцев жизни, после их заживления остаются гиперпигментированные участки. Почти у 5% больных имеются злокачественные лимфопролиферативные заболе вания.
Кожные заболевания ассоциированные с полипозом кишечника
Ряд наследственных кожных синдромов ассоциируется с опухолями желудочно-кишечного тракта. При этом злокачественные новообразования, как правило, развиваются вследствие малигнизации полипов. Наиболее известными заболеваниями являются синдром Гарднера, синдром Пейтца—Егерса, болезнь Кауден. синдром Мюир—Торре, синдром Хоуэлл—Эванса, множественная эндокринная неоплазия III типа.
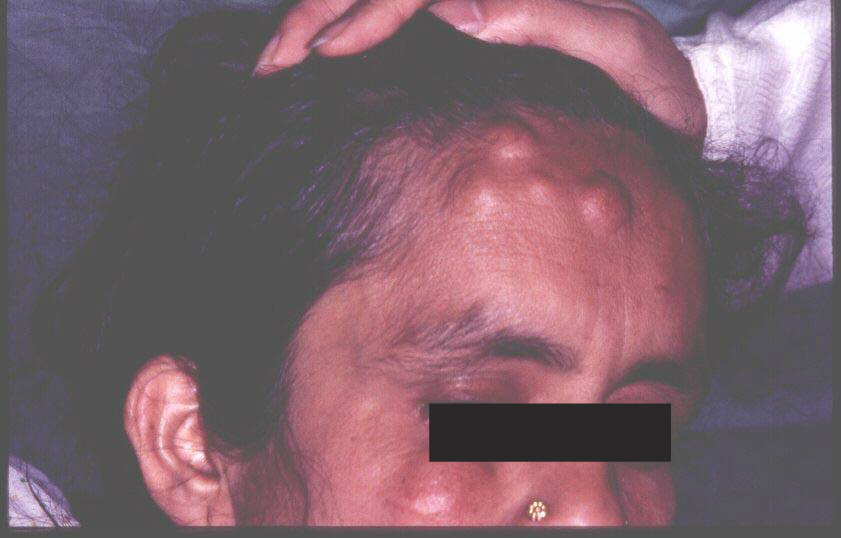
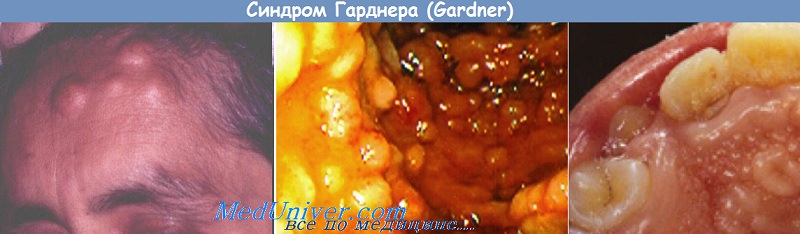
Синдром Гарднера
Железистые полипы при синдроме Гарднера различных отделов толстой или только прямой кишки развиваются на 3-4-м десятилетии жизни и могут оставаться бессимптомными до тех пор, пока не произойдет их озлокачествление. Гистологически фокусы злокачественной трансформации выявляются в 100% полипов, однако клинически ее можно заподозрить у 50-100% больных. Почти в 50% случаев отмечается полипоз желудка и тонкой кишки, в частности двенадцатиперстной кишки.
Иногда при синдроме Гарднера наблюдаются фибросаркома, лейомиома желудка или кишечника. Также описаны опухоли щитовидной железы, яичников, надпочечников, печени, меланома
Кожные проявления при синдроме Гарднера обычно развиваются задолго до полипоза кишечника, тем самым облегчая его распознавание.
Диагноз синдрома Гарднера основывается на клинических данных и результатах специальных методов исследования пищеварительного тракта — повторных колоноскопий. Диагностическую значимость также имеет врожденная гипертрофическая пигментация сетчатки.
Дифференциальный диагноз синдрома Гарднера проводится с болезнью Кауден, синдромами Пейтца—Егерса, Кронкхайма—Канада, Мюир—Торре.
Лечение синдрома Гарднера заключается в раннем профилактическом удалении полипов толстой кишки.
Синдром Пейтца—Егерса
Синдром Пейтца—Егерса (син.: периорифициальный лентигиноз) — заболевание, проявляющееся пигментными пятнами, сопровождающимися гамартомами желудочно-кишечного, дыхательного и мочеполового трактов. Мужчины и женщины болеют одинаково часто. Тип наследования аутосомно-доминантный. Локус гена неизвестен. Вероятно, заболевание обусловлено мутацией одного плейотропного гена. Может проявляться в детстве, но чаще всего изменения возникают в юности или ранней молодости. Злокачественные опухоли при синдроме Пейтца—Егерса встречаются в раннем возрасте, частота их составляет 44-48%.
Большинство больных (95%) синдромом пейтца-егерса имеют характерные пигментные пятна (лентиго, веснушки) темно-коричневого цвета, круглой или овальной формы, диаметром от 2 до 5 мм на губах (особенно на нижней) или слизистой оболочке щек, а также вокруг рта и на переносице, в области заднего прохода, реже на кистях и стопах, ладонях, подошвах, в подколенных ямках. Также описаны пигментные папилломы слизистой оболочки рта. Иногда наблюдается выпадение волос. Очаги пигментации могут быть врожденными, появляться в младенчестве или детстве и со временем бледнеют, хотя пигментация на слизистой оболочке сохраняется.
Гистологически при синдроме пейтца-егерса в эпидермисе обнаруживают увеличение количества меланоцитов в базальном слое, в дерме — скопление меланофоров.
Гамартомы при синдроме пейтца-егерса развиваются в тонкой кишке, хотя могут встречаться в любом отделе желудочно-кишечного тракта, а также в желчевыводящих путях, дыхательном и мочеполовом трактах. Они имеются у подавляющего большинства больных и представляют собой полиповидные образования небольших размеров округлой формы с гладкой поверхностью, сопровождаются приступами болей в животе и желудочно-кишечными кровотечениями. Гистологически полипы имеют строение доброкачественной аденомы, в 20-25% случаев они подвергаются озлокачествлению. Однако злокачественные опухоли желудочно-кишечного тракта встречаются при этом синдроме только в 2-12% случаев. Значительно чаще наблюдаются новообразования, располагающиеся вне желудочно-кишечного тракта: злокачественные опухоли половых органов (яичников, яичек), рак легких и молочной железы и др.
Диагноз синдрома Пейтца—Егерса устанавливается на основании клинической картины и результатов гистологического исследования. В целях раннего выявления полипоза проводят рентгенологическое и эндоскопическое обследование больных.
Дифференциальный диагноз синдрома Пейтца—Егерса проводится с веснушками, старческим лентиго, синдромом LEOPARD, наследственными формами лентигиноза, особенно системного, а также с мастоцитозом.
Синдром Пейтца—Егерса нередко заканчивается летальным исходом, обусловленным несвоевременно распознанными злокачественными новообразованиями внутренних органов.
Лечение синдрома Пейтца—Егерса пигментации губ проводят лазерным облучением. Полипы, превышающие диаметр 1,5 см, а также кровоточащие полипы удаляют хирургически. Каждые 1-3 года больной должен осматриваться гастроэнтерологом и хирургом. Иногда показана профилактическая колэктомия.
Синдром гарднера что это
Синонимы синдрома Гарднера. S. Weiner—Gardner. Наследственный аденоматоз. Наследственный полипоз и остеоматоз.
Определение синдрома Гарднера. Мезенхимальная дисплазия с пороками развития соединительной ткани (полипоз толстого кишечника, остеома черепа и опухоли кожи).
Автор. Gardner Eldon J. — современный американский врач. Синдром был впервые описан в 1951 г.
Симптоматология синдрома Гарднера:
1. Множественные полипы толстого кишечника со склонностью к раковому перерождению. Клинически — неопределенные желудочные расстройства.
2. Множественные остеомы и остеофибромы, особенно костей черепа (в порядке нисходящей частоты: верхняя челюсть, нижняя челюсть, решетчатая кость, клиновидная кость, лобная кость, теменная кость, скуловая кость). Встречаются также поражения длинных трубчатых костей и ребер. Клинически «львиное» лицо, зависящее от локализации поражения.
3. Множественные атеромы и дермоидные кисты, а также подкожные фибромы и лейкомиомы.
4. Иногда развивается также внутри- и ретроперитонеальный, а также внутримезентериальный фиброматоз.
5. Характерно образование фиброматозных разрастаний на предсуществовавшей рубцовой ткани с развитием послеоперационных сужений.
6. Наблюдают преждевременное выпадание зубов.
7. Первые проявления заболевания развиваются не раньше 10-летнего возраста, часто на третьем десятилетии жизни.
Этиология и патогенез синдрома Гарднера. Плейотропное доминантно-наследственное заболевание с различной пенетрантностью.
Дифференциальный диагноз синдрома Гарднера. S. Peutz—Jeghers (см.). Изолированный полипоз кишечника, изолированные экзостозы. Изолированная костная слоновость. S. Paget (см.). S. Bergstrand (см.). S. Jaffe—Lichtenstein (см.). Хронический остеомиелит. S. Engel—v. Recklinghausen (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром Гарднера: симптомы, профилактика, наблюдение
Синдром Гарднера — это появление многочисленных полипов в желудочно-кишечном тракте и поражений, сосуществующих в других органах.
Синдром Гарднера классифицируется как «абсолютно предраковое» заболевание с риском развития онкологии от 70 до 90 %.
Ранняя оценка синдрома Гарднера
Ассоциация полипов толстой кишки с раком толстой кишки почти у 100% пациентов с синдромом Гарднера делает важным скрининг пациентов с остеомами на предмет синдрома и, таким образом, потенциально спасает их жизни.
Рассмотрение этого диагноза означает, что
необходимо оценивать на предмет эпидермоидных кист, опухолей, врожденной гипертрофии пигментного эпителия сетчатки и т. д. Классическим местом образования костного новообразования (остеомы) является нижняя челюсть, особенно под углом челюсти, но эти опухоли могут также образовываться на черепе, околоносовых пазухах и длинных костях.
КТ может помочь показать их местоположение и размер. Чаще всего обнаруживается, что полипы покрывают всю поверхность толстой кишки, но иногда могут возникать в слизистой оболочке желудка и тонкой кишке. Обычно они впервые появляются после полового созревания, но первые симптомы возникают чаще всего к 40 годам.
Обнаружение других опухолей
Скрининг папиллярного рака щитовидной железы, аденом и аденокарцином надпочечников, гепатоцеллюлярного рака, остеосаркомы и хондросаркомы, а также других опухолей щитовидной железы и печени также является важной частью первоначальной оценки.
Избегая необходимости в колостоме (противоестественном заднем проходе), пациент может избежать многих психологических и физических расстройств. Временно применяется соединение тонкой кишки и кожи, созданное хирургическим путем (илеостомия) для правильного заживления ректально-ободочной кишки.
Когда полипы желудка обнаруживаются в связи с синдромом Гарднера, частота и скорость канцерогенеза в таких случаях ниже, чем при колоректальном полипозе. Таким образом, более консервативный подход может дать хорошие результаты.
Наблюдение
Все пациенты с синдромом Гарднера должны регулярно проходить мониторинг тонкой и толстой кишки, печени и щитовидной железы. Также ежегодно должно проводиться обследование щитовидки посредством УЗИ.
Синдром Гарднера: причины, симптомы, варианты лечения
Хотя лекарства от синдрома Гарднера нет, существуют варианты терапии, позволяющие снизить риск развития рака.
Симптомы синдрома Гарднера
Признаки и симптомы синдрома Гарднера варьируются. Это форма семейного аденоматозного полипоза (ФАП), которая характеризуется в первую очередь сотнями-тысячами нераковых (доброкачественных) полипов в толстой кишке, которые начинают появляться в среднем в возрасте 16 лет. Если толстая кишка не будет удалена, эти полипы станут злокачественными (раковыми), что приведет к раннему развитию колоректального рака в среднем возрасте 39 лет.
Другие особенности синдрома Гарднера могут включать:
Причины возникновения синдрома Гарднера
Синдром Гарднера вызван изменениями (мутациями) в гене APC, который называют «опухолевым супрессором». Гены-супрессоры опухоли кодируют белки, которые являются частью системы, управляющей ростом и делением клеток. Эти белки являются гарантом того, что клетки не будут делиться слишком быстро или аномальным образом.
Мутации в гене APC приводят к неконтролируемому росту клеток, что способствует развитию полипов, опухолей и раковых заболеваний, которые могут быть связаны с синдромом Гарднера.
Генетическая предрасположенность
Синдром Гарднера наследуется аутосомно-доминантным способом. Это означает, что для заболевания достаточно возникновения мутации в одной копии ответственного гена в каждой клетке.
Человек с синдромом Гарднера имеет 50% шанс с каждой беременностью передать измененный ген потомству.
Постановка диагноза
Для АРС, вызывающего синдром Гарднера, возможно проведение генетического анализа. Тестирование носителей среди родственников из группы риска и пренатальное тестирование возможны, если известна вызывающая заболевание мутация в семье.
Скрининг толстой кишки для тех, кто подвержен риску синдрома Гарднера, проводится с 10-летнего возраста.
Синдром Гарднера диагностируется на основании следующих признаков:
Эти симптомы обычно выявляются с помощью комбинации физического обследования, колоноскопии и рентгенографии длинных костей и/или челюстной кости. Наличие других признаков, таких как полипы желудка или тонкой кишки; врожденная гипертрофия пигментного эпителия сетчатки; и/или сопутствующие раковые заболевания, подтверждает диагноз.
Синдром Гарднера может быть подтвержден выявлением патологического изменения (мутации) в гене APC.
Лечение синдрома Гарднера
Хотя нет лекарства от синдрома Гарднера, существуют варианты терапии, позволяющие снизить риск развития рака. Например, пациенты обычно проходят регулярный скрининг на различные полипы и опухоли, связанные с синдромом Гарднера, чтобы обеспечить раннюю диагностику и лечение. Этот режим скрининга может включать:
Лечение десмоидных опухолей варьируется в зависимости от размера и локализации опухоли, но может включать в себя хирургическое вмешательство, прием антиэстрогенных препаратов, химиотерапию и/или лучевую терапию.
Остеомы (костные наросты) могут быть удалены по косметическим причинам.
Лечение эпидермоидных кист при синдроме Гарднера аналогично лечению обычных кист и включает в себя иссечение.
Прогноз
Долгосрочная перспектива для людей с синдромом Гарднера зависит от признаков и симптомов, присутствующих у каждого человека, и возраста постановки диагноза. К 35 годам у 95% больных появляются полипы, количество которых начинает тут же быстро увеличиваться.
Без колэктомии обычно наблюдаются сотни или тысячи полипов толстой кишки, и рак толстой кишки неизбежен. Средний возраст диагностики рака толстой кишки у пациентов, не прошедших лечение, составляет 39 лет (диапазон 34-43 года).
Однако при ранней диагностике и терапии прогноз хороший. На самом деле пятилетняя выживаемость пациентов, перенесших протокольэктомию, составляет почти 100%. Если выполняются альтернативные операции, удаляющие толстую кишку, но не прямую кишку, частота рецидивов составляет 30% через 20 лет и 45% через 30 лет; поэтому необходимо продолжать наблюдение за прямой кишкой.
Кожные аномалии (эпидермоидные кисты, фибромы и липомы), связанные с синдромом Гарднера, в основном имеют косметическое значение, так как они, по-видимому, не становятся злокачественными (раковыми).
Остеомы (костные наросты) обычно не вызывают проблем со здоровьем и не перерастают в злокачественные. Хотя десмоидные опухоли обычно доброкачественны (нераковые), они имеют тенденцию вторгаться в окружающие ткани и/или сжимать близлежащие органы и могут вызывать сложности при удалении.