симптом wpw что это
Синдром ВПВ
Точная диагностика и квалифицированное лечение синдрома ВПВ
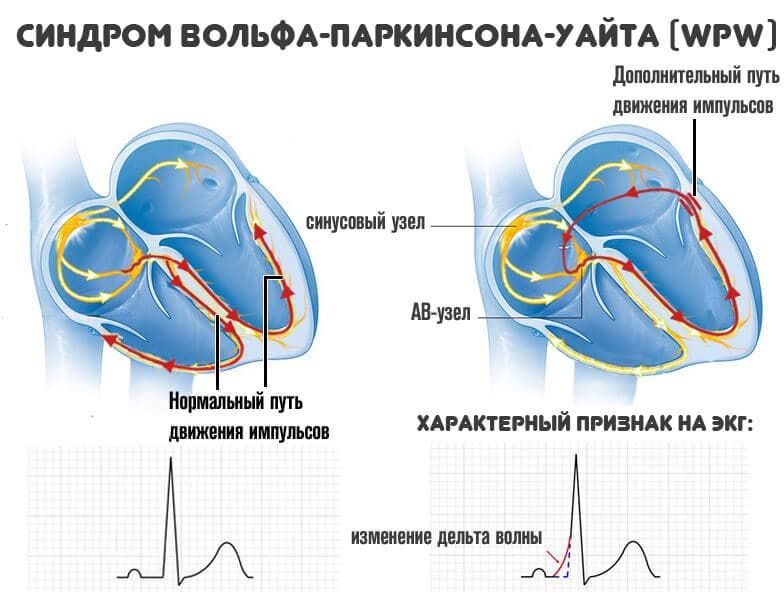
Синдром ВПВ (Вольфа-Паркинсона-Уайта) вызван врожденной аномалией проводящей системы миокарда – наличием пучка Кента, и является одним из вариантов «предвозбуждения» желудочков. Пучок располагается между одним из предсердий и соответствующим желудочком. По этому участку и идут в проводящую систему электрические импульсы, в обход атриовентрикулярного узла. Минуя атриовентрикулярный узел, импульсы не получают физиологической задержки сигнала, которая нужна для координации работы камер сердца. Таким образом, из-за изменения траектории миокард желудочков активируется предсердным импульсом преждевременно, ритмы сердца нарушаются, что приводит к пароксизмальным тахиаритмиям.
На гемодинамику – движение крови по сосудам, синдром влияния не оказывает, поэтому у большинства пациентов с данной патологией он протекает в легкой форме. Так чем опасно заболевание, почему очень важно вовремя установить диагноз и дифференцировать патологию от других разновидностей тахиаритмий?
Чтобы узнать более подробно о лечении заболевания, позвоните на наш телефон:
Преимущества лечения синдрома ВПВ в наших клиниках
Высокое качество медицинских услуг
Диагностику и лечение проводят опытные функциональные диагносты и кардиологи, многие из них имеют ученые степени, высшую врачебную категорию, регулярно проходят стажировку в ведущих зарубежных центрах кардиологии. Специалисты постоянно совершенствуют свое мастерство, принимая участие в профильных семинарах и конференциях, находятся в курсе последних достижений мировой кардиологии и применяют их на практике.
Применение передовых диагностических и лечебных методов
Холтеровский ифрагментарный ЭКГ-мониторинг, КТ сердца, УЗИ, МРТ сердца, электрофизиологическое исследование сердца (ЭФИ), пищеводная кардиография, эндокардиальное картирование, электрическая радиочастотная абляция.
Применение новейших и классических методов диагностики позволяет обнаружить даже скрытый синдром ВПВ, подобрать оптимальный вариант лечения для каждого конкретного пациента с учетом возраста, частоты приступов ВПВ, физиологических особенностей пациента.
Симптомы, причины, диагностика и лечение синдрома ВПВ в клиниках НИАРМЕДИК
Пароксизмальные тахикардии при синдроме могут развиваться и в детском, и во взрослом возрасте, но чаще всего первые признаки врожденной аномалии проявляются у детей или у молодых мужчин.
Синдром ВПВ у ребенка
Во многих случаях недуг проявляет себя уже в первые дни жизни ребенка. Заболевание у новорожденного всегда начинается внезапно и проявляется приступом пароксизмальной тахикардии, которая может привести к сердечной недостаточности. Начавшись в детстве, патология может долгое время не проявлять себя, затем рецидивирует в подростковом возрасте.
Независимо от возраста ребенка, клиническая картина приступа одинакова: начинается, приступ внезапно, частота сердечных сокращений превышает 200 ударов в минуту, кровяное давление снижается, его максимальные показатели могут достигать 60/70 мм. рт. ст., минимальные не регистрируются. Ребенок бледнеет, наблюдается цианоз окологубного пространства и (редко) конечностей. Сердце бьется неправильно, и в покое, и под нагрузкой, ребенок может испытывать сердечную боль, упасть в обморок. Прекращается приступ синдрома, как и начинается, внезапно. С возрастом скорость проведения предсердных импульсов по добавочным путям снижается, и иногда ЭКГ-признаки предвозбуждения исчезают полностью.
Синдром Вольфа-Паркинсона-Уайта у беременной
Если во время беременности патология никак о себе не заявляет, дополнительного лечения не требуется. Но иногда данный синдром при беременности может проявиться пароксизмальной тахикардией. В этом случае необходима консультация кардиолога и проведение эффективного лечения.
Симптоматика синдрома Вольфа-Паркинсона-Уайта
Если при тахикардии частота сердечных сокращений не превышает 200 ударов в минуту, синдром протекает, как правило, без характерных симптомов, а человек даже не подозревает о наличии у него врожденной аномалии. Патология выявляется только при кардиографической диагностике.
Если ЧСС больше 200 ударов в минуту, у человека появляется ощущение, что сердце сейчас «выскочит», возникает головокружение, появляется предобморочное состояние, вплоть до потери сознания. Также приступ может спровоцировать тяжелые нарушения гемодинамики и остановку сердца.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых в отделениях кардиологии НИАРМЕДИК представляет собой полное клинико-инструментальное обследование. Время проведения всего комплекса диагностических мероприятий – не более 2 суток.
Для выявления сопутствующих патологий назначается ряд лабораторных исследований, также проводится дифференциальная диагностика, исключающая блокаду ножек пучка Гиса.
Современные методы обнаружения сердечной патологии, применяемые в кардиологии:
Лечение синдрома ВПВ
Если пароксизмы (резкое учащение сердечных сокращений) отсутствует, специального лечения не требуется. При ярко выраженных приступах, сопровождающимися синкопэ, стенокардией, сердечной недостаточностью, кардиологи НИАРМЕДИК принимают решение о проведении консервативного или хирургического лечения.
Консервативная терапия направлена на предупреждение тахикардии. Медикаментозное лечение включает назначение антиаритмических препаратов, блокаторов медленных кальциевых каналов, сердечных гликозидов и т.д. Для прекращения приступа тахикардии антиаритмические лекарственные препараты вводятся внутривенно.
По ряду причин медикаментозная терапия подходит не всем. Заболеваник часто встречается у детей и людей молодого возраста, продолжительное применение антиаритмиков для этих категорий больных крайне нежелательно. Кроме того, в силу парадоксальности, некоторые препараты, напротив, могут спровоцировать учащение ЧСС, не следует сбрасывать со счетов и возможные побочные явления, например, дисфункция щитовидной железы.
Хирургический метод лечения направлен на разрушение добавочного пути. При синдроме Вольфа-Паркинсона-Уайта операция проводится на открытом сердце. Еще один метод – вживление в сердце искусственного водителя ритма.
Но терапией первой линии для больных является электрическая радиочастотная абляция. Через бедро к сердцу подводится тонкая трубка (проводник), по которой подается импульс, прижигающий пучок Кента. Благодаря отсутствию побочных эффектов, неинвазивности процедуры и отличным результатам (эффективность достигает 95%) РЧА уверенно вытесняет и медикаментозные, и хирургические методы лечения.
Если после первоначальной абляции добавочного пути аритмия рецидивирует (это случается у 5% пациентов), повторная процедура успешно разрушает добавочный путь и человек полностью выздоравливает.
Доверьте свое сердце профессионалам НИАРМЕДИК
Если вы заметили у себя признаки синдрома Вольфа-Паркинсона-Уайта, или иные проблемы с сердцем, незамедлительно обращайтесь к врачам. С сердцем не шутят!
Синдром Вольфа-Паркинсона-Уайта (синдром WPW)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Основные проявления синдрома WPW
Диагностика синдрома WPW
Врач поликлиники, «скорой помощи» или кардиолог собирают анамнез, проводят физикальное обследование, и различные инструментально-диагностические методы обычно после приступа. Выполняется ЭКГ. Наиболее важным является регистрация приступа тахиаритмии на ЭКГ (для предъявления аритмологу). Сегодня пациентам доступна консультация врача кардиохирурга-аритмолога в специализированных или многопрофильных клиниках, который может определить необходимость и возможность эндоваскулярного интервенционного (малотравматичного) лечения.
В Клинике есть все возможные способы диагностики и лечения тахикардий. Основные из них:
1. ЭКГ в 12 отведениях.
2. Суточное мониторирование ЭКГ.
3. Эндокардиальное электрофизиологическое исследование сердца (эндо-ЭФИ) – чреспищеводное (проводят в амбулаторных условиях) и эндокардиальное (в стационаре). Эндокардиальное ЭФИ сердца проводится в рентген-операционной. Этот метод позволяет произвести оценку функционального состояния проводящей системы сердца и выяснить механизм возникновения аритмии, определить показания к проведению радиочастотной катетерной аблации (РЧА) дополнительных путей проведения и аритмогенных зон. То есть, диагностическая процедура может перейти в лечебную.
Лечение синдрома WPW
Выбор способа лечения пациента осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным с учетом неизвестного характера, механизма и причин тахикардий.
Существует несколько способов лечения синдрома WPW:
2. Электрофизиологические методы:
Катетерная аблация («прижигание») дополнительного пути проведения является высокоэффективным и радикальным методом лечения синдрома WPW. Операция, в среднем, выполняется в течение 1 часа, и через сутки пациент может быть выписан из стационара.
На базе кабинета рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова создана ЭФИ-лаборатория, оснащенная самым современным электрофизиологическим оборудованием, что позволяет проводить диагностику и интервенционное лечение любых видов тахиаритмий. На отделении проводятся операции в рамках государственной программы по оказанию высокотехнологичной медицинской помощи (ВМП). Данный вид медицинской помощи осуществляется по квотам, выделяемым Минздравом России. Также пациенты могут быть прооперированы и на хозрасчетной основе с учетом утвержденной в Центре стоимости.
Синдром Вольфа-Паркинсона-Уайта: что это
Синдром Вольфа-Паркинсона-Уайта (WPW синдром) – наличие признаков внезапного учащения сердцебиения (тахикардии) вследствие образования дополнительного проводящего пути (предсердно-желудочковый пучок Кента) между верхними (предсердия) и нижними (желудочки) отделами сердца. Возбуждение желудочков в таком случае происходит раньше, чем по физиологическим проводящим путям. Кардиологи Юсуповской больницы успешно диагностируют данную патологию и проводят современное эффективное малоинвазивное лечение.
Код по МКБ-10
Синдром Вольфа-Паркинсона-Уайта – это сочетание преждевременного возбуждения желудочков и пароксизмальной тахикардии. С возрастом частота пароксизмов наджелудочковой тахикардии возрастает. У больных в возрасте до 40 лет наблюдается 10% случаев, а старше 60 лет – 36%. Синдром в большинстве случаев является предшественником (если его регистрируют у людей до 40 лет) аритмии. В 30% случаев болезни сочетается с врожденными пороками сердца.
I45.6 Синдром преждевременного возбуждения
Классификация синдрома
Синдром Вольфа-Паркинсона-Уайта: симптомы
Чаще всего симптоматика этого заболевания отсутствует, признаки выявляют уже при проведении электрокардиограммы. У более половины людей с наличием данной патологии после стрессов или физических нагрузок кардиологи Юсуповской больницы определяют жалобы на внезапные приступы сердцебиения, чередующиеся ощущением «замирания» в грудной клетке. Могут отмечаться боли в грудной клетке, чувство нехватки воздуха, головокружения, реже – потеря сознания. При нетяжелом проявлении симптомов возможно купирование их путем глубокого вдоха или задержкой дыхания. В редких случаях могут появиться осложнения: фибрилляция желудочков и остановка сердца.
Синдром Вольфа-Паркинсона-Уайта у детей
Врожденная патология у детей проявляется на первом году жизни. Доказано, что наследственная предрасположенность передается по аутосомно-рецессивному типу.
У грудных детей приступ пароксизмальной тахикардии может осложниться развитием сердечной недостаточности и нарушением работы печени.
Заподозрить наличие патологии в раннем возрасте возможно по следующим признакам:
Если у ребенка признак синдрома WPW однажды был зафиксирован на ЭКГ (даже без клинической картины болезни), существует большая вероятность того, что в более старшем возрасте у него разовьется пароксизмальная тахикардия. Имеется риск развития состояний, угрожающих жизни, и возникновения внезапной смерти.
Диагностика синдрома Вольфа-Паркинсона-Уайта
В основном электрокардиографии достаточно, чтобы определить наличие у пациента синдрома WPW. Дополнительными методами для уточнения диагноза являются электрокардиостимуляция, чреспищеводная ЭКС и эхокардиография. Данные методы исследования кардиологи Юсуповской больницы проводят в короткие сроки для быстрой верификации диагноза и начала терапии.
Лечение
Основные цели лечения – купировать приступ пароксизмальной тахикардии и предупредить его дальнейшее возникновение.
Для купирования приступа выполняют вагусные пробы (проба Вальсальвы) – массаж каротидного синуса. Для этого, в течение не более десяти секунд, выполняют односторонний легкий массаж в области сонного треугольника.
Больные с синдромом WPW без клинических признаков (изменения только на ЭКГ) в медикаментозном лечении не нуждаются.
В случае нарушения сердечного ритма применяются антиаритмические препараты. Врач обязательно подбирает препарат индивидуально, учитывая возраст и наличие сопутствующих заболеваний. При наджелудочковой пароксизмальной тахикардии применяются инфузионная терапия. Фибрилляция предсердий требует уже интенсивной терапии – дефибриляции.
Пройти высокоточное обследование и при необходимости провести все лечебные мероприятия возможно в Юсуповской больнице. Специалисты всегда помогут выявить заболевания сердца и сосудов с учетом всех особенностей организма пациента и назначат эффективное лечение. Запись на консультацию проводится по телефону.
Синдром преждевременного возбуждения (I45.6)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Синдромы предвозбуждения (преждевременного возбуждения) желудочков представляют собой результат врожденных нарушений в проводящей системе сердца, связанных с наличием дополнительных аномальных проводящих путей между миокардом предсердий и желудочков, часто сопровождаются развитием пароксизмальных тахикардий.
В клинической практике наиболее часто встречаются 2 синдрома (феномена) предвозбуждения:
Клиническое значение синдромов предвозбуждения определяется тем, что при их наличии нарушения сердечного ритма (пароксизмальные тахикардии) развиваются часто, протекают тяжело, иногда с угрозой для жизни больных, требуя особых подходов к терапии.
Диагностика синдромов предвозбуждения желудочков основывается на выявлении характерных признаков ЭКГ.
Синдром CLC (Клерка — Леви — Кристеско) обусловлен наличием дополнительного аномального пути проведения электрического импульса (пучка Джеймса) между предсердиями и пучком Гиса.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Существует два типа синдрома WPW:
Этиология и патогенез
Синдромы предвозбуждения желудочков обусловлены сохранением в результате незавершенной в эмбриогенезе перестройки сердца дополнительных путей проведения импульса.
Наличие дополнительных аномальных проводящих путей при синдроме WPW (пучки, или пути, Кента) является наследственным нарушением. Описана связь синдрома с генетическим дефектом в гене PRKAG2, расположенном на длинном плече 7 хромосомы в локусе q36. Среди кровных родственников больного распространенность аномалии повышена в 4-10 раз.
Синдром WPW нередко (до 30% случаев) сочетается с врожденными пороками сердца и другими сердечными аномалиями такими как аномалия Эбштейна (представляет смещение трикуспидального клапана в сторону правого желудочка с деформацией клапанов; генетический дефект при этом предположительно локализован на длинном плече 11 хромосомы), а также стигмами эмбриогенеза (синдром дисполазии соединительной ткани). Известны семейные случаи, при которых чаще встречаются множественные дополнительные пути и повышен риск внезапной смерти. Возможны сочетания синдрома WPW с генетически детерминированной гипертрофической кардиомиопатией.
Проявлению синдрома WPW способствуют нейроциркуляторная дистония и гипертиреоз. Синдром Вольффа—Паркинсона—Уайта может проявляться также на фоне ИБС, инфаркта миокарда, миокардитах различной этиологии, ревматизме и ревматических пороках сердца.
Синдром СLC также является врожденной аномалией. Изолированное укорочение интервала PQ без пароксизмальных наджелудочковых тахикардий может развиваться при ИБС, гипертиреозе, активном ревматизме и носит доброкачественный характер.
Суть синдрома (феномена) преждевременного возбуждения желудочков состоит в аномальном распространении возбуждения от предсердий к желудочкам по так называемым дополнительным путям проведения, которые в большинстве случаев частично или полностью «шунтируют» АВ-узел.
В результате аномального распространения возбуждения часть миокарда желудочков или весь миокард начинают возбуждаться раньше, чем это наблюдается при обычном распространении возбуждения по АВ-узлу, пучку Гиса и его ветвям.
В настоящее время известны несколько дополнительных (аномальных) путей АВ-проведения:
Наличие дополнительных (аномальных) путей приводит к нарушению последовательности деполяризации желудочков.
Образовавшись в синусовом узле и вызвав деполяризацию предсердий, импульсы возбуждения распространяются к желудочкам одновременно через предсердно-желудочковый узел и добавочный проводящий путь.
В связи с отсутствием физиологической задержки проведения, свойственной АВ-узлу, в волокнах добавочного пути распространившийся по ним импульс достигает желудочков раньше, чем тот, который проводится через АВ-узел. Это обусловливает укорочение интервала PQ и деформацию комплекса QRS.
Однако основное клиническое значение дополнительных путей проведения состоит в том, что они нередко включаются в петлю кругового движения волны возбуждения (re-entry) и способствуют, таким образом, возникновению наджелудочковых пароксизмальных тахикардий.
В настоящее время предлагается преждевременное возбуждение желудочков, не сопровождающееся возникновением пароксизмальной тахикардии, называть “феноменом предвозбуждения”, а случаи, когда имеются не только ЭКГ-признаки предвозбуждения, но и развиваются пароксизмы наджелудочковой тахикардии — “синдромом предвозбуждения”, однако ряд авторов не согласны с таким разделением.
Как уже упоминалось выше, при синдроме WPW аномальный импульс возбуждения распространяется по пучку Кента, который может быть расположен справа или слева от атриовентрикулярного узла и пучка Гиса. В более редких случаях аномальный импульс возбуждения может распространяться через пучок Джеймса (соединяет предсердие с конечной частью АВ узла или с началом пучка Гиса), или пучок Махайма (проходит от начала пучка Гиса к желудочкам). При этом ЭКГ имеет ряд характерных особенностей:
Эпидемиология
Признак распространенности: Крайне редко
Распространённость синдрома WPW составляет по разным данным от 0.15 до 2%, синдром СLC выявляется приблизительно у 0.5% взрослого населения.
Наличие дополнительных путей проведения обнаруживают у 30% пациентов с суправентрикулярной тахикардией.
Чаще синдромы предвозбуждения желудочков встречаются среди мужчин. Синдромы предвозбуждения желудочков могут проявляться в любом возрасте.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клинически синдромы предвозбуждения желудочков не имеют специфических проявлений и сами по себе не оказывают влияния на гемодинамику.
Клинические проявления синдромов предвозбуждения могут наблюдаться в различном возрасте, спонтанно или после какого-либо заболевания; до этого момента пациент может быть асимптоматичен.
Синдром Вольффа-Паркинсона-Уайта часто сопровождается различными нарушениями сердечного ритма:
У больных с синдромом CLC также имеется повышенная склонность к возникновению пароксизмальных тахикардий.
Диагностика
Характерные особенности ЭКГ при синдроме WPW
ЭКГ при синдроме WPW (тип А):
ЭКГ при синдроме WPW (тип Б):
Синдромы CLC и WPW часто являются причиной ложноположительных результатов при проведении нагрузочных проб.
В связи с распространением в последние годы хирургических методов лечения больных с синдромом WPW (деструкция аномального пучка) постоянно совершенствуются способы точного определения его локализации. Наиболее эффективными являются методы внутрисердечного ЭФИ, в частности эндокардиальное (предопреационное) и эпикардиальное (интраоперационное) картирование.
При этом с помощью сложной методики определяют область наиболее ранней активации (предвозбуждения) миокарда желудочков, которая соответствует локализации дополнительного (аномального) пучка.
Электрофизиологическое исследование сердца (ЭФИ) используется у пациентов с синдромом WPW в следующих целях:
— С целью оценки электрофизиологических свойств (способности к проведению и рефрактерные периоды) дополнительных аномальных путей и нормальных проводящих путей.
— С целью определения количества и локализация добавочных путей, что необходимо для проведения дальнейшей высокочастотной аблации.
— С целью выяснения механизма развития сопутствующих аритмий.
— С целью оценки эффективности медикаментозной или аблационной терапии.
В последние годы с целью точного определения локализации аномального пучка применяют методику поверхностного многополюсного ЭКГ-картирования сердца, которая в 70–80% случаев также позволяет ориентировочно определить местоположение пучков Кента. Это существенно сокращает время интраоперационного выявления дополнительных (аномальных) пучков.
Дифференциальный диагноз
Осложнения
Осложнения синдромов предвозбуждения желудочков
К факторам риска внезапной смерти при WPW-синдроме относят:
— Длительность минимального интервала RR при мерцательной аритмии менее 250 мс.
— Длительность эффективного рефрактерного периода дополнительных путей менее 270 мс.
— Левосторонние дополнительные пути или несколько дополнительных путей.
— Наличие симптоматичной тахикардии в анамнезе.
— Наличие аномалии Эбштейна.
— Семейный характер синдрома.
— Рецидивирующее течение синдромов предвозбуждения желудочков.
Лечение
Синдромы предвозбуждения желудочков не требуют лечения при отсутствии пароксизмов. Однако необходимо наблюдение, так как нарушения ритма сердца могут проявиться в любом возрасте.
Купирование пароксизмов ортодромной (с узкими комплексами) реципрокной наджелудочковой тахикардии у больных с синдромом WPW проводят также, как и других наджелудочковах реципрокных тахикардий.
Антидромные (с широкими комплексами) тахикардии купируются аймалином 50 мг (1.0 мл 5% раствора); эффективность аймалина при пароксизмальных наджелудочковых тахикардиях неуточненной этиологии заставляет с большой вероятностью подозревать WPW. Может быть эффективно также введение амиодарона 300 мг, ритмилена 100 мг, новокаинамида 1000 мг.
В случаях, когда пароксизм протекает без выраженных расстройств гемодинамики и не требует экстренного купирования, вне зависимости от ширины комплексов при синдромах предвозбуждения особо показан амидарон.
Препараты IC класса, «чистые» антиаритмики III класса при WPW-тахикардиях не используются в связи с высокой опасностью свойственного им проаритмического эффекта. АТФ может успешно купировать тахикардию, но должен применяться с осторожностью, так как может спровоцировать мерцательную аритмию с высокой ЧСС. Верапамил также следует использовать с особой осторожностью (опасность нарастания ЧСС и трансформации аритмии в мерцание предсердий!) – только у пациентов с успешным опытом его применения в анамнезе.
Мерцание предсердий при участии дополнительных путей проведения представляет реальную опасность для жизни вследствие вероятности резкого учащения сокращений желудочков и развития внезапной смерти. Для купирования фибрилляции предсердий в данной экстремальной ситуации используют амиодарон (300 мг), прокаинамид (1000 мг), аймалин (50 мг) или ритмилен (150 мг). Нередко фибрилляции предсердий с высокой ЧСС сопровождается выраженными нарушениями гемодинамики, что обусловливает необходимость в неотложной электрической кардиоверсии.
Радиочастотная катетерная абляция добавочных путей является в настоящее время основным методом радикального лечения синдрома преждевременного возбуждения желудочков. Перед выполнением абляции проводятэлектрофизиологическое исследование (ЭФИ) для точного определения места нахождения добавочного пути. При этом следует иметь в виду, что таких путей может быть несколько.
Успех лечения, даже при наличии нескольких добавочных путей, достигается примерно в 95 % случаев, а частота осложнений и летальность составляют менее 1 %. Одним из наиболее тяжелых осложнений является возникновение предсердно-желудочковой блокады высокой степени при попытке абляции добавочного пути, расположенного вблизи предсердно-желудочкового узла и пучка Гиса. Риск рецидивов не превышает 5—8 %. Необходимо отметить большую экономичность катетерной абляции по сравнению с длительной медикаментозной профилактикой и операцией на открытом сердце.
Показания к проведению высокочастотной аблации: