селективный фототермолиз что это
Что такое селективный фототермолиз
Рассказываем, что такое селективный фототермолиз, что такое хромофоры и как достичь терапевтического эффекта при помощи лазера или IPL.
История открытия селективного фототермолиза
Теорию селективного фототермолиза научно обосновали в 1983 году американские исследователи Рокс Андерсон и Джон Пэрриш. Они опубликовали свою концепцию в журнале Science. Это привело к революции в лазерной медицине и дерматологии: наконец-то стало ясно как именно лазер воздействует на ткани. Это упростило производство лазеров для медицины и косметологии.
Селективный фототермолиз: что это?
Ещё есть искусственные хромофоры, например краситель татуировки. Длина волны выбирается в зависимости от цвета тату. Более тёмные цвета удаляются Q-switch лазером с длиной волны 1064 нм.
Результатом воздействия на хромофоры может быть:
Существует таблица, по которой можно определить спектры поглощения света хромофорами кожи. Если в ней разобраться, то можно понять как работает любой лазер.
Так можно понять как подобрать длину волны для решения разных задач, например сделать эпиляцию, удалить пигментацию, татуировку, работать на омоложение и т.д.
Основные принципы селективного фототермолиза
Результатом будет выборочное разрушение тканей-мишеней без теплового повреждения окружающих тканей.
То есть, чтобы добиться селективного воздействия на хромофоры нужно правильно подобрать длину волны, плотность энергии, длительность импульсов и интервалов между импульсами.
Хотите каждую неделю получать новую статью на почту? Тогда подписывайтесь на рассылку.
Технология селективного фототермолиза
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать аппарат с технологией селективного фототермолиза
Теория селективного фототермолиза лежит в основе принципа действия целого ряда современных лазерных аппаратов. Важнейшие ее постулаты были сформулированы Роксом Р. Андерсоном (R.R. Anderson) и Джоном Перришем (J. Parrish) в 1983 году. Согласно теории селективного фототермолиза, световое излучение с определенной длиной волны способно избирательно воздействовать на целевые структуры (хромофоры) кожи: меланин, гемоглобин, коллаген, воду. За годы, прошедшие с момента публикации, данная концепция неоднократно подтвердилась и в настоящий момент является теоретическим обоснованием нескольких лазерных технологий. Рассмотрим, что представляет собой селективный фототермолиз на практике.
В нашей компании Вы можете приобрести следующее оборудование с технологией селективного фототермолиза:
Свойства лазерного излучения
Лазерное излучение по своей природе монохромно, то есть состоит из волн с одинаковой длиной волны. В зависимости от требуемого эффекта, длина волны испускаемого медицинским лазером излучения может меняться, однако по своему составу оно всегда монохроматично. Другим важным свойством лазерного излучения является когерентность – фиксированная корреляция между пиками и спадами волн, фазно совпадающая во времени и пространстве. И, наконец, световые волны, испускаемые большинством лазерных аппаратов, параллельны на всем своем протяжении и поэтому распространяются практически без потерь энергии (коллимация). Такие особые свойства лазерного излучения обеспечивают прогнозируемое влияние на биологические ткани, в частности, на компоненты кожи.
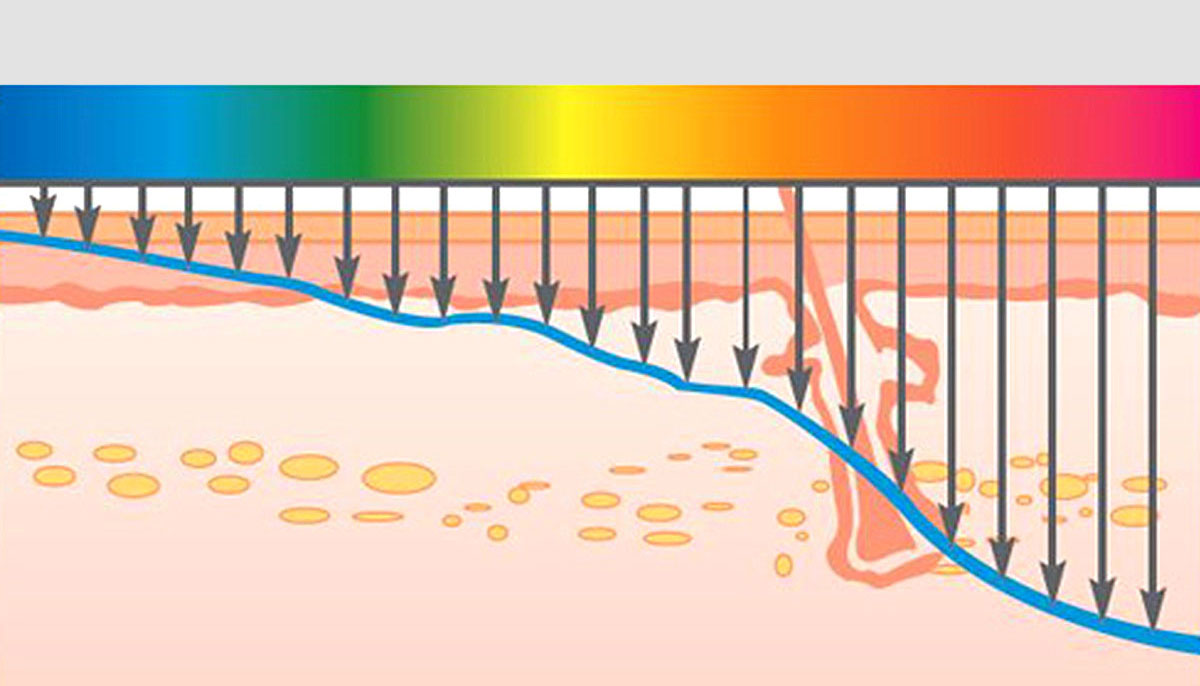
Результат взаимодействия светового (лазерного) излучения с кожей может выражаться в виде четырех основных процессов: отражения, проникновения, рассеивания и поглощения. В случае поглощения энергии светового луча структурой-мишенью, вся она передается хромофору, что сопровождается мгновенным интенсивным нагревом целевой структуры кожи. При условии достаточной мощности светового потока происходит термическое разрушение хромофора (фототермолиз).
Хромофоры кожи и спектры их поглощения
Свет с различной длиной волны неодинаково поглощается структурными элементами кожи, таким образом, для каждого из основных хромофоров кожи существует свой спектр поглощения. Выбирая световое излучение определенной длинной волны, можно целенаправленно воздействовать на определенные компоненты кожи:
Подбор параметров лазерного излучения
Для достижения терапевтического эффекта хромофор должен поглотить строго определенную порцию энергии, при этом окружающие ткани повреждаться не должны. Такое селективное воздействие на целевые элементы кожи достигается за счет правильного подбора характеристик лазерного излучения (его длины волны, плотности энергии излучения, продолжительности импульсов и интервалов между ними). Оптимальный подбор указанных параметров излучения позволяет избирательно разрушать заданную мишень, избегая механической травмы или перегрева окружающих ее тканей, что может привести к нежелательным побочным эффектам в виде стойких косметических дефектов.
Аппараты, которые используют принцип селективного фототермолиза, должны иметь достаточную мощность, чтобы быть в состоянии в течение короткого промежутка времени разогреть целевые структуры кожи до необходимой температуры и обеспечить их целенаправленное разрушение. Помимо этого, необходимо обеспечить регулировку мощности излучения, потому что для разных мишеней требуется световой поток различной интенсивности.
Тепло, образующееся при поглощении световой энергии, частично расходуется на нагрев окружающих тканей. Скорость остывания целевого хромофора описывает показатель ВТР (время термической релаксации), который значительно отличается для различных структур кожи. Чтобы вся поглощенная структурой-мишенью энергия не расходовалась на нагрев окружающих тканей, длительность светового импульса должна быть короче времени термической релаксации. Форма целевой структуры, на которую воздействует лазерное излучение, непосредственно влияет на показатель ВТР. Так, известно, что при одинаковом объеме объекты, имеющие цилиндрическую форму, остывают медленнее, чем сферические объекты.
Преимущества технологии
В каких аппаратах реализована технология
Принцип селективного фототермолиза лежит в основе работы многих современных лазерных аппаратов. Так, он реализован в IPL и Nd:YAG модулях платформы М22 (Lumenis), этот же принцип лежит в основе работы аппаратов для лазерной эпиляции LightSheer Duet и LightSheer Desire (Lumenis).
Лечение сосудистых новообразований кожи с помощью лазеров
Возрастающий интерес к использованию лазеров в дерматокосметологии вполне оправдан. Они незаменимы при разрешении целого ряда проблем из области эстетической медицины и хирургической косметологии. В настоящее время существует великое множество лазеров дл
Возрастающий интерес к использованию лазеров в дерматокосметологии вполне оправдан. Они незаменимы при разрешении целого ряда проблем из области эстетической медицины и хирургической косметологии. В настоящее время существует великое множество лазеров для лечения различных по своему характеру заболеваний и дефектов кожи. Эти аппараты отличаются выходными характеристиками, механизмами взаимодействия их излучения с тканями и в большинстве своем предназначены для решения весьма узких и конкретных задач.
В настоящее время патология сосудов кожи является одной из основных причин обращения пациента к дерматокосметологу. Этой патологией страдает около 30 % населения, причем у 3 % из них эти сосудистые изменения имеются с рождения, поэтому очень важно выбрать оптимальный способ лечения подобных образований.
Селективный фототермолиз — основа лечения сосудистых патологий кожи
В 1981 г. Anderson и Parrish предложили концепцию селективного фототермолиза — о возможности избирательного воздействия лазерного света на хромофоры кожи. За прошедшие годы эта концепция многократно подтвердилась, и в настоящее время она служит теоретическим обоснованием лечения сосудистых и пигментных дефектов кожи.
Результат воздействия света на биологическую ткань определяют три фактора: длина волны света, длительность воздействия и плотность поглощенной энергии.
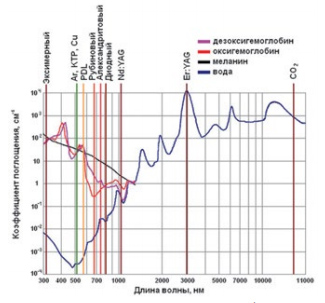
Длина волны. Главными хромофорами кожи являются меланин — пигмент эпидермиса — и гемоглобин — красный пигмент крови. Коллаген не влияет на выбор лазера для лечения сосудистых дефектов кожи, так как поглощает волны различной длины примерно одинаково. Меланин и оксигемоглобин представляют собой важнейшие компоненты при выборе волновой характеристики излучения. Каковы оптимальные длины волн для воздействия на эти хромофоры?
Из рисунка 1, на котором представлены адсорбционные спектры хромофоров кожи, видно, что хромофоры кожи — меланин и оксигемоглобин — поглощают волны различной длины видимого спектра с различной интенсивностью. Меланин поглощает целый диапазон длин волн, однако в сине-зеленом спектре поглощение более интенсивное (график построен в логарифмическом масштабе). Гемоглобин имеет кривую поглощения с локальным максимумом около 578 нм. Именно эта длина волны оказалась оптимальной для селективного воздействия на гемоглобин, так как поглощение меланина здесь меньше, а глубина проникновения света в ткань больше, чем в сине-зеленом спектре. Далее в красном спектре гемоглобин в меньшей степени поглощает свет, поэтому волны красной и инфракрасной длины менее эффективны для лечения сосудистых заболеваний кожи. Таким образом, для селективной коагуляции сосудистых дефектов кожи предпочтительно выбрать желтые длины волн вблизи максимума поглощения гемоглобина.
Длительность воздействия. Воздействие должно быть весьма непродолжительным, чтобы энергия, сообщенная световым импульсом кровеносному сосуду, пошла на его нагрев, не успев передаться окружающим тканям. А чтобы поднять температуру сосуда на несколько десятков градусов, источник света должен обеспечивать высокую плотность энергии.
Выбор аппарата. Конструкция, характеристики
Сосудистые патологии кожи вполне успешно устраняются лазерами уже более трех десятков лет. Наиболее эффективными, как с точки зрения теории селективного фототермолиза, так и на практике, оказались импульсные лазеры желтого света — лазер на красителях с ламповой накачкой (Flashlamp Pulsed Dye Laser — FPDL) и лазер на парах меди (Copper Vapor Laser — CVL). Иногда для лечения сосудистых патологий кожи применяется неодимовый лазер на гранате (Nd:YAG), с нелинейным кристаллом титанил фосфата калия (КТР) лазер, для удаления сосудов ног — Nd:YAG, александритовый и диодные лазеры с разными длинами волн. В последнее время нашли применение в этой области импульсные источники света. Все эти аппараты отличаются выходными характеристиками, а также особенностями воздействия на живую ткань.
Импульсные лазеры, излучающие желтый свет. Использование именно этих лазеров с точки зрения теории селективного фототермолиза является оптимальным для лечения сосудистых патологий кожи [3].
В лазере на красителях с ламповой накачкой (например, модели ScleroPlus и Vbeam фирмы Candela) с длиной волны 585 нм используется мощная импульсная дуговая лампа (лампа-вспышка), возбуждающая жидкий краситель, протекающий через стеклянную кювету, размещенную в резонаторе. Лазер на красителе нуждается в водяном охлаждении. Кроме того, краситель является органическим, токсичным веществом, а растворитель огнеопасен, что повышает требования безопасности при эксплуатации прибора. Требуется регулярная замена красителя, и, следовательно, эксплуатация лазера обходится довольно дорого.
Авторы большинства статей, опубликованных в международных журналах, признают, что этот тип лазера является одним из наиболее эффективных и безопасных для лечения самого широкого спектра сосудистой и другой патологии кожи.
Лазер на парах меди (модель «Яхрома-Мед», Физический институт им. П. Н. Лебедева) излучает одновременно две длины волны — 511 и 578 нм (зеленый и желтый свет), с помощью фильтров можно выделить любую из них (рис. 1). В этой модели используются отпаянные лазерные трубки с рекордным по мировым стандартам сроком службы, прибор имеет воздушное охлаждение. Сейчас в России это один из самых популярных аппаратов для лечения сосудистых и пигментных патологий кожи.
Лазер на парах бромида меди (модели Yellow Star, Pro Yellow, Dual Yellow) также генерирует две длины волны — 511 и 578 нм, как и лазер на парах меди, так как активную среду составляют атомы меди. Но для получения атомов меди используется диссоциация паров бромида меди в электрическом разряде. Это позволяет снизить рабочую температуру разрядного канала до 500°. Однако сложные плазмохимические процессы в активной среде таких лазеров заметно снижают срок службы лазерной трубки по сравнению с лазерами на парах чистой меди.
Другие лазерные системы и источники света. В лазере KTP (модель VersaPulse V), с длиной волны 532 нм, используется удвоение частоты Nd:YAG лазера. Для удаления сосудистых дефектов кожи применяются только системы с импульсом 2–50 мс. KTP-лазер содержит сложную оптическую часть и требует серьезного технического обслуживания как лазера накачки, так и кристалла, служащего для удвоения частоты. Кроме того, как видно на рисунке 1, длина волны 532 нм не является оптимальной для селективной коагуляции сосудов. Желтый свет с длиной волны 577–578 нм более предпочтителен и безопасен для лечения сосудистых заболеваний, чем зеленое излучение 532 нм. Это происходит из-за того, что коэффициент поглощения гемоглобином и оксигемоглобином и глубина проникновения в ткань желтого излучения существенно выше, чем зеленого, несмотря на меньшую длину волны последнего. При переходе от зеленого спектра излучения к желтому коэффициент поглощения меланином излучения снижается. Таким образом, эффект от лечения менее выражен, а риск возникновения рубцов выше при длине волны 532 нм (зеленое излучение), что обусловлено низким уровнем коэффициента поглощения гемоглобином и оксигемоглобином и высоким уровнем коэффициента поглощения излучения меланином при данной длине волны (532 нм) по сравнению с аналогичными показателями при длине волны 578 нм.
Nd:YAG, александритовый и диодные лазеры излучают волны разной длины (1064, 755 и 810 нм соответственно) и находят применение при удалении более глубоко залегающих патологических сосудов — здесь используется свойство излучения этих лазеров более глубоко проникать в биологическую ткань. Но излучение этих лазеров не может селективно воздействовать на кровеносные сосуды, так как в диапазоне 700–1100 нм коэффициент поглощения гемоглобина в среднем в 100 раз меньше, чем на желтой длине волны (рис. 1), поэтому можно ожидать появления различных побочных эффектов, включая шрамы. Эти лазеры нежелательно применять для удаления сосудов на лице.
В импульсных источниках света IPL, или импульсных лампах (например, Photoderm, Quantum SR), используется импульсная лампа большой мощности, из спектра которой узкополосным фильтром выделяется нужная спектральная область, обычно 515–1200 нм.
На сегодняшний день это наиболее широко рекламируемые аппараты на рынке дерматологического и косметологического оборудования. Однако их использование вызывает споры среди специалистов. Недостатки этих аппаратов, причем в большинстве случаев непреодолимые, часто преподносятся как достоинства. Реклама утверждает, что прибор — импульсная лампа излучает и воздействует на организм волнами различной длины. Это действительно так, однако при этом умалчивается о том, что, в отличие от лазеров, все эти волны излучаются одновременно, и сделать с этим ничего нельзя. Поставляемые в комплекте фильтры способны убрать только часть излучаемого спектра, все остальные длины волн в диапазоне, например, 550–1100 нм (в зависимости от используемого фильтра) излучаются одновременно (рис. 1). Воздействие на ткани оказывается неселективным, волны в зависимости от длины поглощаются различными хромофорами. Кроме того, глубина проникновения этих длин волн варьирует от долей миллиметра до сантиметров, что представляет серьезную опасность при лечении кожи лица, особенно в периорбитальной области. Даже при наличии защитных очков существует опасность повреждения глаз пациента глубоко проникающими волнами при работе в периорбитальной области.
Если бы мы смогли вырезать фильтрами узкую полосу спектра излучения вблизи максимума поглощения гемоглобина, что было бы наилучшим решением проблемы с точки зрения теории селективного фототермолиза, то на диапазон от 575 до 585 нм пришелся бы 1 Дж/см 2 (из 50 Дж/см 2 ), т. е. только эта энергия приходится на желтый диапазон спектра, который является наилучшим для селективной коагуляции сосудов. Остальные длины волн, присутствующие в излучении импульсной лампы, производят неконтролируемый и непредсказуемый нагрев тканей пациента. Этим объясняются высокий риск рубцевания и развития гипопигментаций после воздействия импульсной лампы, высокий уровень резистентности при лечении сосудистых патологий, необходимость большого количества сеансов (до 20) лечения.
Второй серьезный недостаток IPL состоит в невозможности сфокусировать излучение определенной мощности в достаточно маленькое пятно — типичный размер светового пятна IPL — 8 мм х 35 мм. Это ограничение IPL следует из некогерентной природы излучения импульсной лампы, фокусировка излучения в маленькое пятно возможна только для лазеров; для сравнения: размер светового пятна импульсного лазера на красителе может быть 2–3 мм, а лазера на парах меди — 0,6–1 мм в диаметре. Поэтому импульсная лампа не подходит для лечения мелких сосудистых дефектов кожи в области носа, носогубного треугольника, в уголках глаз и т. д. Кроме того, болевой эффект при воздействии импульсной лампы сильнее, чем после лазера, а побочные эффекты в виде отека и эритемы более выражены и держатся дольше, несмотря на принимаемые меры.
Таким образом, область применения импульсных ламп в лечении сосудистых патологий кожи ограничена неселективностью их воздействия и высоким риском развития побочных эффектов, включая образование шрамов.
Основные характеристики аппаратов и названия фирм производителей перечисленных лазерных и широкополосных источников света представлены в таблице.
В Лазерном центре кафедры дерматовенерологии ГМА им. И. И. Мечникова (Санкт-Петербург) за последние 10 лет накоплен опыт терапии самых разнообразных заболеваний и дефектов кожи посредством различных лазерных аппаратов, позволяющий проводить сравнительную оценку эффективности применения каждого из них для конкретной нозологии. За последние 5 лет лечение проводилось у 3000 пациентов с различной патологией кожи сосудистого генеза.
Новообразования кожи сосудистого происхождения были разделены на подгруппы по клиническим и патоморфологическим признакам. Наиболее многочисленной оказалась подгруппа неопухолевых поражений кожи — сосудистых дисплазий (31,0 %). Сосудистые дисплазии имеют целый ряд отличий от гемангиом. Сам термин «дисплазия» (или дисгенезия) подразумевает неправильное развитие и нарушение нормального строения. Понятие «дисплазия» охватывает все случаи неправильного роста и развития тканей и органов — независимо от времени и причины их возникновения.
Сосудистая дисплазия — это нарушение организации кровеносного сосуда, чаще всего выражающееся в виде недоразвития, дегенерации или даже отсутствия одного или нескольких морфологических составляющих сосудистой стенки, вследствие прямого или опосредованного воздействия на нее факторов внешней или внутренней среды; данное нарушение проявляется расстройствами функции и макроскопическими изменениями строения сосудистой стенки, чаще всего в виде дилатации последней.
Различают несколько типов сосудистых дисплазий: венульные, венозные, лимфатические, артериовенозные, смешанные. В частности, «винные пятна», ранее относимые к капиллярным гемангиомам, представляют собой типичный вариант венульной дисплазии. Глубоко расположенные в коже и подкожной клетчатке новообразования, клинически расцениваемые как кавернозные гемангиомы, могут быть очагами венозной дисплазии и т. д.
Среди опухолевых сосудистых образований наиболее часто встречались капиллярные (22,0%) и смешанные капиллярно-кавернозные гемангиомы (20,0%). Характерной особенностью всех вышеперечисленных новообразований является их практически абсолютная доброкачественность. То же самое можно сказать и в отношении пиогенной гранулемы, являвшейся причиной 12,5% обращений к врачу больных с новообразованиями кожи сосудистого происхождения. Из опухолей, расцениваемых как условно доброкачественные, наиболее часто встречались кавернозные гемангиомы (10,0%) и ангиокератомы (3,0%). Все перечисленные образования кожи требуют своевременного лечения с косметической целью. Случаи же диагностики настоящих злокачественных сосудистых опухолей, таких, как ангиоэндотелиома и ангиосаркома, были лишь единичными.
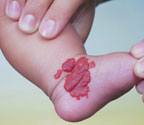
Для лечения капиллярных, комбинированных гемангиом и первичных сосудистых дисплазий режим работы аппарата «Яхрома-Мед» обычно выбирается мощность — 0,6–0,8 Вт, время экспозиции — 0,2 с. Поверхность дефекта кожи обрабатывается методом «точка за точкой», начиная с края пятна (рис. 2, а, б). Результаты фотокоагуляции сосудов проявляются непосредственно во время сеанса.
Особая тактика лечения существует при звездчатых гемангиомах. Мощность на выходе световолокна — 0,5–0,7 Вт, время экспозиции — 0,2 с.
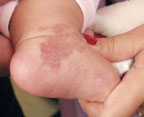 |
| Рисунок 2. Капиллярная гемангиома ноги младенца в возрасте 1 года до лечения (а) и через 1 мес после лечения (б) |
Паукообразная гемангиома обычно лечится, начиная с периферии («ног«), окружающих основной (корневой) сосуд. Эти «ноги» обрабатываются при мощности 0,5–0,6 Вт. Потом для запаивания центрального сосуда мощность обычно увеличивается до 0,6–0,7 Вт. Как правило, происходит осветление эпидермиса вокруг основного сосуда. Важно, чтобы центральный сосуд запаялся полностью.
При лечении кавернозных гемангиом режим работы выбирается следующим образом: мощность — 0,7–0,8 Вт, время экспозиции — 0,3 с. Вся поверхность обрабатывается однократными или двойными импульсами.
Результаты фотокоагуляции сосудов проявляются непосредственно во время сеанса. Поверхность кавернозной гемангиомы белеет.
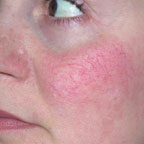
Для лечения телеангиэктазии в области лица мощность выбирается 0,5–0,6 Вт, время экспозиции — 0,1–0,2 с (рис. 3, а, б).
Для лечения телеангиэктазии на ногах устанавливается мощность 0,6–0,8 Вт, время экспозиции — 0,2–0,3 с. Коагуляция выполняется путем точечного воздействия на сосуды, расстояние между точками воздействия — 0,5–
1 мм. Во время обработки лазерный луч должен быть сфокусирован точно в сосуд, а не параллельно ему. Для удобства работы можно использовать увеличение.
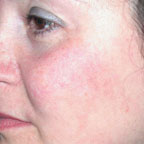 |
| Рисунок 3. Телеангиэктазии в области щек у пациентки в возрасте 21 г. до лечения (а) и через 2 нед после лечения (б) |
Процедура умеренно болезненная, большинство пациентов переносят ее без анестезии. Особенно впечатляющий медицинский и косметологический эффект дает комбинация лазерного лечения и склеротерапии: для сосудов малого (0,1–0,4 мм) и среднего (0,4–1 мм) диаметров проводится селективная лазерная коагуляция, непосредственно после этого для вен более 1 мм в диаметре выполняется склеротерапия. Склеротерапия осуществляется по Fegan или Sigg с последующей компрессией эластичными бинтами. Препараты: фибро-вейн 0,2% и этоксислерол 0,5 %. После склеротерапии выполняется бинтование.
Преимуществами лазерного метода лечения является то, что риск образования рубцов и травмирования окружающих тканей минимальный, период заживления значительно сокращается. Метод можно использовать во всех возрастных группах, а также у пациентов, имеющих сопутствующую соматическую патологию. Процедура занимает мало времени, бескровна, не требует анестезии.
С. В. Ключарева, кандидат медицинских наук
И. В. Пономарев, кандидат физико-математических наук
ГМА им. И. И. Мечникова, Физический институт им. П. Н. Лебедева, Санкт-Петербург, Москва
Физические и биологические аспекты взаимодействия лазерного излучения с кожей
Сегодня для коррекции возрастных изменений кожи используется широкий спектр лазерных технологий. В зависимости от выбора параметров излучения (длины волны, плотности потока, длительности импульса, сплошного или фракционного вида воздействия) можно обеспечить устранение признаков фото- и хроностарения кожи: пигментных и сосудистых дефектов, морщин, дряблости, неоднородности цвета кожи и т.д. В статье рассмотрены механизмы селективного и фракционного фототермолиза, а также особенности использования аблятивных и неаблятивных лазеров для коррекции возрастных изменений кожи.
Ключевые слова: селективный фототермолиз, фракционный фототермолиз, аблятивные лазеры, неаблятивные лазеры.
Старение является естественным биологическим процессом, который затрагивает все ткани человеческого организма. Однако если подобные перемены во внутренних органах долгое время не проявляют себя, то возрастные изменения кожи становятся заметны уже с 25–30 лет. Они сопровождаются замедлением обновления клеток, снижением гидратации, упругости, скорости образования коллагена и эластина, появлением пигментаций и сосудистых дефектов и, разумеется, морщин. Косметические средства в большинстве своем действуют только на уровне рогового слоя, в то время как основные возрастные изменения затрагивают более глубокие структуры кожи. Воздействовать на них можно с помощью аппаратных методов, и лидирующие позиции в этой сфере принадлежат лазерным технологиям.
История лазерной косметологии
На сегодняшний день на рынке представлено множество различных лазеров, которые можно использовать для проведения омолаживающих процедур. Они отличаются параметрами лазерного излучения, селективностью воздействия, а также тотальным (лазерная шлифовка) или фракционным способом формирования повреждений.
Параметры лазерного излучения
Возрастные изменения кожи могут проявляться на различных уровнях — в роговом слое, живых клетках эпидермиса и дерме. Подбирая параметры лазерного излучения, можно добиться оптимального воздействия на целевые структуры.
К основным физическим параметрам, определяющим особенности действия лазеров на биологические ткани, относятся:
Длина волны (λ) лазерного излучения определяет особенности его взаимодействия с тканями и интенсивность поглощения хромофорами. От длины волны зависит интенсивность поглощения лазерного луча, что определяется спектром абсорбции хромофоров (рис. 1). Поэтому при подборе вариантов лазерного воздействия необходимо учитывать как пики их поглощения, так и глубину залегания.
Плотность потока энергии. Выраженность воздействия на хромофоры и степень непосредственного повреждения структуры-мишени определяется энергией (Дж) лазерного излучения и его мощностью (Вт), характеризующей скорость поступления этой энергии. В практической деятельности эти параметры используются в перерасчете на единицу площади — в виде плотности потока энергии (Дж/см2 ) и скорости потока энергии (Вт/см2 ).
Рис. 1. Спектры поглощения различных хромофоров кожи
Длительность импульса. Лазер может испускать лучи как в непрерывном, так и в импульсном режиме. Последний позволяет избежать нежелательного перегрева и повреждения нецелевых структур за счет остывания тканей в промежутках между импульсами.
Воздействие лазерного излучения на кожу
При поглощении высокоинтенсивного лазерного излучения тканями происходит их нагревание (табл. 1, рис. 2). Степень повышения температуры зависит от того, сколько энергии передано на единицу площади (т.е. плотности потока энергии), а также скорости выравнивания температур между нагретыми и прилегающими к ним холодными участками. Регулировать последнее можно с помощью изменения продолжительности импульсов и межимпульсных интервалов с учетом времени тепловой релаксации тканей.
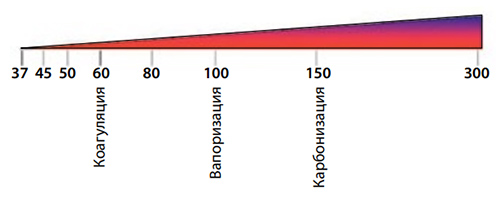
Таблица 1. Реакция кожи при воздействии лазерного излучения [30]
| Температура (°С) | Изменения в тканях |
| 40–50 | Конформационные изменения молекул, разрушение клеточных мембран |
| 60–80 | Коагуляция |
| > 100 | Вапоризация (абляция) |
| > 150 (длительное воздействие) | Карбонизация |
Рис. 2. Результат теплового воздействия лазерного излучения на кожу
При повышении температуры в пределах 40–50°С отмечаются конформационные изменения молекул, сопровождающиеся разрушением внутримолекулярных связей и изменением мембран. Если подобное нагревание длится в течение нескольких минут, то значительный процент ткани будет претерпевать некротические изменения.
При возрастании температуры свыше 60°С отмечается денатурация белков и коллагена, что обусловливает коагуляцию тканей и некроз клеток.
Нагревание тканей до 100°С и выше приводит к тому, что молекулы воды, в большом количестве содержащиеся в живых клетках, начинают испаряться совместно с фрагментами структурных компонентов ткани. При этом они «уносят» избыточное тепло, что помогает предотвратить дальнейшее увеличение температуры в окружающей ткани. Однако в случае продолжительного воздействия подобных температур (после испарения всех молекул воды) этот процесс сменяется карбонизацией (обугливанием) — отмечается почернение прилегающих тканей и появление дыма. Зачастую она является паразитарным эффектом и приводит к сильному перегреву окружающих тканей.
Виды лазерных воздействий на кожу в дерматологии
Лазерное воздействие на кожу в дерматологии можно условно разделить на две большие группы:
Селективное воздействие
Селективное воздействие предполагает разрушение конкретных целевых структур, расположенных как в эпидермисе, так и в дерме, без повреждения окружающих тканей.
Рис. 4. Спектры поглощения кожи и воды
Этот избирательный вид процедур основан на теории селективного фототермолиза, суть которой заключается в избирательном световом воздействии на определенные вещества-хромофоры (обладающие повышенной «чувствительностью» к отдельным видам излучения), содержание которых в клетке-мишени гораздо выше, чем в окружающих структурах. При использовании соответствующих длины волны и режима излучения (с учетом спектра поглощения хромофора) можно обеспечить нагревание хромофора, приводящее к необратимому разрушению как его самого, так и клетки, в которой он содержится (рис. 1).
С помощью селективного лазерного воздействия можно решить такие возрастные проблемы, как, например, сосудистые образования или нарушения пигментации. Однако для коррекции морщин, улучшения тонуса и упругости кожи необходимо активизировать процессы омоложения в дерме, что возможно благодаря фракционному лазерному воздействию.
Фракционное воздействие
Суть фракционного (лат. fractio — разламывание, дробление) воздействия состоит в точечном разрушении отдельных близкорасположенных микроучастков кожи, получивших название микротермальных лечебных зон (МЛЗ), при сохранении вокруг них интактных тканей. Разбиение лазерного луча на множество микролучей, обеспечивающих формирование МЛЗ, происходит при помощи специальных устройств — сканеров.
Неповрежденные жизнеспособные клетки (эпидермальные стволовые клетки и фибробласты), окружающие МЛЗ, будут обеспечивать быстрое восстановление тканей после проведения процедуры. Основной мишенью при фракционном фототермолизе является вода, поэтому повреждающее действие проявляется на уровне жизнеспособных слоев эпидермиса и дермы, а роговой слой, содержащий мало воды, может оставаться целостным (неаблятивный фракционный фототермолиз) или оказаться поврежденным (аблятивный фракционный фототермолиз).
Особенности распределения МЛЗ определяются такими параметрами:
Чем данные показатели выше, тем интенсивнее воздействие и выше эффективность процедур, однако и времени на реабилитацию также потребуется больше.
Ответная реакция
При повреждении отдельных микрозон тепло от них передается и прилежащим тканям. Подобного нагревания недостаточно для разрушения клеток, однако в этих зонах, называемых областями сублетального теплового шока (зона тепловой стимуляции), происходит активация различных ответных реакций (рис. 2). К ним относится выброс белков теплового шока (преимущественно Hsp70), цитокинов, факторов роста и других сигнальных молекул, который отмечается уже спустя несколько часов после процедуры. Эти вещества обеспечивают активацию восстановительных процессов, а также протеолиз поврежденных структур эпидермиса и дермы.
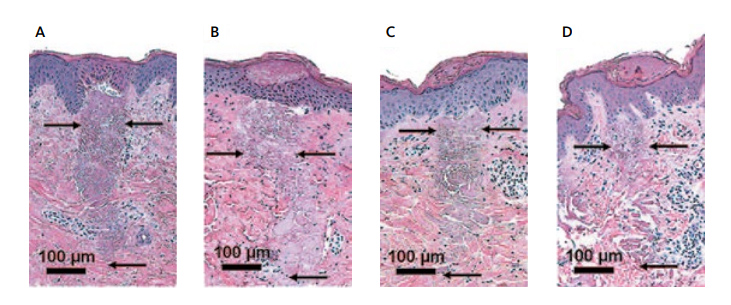
Часть коагулированных компонентов фагоцитируется иммунными клетками (в основном макрофагами), оставшиеся же разрушенные структуры образуют так называемые микроскопические эпидермальные некротические обломки (МЭНО). Они включают в себя клеточные фрагменты, поврежденный коллаген и эластин, а также большое количество меланина. В течение суток после процедуры базальный слой эпидермиса полностью восстанавливается и начинается постепенное отшелушивание МЭНО, завершающееся в среднем через неделю после вмешательства. Тогда же отмечается полное восстановление структуры эпидермиса (рис. 5).
Рис. 5. Восстановление тканей после неаблятивного фракционного фототермолиза (Reliant Technologies)
А — сразу после процедуры: четко видна зона коагуляции эпидермиса и дермы, роговой слой не поврежден;
В — через 1 день после вмешательства: наблюдается образование МЭНО;
С — через 3 дня после обработки: эпидермис почти полностью восстановился, МЭНО сместились в верхние слои;
D — спустя 7 дней после процедуры: МЭНО находятся в роговом слое, начинается процесс их отшелушивания. Эпидермис
полностью восстановился.
Неаблятивные фракционные лазеры
При неаблятивных вмешательствах используются лазеры, генерирующие излучение с длиной волны 1400–2000 нм. Они имеют относительно невысокий коэффициент поглощения в воде (около 10 см–1). Подобного воздействия достаточно для коагуляции живых клеток эпидермиса и дермы, в которых содержится большое количество воды, однако практически дегидрированный роговой слой остается неповрежденным.
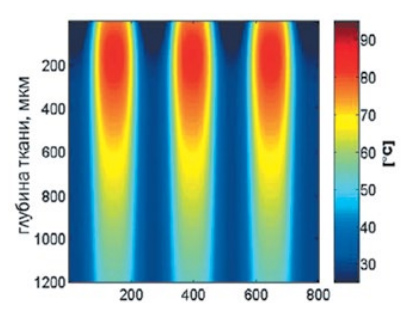
Рис. 6. Схема распределения температуры в верхних и нижних зонах воздействия лазерного микролуча
В настоящее время на рынке представлено множество неаблятивных фракционных лазеров, генерирующих излучение с различной длиной волны, мощностью, а также отличающихся способом формирования фракций. Преимущество имеют системы, эффективность которых подтверждена большим количеством достоверных клинических исследований. Среди таких устройств можно отметить модуль ResurFX многофункциональной системы М22 (Lumenis, США–Израиль).
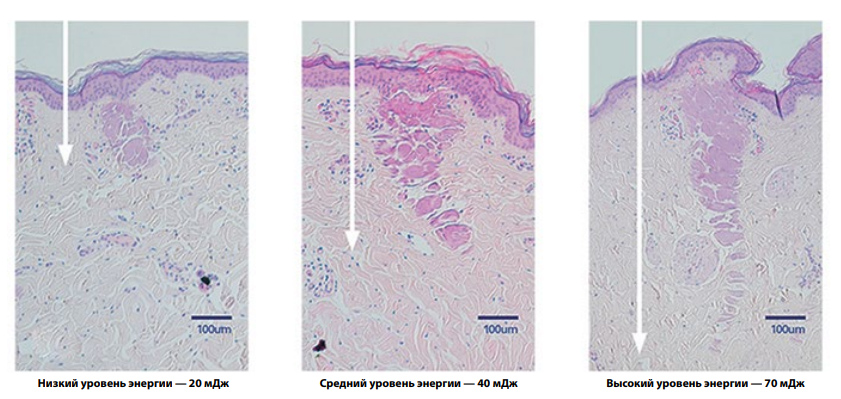
Данный модуль представляет собой неаблятивный оптоволоконный эрбиевый лазер (Er:fiber) с длиной волны 1565 нм. Диаметр микролучей, испускаемых ResurFX, составляет 110 мкм, что сопоставимо с толщиной человеческого волоса. Энергия — до 70 мДж, глубина формируемых МЛЗ — до 1 мм (рис. 7).
Рис. 7. Гистологический срез кожи при воздействии различной энергией на ResurFX
Показаниями к использованию данного устройства являются:возрастные изменения (ремоделирование кожи лица, периорбитальные морщины);
Рис. 8. Варианты распределения микрозон повреждения с помощью ResurFX
Для проведения процедуры требуется аппликационная анестезия. Период реабилитации — минимальный. В течение 48 ч после процедуры присутствуют незначительная эритема и отек, далее в течение нескольких дней происходит шелушение кожи, которое обычно малозаметно. Риск возникновения гиперпигментации составляет около 5% даже у пациентов с предрасположенностью к ней. Для достижения существенного результата рекомендуется курс в среднем из 3 процедур с интервалом 4 недели между сеансами.
Аблятивные фракционные лазеры
При аблятивном фракционном фототермолизе используются лазерные установки, генерирующие излучение с высоким коэффициентом поглощения в воде — CO2 (10600 нм), Er:YAG (2940 нм) и Er, Cr:YSGG (2790 нм) лазеры. В случае для СО2-лазеров он в 100, а для эрбиевых — в 1000 раз больше, чем для неаблятивных устройств, поэтому при подобном воздействии будет повреждаться и роговой слой.
Первым аблятивным фракционным устройством, утвержденным Управлением по контролю качества пищевых продуктов и лекарственных средств США (ассоциация FDA), стал сканер ActiveFX (CPG), разработанный компанией Lumenis (США–Израиль). Этот сканер (компонент ультраимпульсного CO2-лазера UltraPulse Encore) — одна из наиболее сложных систем передачи энергии на сегодняшний день. ActiveFX работает в поверхностном режиме и позволяет создавать рабочее пятно диаметром 1,3 мм. В Active FX реализована система компьютерной генерации развертки луча (CPG — Computer Pattern Generator). Это усовершенствованная технология, которая позволяет распределять повреждения (МЛЗ) псевдослучайным образом на сканируемой области, в противоположность их распределению один за другим при использовании традиционных технологий развертки лазерного луча.
Вслед за ActiveFX был разработан сканер DeepFX. Данный сканер позволяет проводить глубокую обработку кожи с формированием МЛЗ диаметром 0,12 мм и глубиной до 4 мм. Сканер DeepFX предназначен для работы с глубокими слоями кожи и коррекции таких дефектов, как глубокие морщины, рубцы (в т.ч. постожоговые и посттравматические; рис. 9).
Рис. 9. Режимы воздействий, выполняемых с помощью лазера UltraPulse (Lumenis, США–Израиль)
Для достижения более полного воздействия на структуру дермы и ее эластические свойства многие врачи начали сочетать поверхностную и глубокую фракционную абляции. С целью упрощения проведения поверхностной и глубокой терапии компания Lumenis выпустила лазер AcuPulse. Аппарат оснащен универсальной рукояткой — сканером AcuScan 120, который предназначен для всех видов фракционной абляции и обладает возможностью комбинации поверхностного и глубокого режимов воздействия с использованием технологии суперимпульса (SuperPulse). Суперимпульс — это формирование мощного потока энергии лазерного воздействия за чрезвычайно короткое время, менее чем за 0,2 мс.
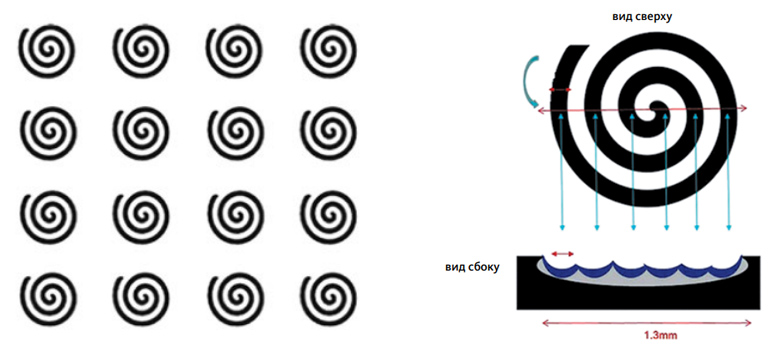
В поверхностном режиме воздействия формируются микрозоны абляции диаметром 1,3 мм не за счет расфокусировки луча, а за счет быстрого «вырисовывания» тонким лазерным лучом с диаметром 0,12 мм спирали с общим диаметром 1,3 мм. Данная спиральная развертка схематично изображена на рис. 12. Такой способ поверхностной абляции гарантирует минимальное повреждение и перегрев подлежащих тканей, что в свою очередь позволяет снизить риск осложнений, таких как поствоспалительная гиперпигментация.
Рис. 12. Схема спиральной развертки (вид сверху и сбоку)
Способ передачи энергии и возможность использования прибора в режимах глубокой и поверхностной фракционной абляции при помощи одного сканирующего устройства отличают фракционный CO2-лазер AcuPulse от других фракционных лазерных систем (рис. 13). Данное технологическое решение позволяет проводить фракционную абляцию безопасно с короткими сроками реабилитации.
При планировании аблятивных процедур важную роль играет правильный подбор параметров излучения (и в частности — длительность импульса) и способа формирования фракций. При выборе корректных установок, а также надлежащем предварительном и последующем уходе, снижается риск возникновения поствоспалительной гиперпигментации и прочих нежелательных эффектов, а также уменьшается время реабилитации после процедуры.
Заключение
Коррекция возрастных изменений кожи является одним из основных направлений в косметологии. Лидирующие позиции в этой сфере занимают лазерные технологии. Использование технологии селективного фототермолиза позволяет избавиться от некоторых признаков фото- и хроностарения кожи — пигментных и сосудистых образований. Классическая лазерная шлифовка с помощью CO2— или эрбиевых (Er:YAG) установок существенно улучшает состояние кожи в целом и снижает число и выраженность морщин, однако она связана с длительным периодом реабилитации и риском развития поствоспалительной гиперпигментации. Фракционные технологии (более активные аблятивные и более щадящие — неаблятивные) позволяют снизить вероятность возникновения подобных нежелательных явлений, а также требуют существенно меньшего периода реабилитации.
В настоящее время на рынке представлено большое количество лазерного оборудования, однако далеко не все устройства гарантируют качество и высокую эффективность выполнения процедур. При выборе конкретного аппарата необходимо обращать внимание на наличие клинических исследований, подтверждающих заявленную эффективность, технические характеристики оборудования, наличие или отсутствие международного опыта применения, а также возможности повышать квалификацию под руководством высококвалифицированных специалистов. Без соблюдения данных условий подобные устройства в лучшем случае не покажут всех своих возможностей, а в худшем — могут вызвать различные негативные явления.