санация и дренирование малого таза что это
Санация и дренирование малого таза что это
© Ф.Ш. Ахметзянов, В.И. Егоров, Н.Т. Шайхутдинов, В.В. Стрункин, Д.М. Рувинский, Ф.Ф. Ахметзянова, 2015
1 ГБОУ ВПО «Казанский государственный медицинский университет» МЗ РФ, г. Казань
2 ГАУ3 «Республиканский клинический онкологический диспансер М3 РТ», г. Казань
Ахметзянов Фоат Шайхутдинович — доктор медицинских наук, профессор, заведующий кафедрой онкологии, лучевой диагностики и лучевой терапии
420012, г. Казань, ул. Бутлерова, д. 49, тел.: (843) 292-45-29, +7-917-254-50-86, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Реферат. Гнойно-септические осложнения (ГСО) и несостоятельность швов колоректального анастомоза (КРА) являются одними из распространенных и грозных осложнений после операций по поводу рака прямой кишки (РПК). Наиболее часто эти осложнения встречаются при низкорасположенных опухолях прямой кишки и низких внутрибрюшных резекций. Основополагающим в профилактике и лечении таких осложнений является способ послеоперационного дренирования малого таза. Для дренирования малого таза в большинстве случаев используют пассивные дренажи, установленные через проколы в области промежности. В данной работе отражены результаты применения разработанной авторами дренажей и способа дренирования полости малого таза. Приведены результаты консервативного лечения несостоятельности швов КРА.
Ключевые слова: рак прямой кишки, аспирационное дренирование, гнойно-септические осложнения, несостоятельность швов КРА, дренаж «труба в трубе».
В Российской Федерации заболеваемость РПК за период 1998-2012 гг. выросла с 12,2 до 16,7 на 100 тыс. населения, а по г. Казани — 1990-2013 гг. — более чем на 83% [9].
Хирургический метод лечения РПК является основным, определяющим результаты лечения РПК. Наиболее распространенными ближайшими послеоперационными осложнениями являются гнойно-септические, такие как абсцессы и флегмоны малого таза, нагноения послеоперационных ран и перитониты, встречающиеся до 25% случаев [2, 13, 17, 20]. Одним из грозных послеоперационных осложнений является несостоятельность швов колоректального анастомоза, частота которой, по данным разных авторов, может достигать до 40% [2, 13, 19, 21, 22]. При этом отмечается, что риск развития несостоятельности швов КРА особенно высок при расположении анастомоза на высоте ниже 6 см от анокутанной линии [21]. В связи с высокой частотой несостоятельности швов КРА, распространено использование превентивных кишечных стом с целью временно отключить зону сформированного анастомоза от пассажа каловых масс, частота таких стом достигает до 84% [1, 7, 8].
Большую роль в профилактике ГСО играет дренирование полости малого таза. Наиболее распространенным способом ее дренирования, ставшим общепринятым в РФ, является использование однопросветных дренажей и установка их через прокол кожи в области промежности [11, 12]. При этом в 16,4% случаев наблюдаются гнойно-воспалительные явления со стороны полости малого таза [12].
Предлагаются множество способов лечения несостоятельности швов КРА. Наиболее распространенный — формирование разгрузочной двуствольной или одноствольной колостомы после разъединения анастомоза. Однако способ требует проведения релапаротомии с тотальной ревизией брюшной полости и санацией всей брюшной полости, что является травматичным вмешательством и повышает риск осложнений и летальности [3].
Брюсов П.Г. с соавт. [6], после диагностики несостоятельности швов КРА, предлагают формировать трансверзостому через минилапаротомию с дальнейшим проведением промывания раствором антисептика отключенной кишки и брюшной полости через трубку, введенную в отводящий отдел трансверзостомы, при этом промывные воды, попадающие через дефект в анастомозе в брюшную полость, выводятся по дренажам, введенным через разрезы в подвздошных областях к зоне анастомоза, в полость таза и боковые каналы брюшной полости. Лаваж проводят ежедневно до исчезновения примеси гноя в промывных водах. В последующем, в основном через полгода после релапаротомии, производят закрытие трансверзостомы.
Яновой В.В. с соавт. [16] проводят консервативное лечение несостоятельности швов толстокишечного анастомоза методом кишечного лаважа, что осуществляется следующим образом: при появлении клинических признаков несостоятельности швов анастомоза, при частичном его дефекте без явлений перитонита, трансназально устанавливают зонд в двенадцатиперстную кишку, по которому вводят 9-12 л изотонического раствора со скоростью 2,5-3 л в час, после чего зонд удаляют. Лаваж проводят однократно или дважды с интервалом в 10 дней.
Мы предлагаем иной метод дренирования полости малого таза после внутрибрюшных резекций с низкорасположенным КРА [5]. В забрюшинную часть полости малого таза через прокол передней брюшной стенки устанавливается двухпросветный аспирационный дренаж «труба в трубе» [4], с помощью которого происходит постоянная аспирация содержимого из полости малого таза вакуумным насосом. Благодаря высокой аспирационной эффективности дренажей, обусловленной специальной системой отверстий и создаваемому турбулентному потоку и способу установки дренажей происходит постоянная аспирация отделяемого из полости малого таза.
Промывание полости малого таза в послеоперационном периоде не проводится. Схема дренирования представлена на рисунке 1.
Рис. 1. Схема дренирования после низкой внутрибрюшной резекции прямой кишки с забрюшинным расположением КРА. Вид полости малого таза после восстановления целостности брюшины: 1 — дренажная трубка «труба в трубе», проведенная в полость малого таза забрюшинно через прокол передней брюшной стенки; 2 — брюшная полость; 3 — наружные подвздошные сосуды; 4 — забрюшинная часть полости малого таза; 5 — колоректальный анастомоз
Предлагаемый нами метод лечения несостоятельности швов КРА основан на использовании аспирационных дренажей «труба в трубе», установленных еще при операции в забрюшинную часть полости малого таза [4, 5]. При констатации факта клинически значимой несостоятельности швов КРА (поступление по дренажу отделяемого толстокишечного характера) оценивали состояние пациента. При отсутствии симптомов интоксикации и клиники перитонита (100% среди наблюдаемых нами пациентов) проводили консервативное лечение. Сразу делали посев отделяемого из забрюшинного дренажа на микрофлору и чувствительность к антибиотикам. Профилактически, до получения результатов бактериологического исследования, пациенту назначали антибиотики широкого спектра действия. После диагностики несостоятельности швов КРА назначали голод не менее чем на 3 суток при позднем появлении несостоятельности швов анастомоза (на 8-10 сутки), не менее чем на 1 неделю — при раннем (на 4-5 сутки).
Проводился мониторинг лейкоцитарной формулы и динамический клинический осмотр. Назначали инфузионную терапию и комбинированную энтеральную и парентеральную нутритивную поддержку на время голода. В дальнейшем проводилась оценка дефекта анастомоза с помощью водорастворимого йода, вводимого по двухпросветной трубке, установленной в полость малого таза. Именно этот метод является, по нашему мнению, наиболее щадящим для КРА по сравнению с ФКС и проктографией, а способ установки дренажа позволяет выполнить данное обследование достаточно информативно. После оценки дефекта анастомоза, в случаях отсутствия затеков и хорошем самочувствии больного, разрешали пить воду, бульоны. Сроки удаления дренажей индивидуальны. После удаления дренажа обычно отделяемого по отверстию не наблюдается, а еще через день больного выписывают из стационара.
Целью данного исследования было изучение эффективности применения разработанных нами двухпросветных дренажей «труба в трубе», устанавливаемых по разработанной нами методике для консервативного лечения несостоятельности швов колоректального анастомоза.
Материалы и методы
Анализу подвергнуты данные о 124 пациентах, которым на базе №2 РКОД МЗ РТ в период с января 2011 по январь 2015 гг. выполнялись внутрибрюшные резекции прямой кишки с формированием забрюшинного КРА с установкой двухпросветных дренажей в забрюшинную часть полости малого таза через прокол на передней брюшной стенке. Непрерывность толстой кишки восстанавливалась формированием КРА ручным или аппаратным способом. Ни одному пациенту превентивная кишечная стома не накладывалась.
Демографические, нозологические данные, детали операции, данные о послеоперационных осложнениях и летальности, гистологические данные внесены в электронную архивную базу. Предоперационные обследования включали такие обязательные методы диагностики, как фиброколоноскопия, УЗИ органов брюшной полости, малого таза, почек, рентгенография органов грудной клетки, ирригография, а для оценки дефекта анастомоза, как уже сказано выше, контрастное исследование полости малого таза через забрюшинный дренаж. Оцениваемые параметры включали в себя пол, возраст, ИМТ, физическое состояние по ASA, TNM опухоли, высоту расположения опухоли от ануса, объем операции, высоту расположения анастомоза от ануса, сопутствующая патология, размеры дефекта анастомоза (табл. 1).
Санация и дренирование малого таза что это
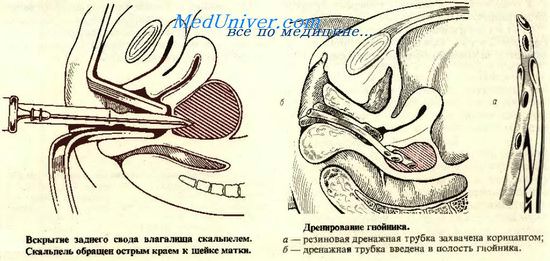
Дренирование клетчаточных пространств можно производить либо через влагалище, либо через переднюю брюшную стенку. Дренирование через влагалище чаще всего производится при нагноении клетчатки заднего отдела параметрия.
Подготовка больной к операции дренирования клетчаточных пространств такая же, как и при пункции брюшной полости через задний свод влагалища. Вследствие резкой болезненности любых влагалищных манипуляций при этом заболевании необходима хорошая анестезия (наркоз).
После производства пункции толстой иглой и получения гноя в ходе дренирования клетчаточных пространств, иглу не извлекают, а рядом и параллельно ей проводят в гнойник скальпель, обратив его режущую поверхность (во избежание ранения кишки) к шейке матки. Убедившись, что скальпель проник в полость гнойника, его вместе с иглой удаляют, а в образованное отверстие вводят изогнутый корнцанг, выпуклостью обращенный кзади. Бранши корнцанга раздвигают и тем самым расширяют кольпотомическую рану.
Не смыкая браншей корнцанга, в образованное отверстие на достаточную глубину вводят дренажную перфорированную резиновую трубку, захваченную другим корнцангом, как это показано на рисунке. Дренажная трубка оставляется в ране, а ее влагалищный конец рыхло обкладывается марлевыми йодоформными салфетками, что усиливает отсасывание; марлевые салфетки периодически меняются.
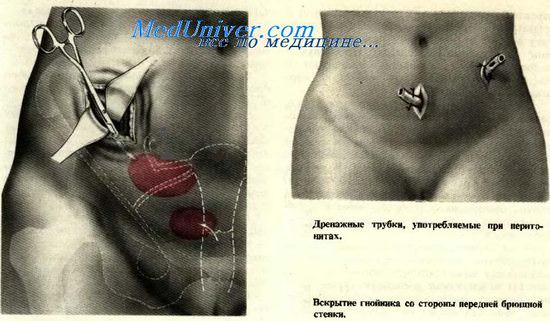
При распространении гнойного поражения околоматочной клетчатки кпереди и в стороны от матки или при поражении пристеночной клетчатки таза (пельвеоцеллюлит) с выходом гнойного инфильтрата кпереди над областью лона или выше пупартовой связки, производят дренирование гнойников через переднюю брюшную стенку.
При расположении гнойника в области пупартовой связки разрез производится следующим образом: над выпуклостью инфильтрата, на 1,5—2 см выше и параллельно пупартовой связке на длину 6—8 см последовательно рассекают кожу, подкожную клетчатку, апоневроз наружной косой мышцы живота, частично внутреннюю косую и поперечную мышцу живота и поперечную фасцию. При этом обязательно пережимают, пересекают и перевязывают a. et v. epigastricae inferiores. Дальнейший путь к гнойнику прокладывают тупым путем (палец, корнцанг или желобоватый зонд). Проникнув в полость гнойника, отверстие расширяют и вводят окончатую резиновую трубку или марлевые выпускники.
При разлитом гнойном перитоните в ряде случаев приходится дренировать брюшную полость, для чего применяют срединную лапаротомию, дополнительно делают также еще по одному разрезу в боковых отделах живота несколько выше пупартовой связки. В нижние углы всех трех ран вводят марлевые выпускники. Полезным оказывается введение в эти же раны тонких (ниппельных) трубочек, через которые в брюшную полость можно вводить антибиотики.
В тех случаях, когда это возможно, весьма целесообразно дополнить дренирование брюшной полости через влагалище, проведя через малый таз во влагалище дренажную трубку. Производится это вмешательство следующим образом: помощник вводит во влагалище корнцанг и выпячивает в сторону открытой брюшной полости задний свод влагалища; хирург рассекает над корнцангом выпяченную брюшину прямокишечно-маточного углубления и ткани влагалищного свода и вводит в рану тампон или трубку.
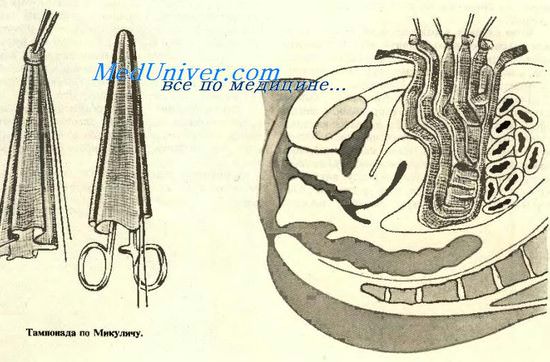
В тех случаях, в которых невозможно по тем или иным причинам удалить источник перитонита (обширное гнойное расплавление придатков, массивный инфильтрат), нередко приходится использовать тампон Микулича.
Техника приготовления и введения тампона следующая. Из марли со сторонами, равными 50 см, выкраивается квадрат. В центре квадрата марля прошивается крепкой шелковой нитью, и в этом месте тампон захватывается длинным зажимом, который поднимается вертикально: получается мешок, открытый книзу, внутри которого лежат шелковая нить и зажим. Края мешка, обернутые вокруг зажима, захватываются рукой, и в таком виде слепой конец мешка вводится в самый глубокий отдел малого таза (если была произведена задняя кольпотомия или удалялась во время операции матка — тампон подводится к влагалищной ране).
Открытые концы мешка раскладываются по боковым поверхностям таза, и тем самым изолируется малый таз от кишечника.
При дренировании клетчаточных пространств через открытый конец в мешок вкладывают 5—10 марлевых тампонов, каждый из которых имеет длину 1 м и ширину 4—5 см; верхние концы тампонов прошиваются шелковыми нитями, при этом с тем, чтобы их в последующем не перепутать, на нитях делают соответствующее номеру тампона число узелков (1, 2, 3, 4, 5 и т. д.).
По окончании введения тампонов из мешка удаляется зажим, и на поверхности оказываются толстая шелковая нить (наложенная ранее в центре марлевого квадрата), а также 5—10 нитей от внутренних тампонов и концы этих тампонов, лежащих внутри мешка.
Брюшная стенка после дренирования клетчаточных пространств зашивается узловатыми кетгутовыми (брюшина и мышцы) и шелковыми (апоневроз и кожа) нитями таким образом, чтобы отверстие с тампоном Микулича было шириной в 2—3 пальца. На рану брюшной стенки накладывается повязка.
В последующем, начиная с конца вторых суток после дренирования клетчаточных пространств, производят постепенное подтягивание тампонов, а с 3—4-х суток их удаляют по одному ежедневно, чтобы к 10-му дню были извлечены все еще оставшиеся внутренние тампоны, а на 10—12-е сутки удаляется основной мешок, для потягивания которого используется наложенная в центре его шелковая лигатура.
Для облегчения отделения основного мешка установленного в ходе дренирования клетчаточных пространств после удаления внутренних тампонов полость мешка промывается перекисью водорода, раствором фурацилина, стерильным вазелиновым маслом.
Заживление раны брюшной стенки из-за дренирования клетчаточных пространств после удаления тампона происходит вторичным натяжением.
Эндоскопическая и лапароскопическая диагностика и лечение гинекологических заболеваний
Воспалительные заболевания внутренних гениталий представляют собой важную медицинскую проблему. По частоте, тяжести и продолжительности вызываемых расстройств у женщин репродуктивного возраста эта патология занимает одно из первых мест (Е. М. Вихляева, 1
Воспалительные заболевания внутренних гениталий представляют собой важную медицинскую проблему. По частоте, тяжести и продолжительности вызываемых расстройств у женщин репродуктивного возраста эта патология занимает одно из первых мест (Е. М. Вихляева, 1987; В. И. Кулаков, 1993, 2000; Г. М. Савельева и соавт., 1987, 1997, 2000). В последнее время отмечается тенденция к увеличению числа вялотекущих, стертых форм воспалительных заболеваний придатков матки. Несвоевременная и неадекватная их диагностика и лечение могут стать причиной бесплодия и невынашивания беременности, что влияет на качество жизни, приводит к инвалидизации женщин (В. В. Яглов, 2001 А. А. Евсеев, 2002). Нередко наблюдается быстрый переход острого заболевания в хроническое, сопровождающееся частыми рецидивами.
Важно отметить, что произошло значительное «омоложение» воспалительных процессов органов малого таза у женщин. Так, по данным Г. М. Савельевой и соавторов (1997), среди всех больных сальпингитом женщины моложе 25 лет составляют 70%, а 75% от их чис-ла — нерожавшие женщины, при этом даже после однократного эпизода воспалительного заболевания частота бесплодия составляет от 5 до 18%. Больные с острыми воспалительными заболеваниями половых органов составляют 60–65% от числа пациенток, обратившихся в женскую консультацию, и 30% от общего количества больных, направляемых на лечение в стационар.
Основной задачей антибактериальной терапии в клинике является создание и поддержание в течение возможно длительного времени терапевтических концентраций антибиотиков в очаге инфекции и на путях ее распространения. Традиционные методы введения многих антибиотиков (внутривенно, внутримышечно, подкожно) не обеспечивают в лимфатической системе минимальных подавляющих концентраций, сравнимых с сывороткой крови. Это связано с тем, что большинство антибиотиков, являясь кристаллоидами, проникают в лимфу вторично из тканей, и этот процесс зависит как от концентрации антибиотиков в сыворотке крови, так и от проницаемости гистогематического барьера лимфоузлов.
Предложенный еще в 1950– 70-х гг. метод эндолимфатического введения лекарственных веществ в последние годы находит все более широкое клиническое применение. Механизм лечебного действия эндолимфатической антибиотикотерапии связан с созданием в лимфатической системе высоких концентраций лекарственных препаратов и более интенсивным восстановлением ее иммунных, метаболических, барьерных и других функций по сравнению с традиционными методами введения. Однако широкому использованию эндолимфатической терапии препятствует трудоемкость катетеризации лимфатического сосуда. В настоящее время широко применяется наиболее оптимальный способ введения лекарственных препаратов в лимфатическую систему — лимфотропный.
Эффективность лечения больных тем выше, чем раньше поставлен диагноз и начато адекватное лечение. В условиях гинекологического стационара наиболее достоверным и доступным на сегодняшний день является трансвагинальное и трансабдоминальное ультразвуковое сканирование, позволяющее выделить в режиме реального времени характерные и наиболее диагностически значимые эхографические критерии разнообразных клинических форм заболеваний внутренних половых органов у женщин. Ультразвуковое сканирование представляет собой оптимальный дополнительный метод диагностики воспалительных процессов органов малого таза у женщин, степень его информативности достигает 88,1%.
Для ультразвукового сканирования органов малого таза можно использовать аппараты «Aloca», «Toshiba», «Esoate», «Medelcom» с трансабдоминальным и трансвагинальным датчиками, что позволяет более тщательно верифицировать патологические процессы, оценивать глубину патологических изменений, проводить визуальный динамический контроль эффективности проводимого лечения.
Дифференциальная диагностика острых воспалительных заболеваний внутренних половых органов женщин с острой хирургической патологией органов брюшной полости (чаще с острым аппендицитом) до настоящего времени остается актуальной проблемой. Сходство клинической картины и отсутствие четких диагностических критериев становятся причиной диагностических ошибок и проведения необоснованной лапаротомии. Выжидательная тактика ведения больных с неясной клинической картиной чревата прогрессированием заболевания и развитием тяжелых осложнений, нередко приводящих к летальному исходу. В связи с этим, важное значение в диагностике острых гинекологических заболеваний приобретает лапароскопия. Этот метод позволяет в кратчайшие сроки определить характер патологического процесса и решить вопрос о лечебной тактике.
Впервые выполнил осмотр органов брюшной полости через кольпотомное отверстие русский гинеколог Д. О. Отт в 1901 г. Для этого он использовал налобный рефлектор и лампу, поместив пациентку в глубокое положение Тренделенбурга. В том же году Г. Келлинг выполнил лапароскопию в условиях пневмоперитонеума с использованием цистоскопа в эксперименте на собаках. С 1911 г. появляются публикации о новых методах лапароскопии, создании игл для пневмоперитонеума, разработках новых оптических приборов. Огромный вклад в развитие лапароскопии внес Х. Кальк. Модифицированный лапароскоп Калька используется и в настоящее время. Места введения троакаров стали классически-ми — точки Калька. Широкое применение диагностическая лапароскопия получила благодаря работам Р. Пальмера во Франции (1940–1950-е гг.) и Д. Франгеймера в США (1960-е гг.). В 1962 г. Р. Пальмер выполнил коагуляцию маточных труб — первую лапароскопическую операцию по стерилизации. Революционные преобразования в оперативной лапароскопии в гинекологии осуществил руководитель гинекологической клиники в г. Киле, профессор К. Земм. В 1973 г. он опубликовал руководство, в котором описал целый ряд лапароскопических операций на придатках матки. Практически все известные лапароскопические инструменты разработал К. Земм. Им же предложены методики эндошва, многие аппараты для эндохирургии (термокоагулятор, механический и ручной литотрипторы, пельвиотренажер и др.). В 1983 г. К. Земм впервые выполнил лапароскопическую аппендэктомию.
В настоящее время в клинике получили наибольшее распространение жесткие лапароскопы фирмы Karl Storz. С внедрением в практику эндоскопических видеокамер, лапароскопия стала незаменимым диагностическим и лечебно-оперативным методом. Более 90% операций в гинекологии выполняют с помощью лапароскопического доступа. В настоящее время во всем мире накоплен огромный опыт лапароскопических операций, который показал, что лапароскопическая хирургия малотравматична, безопасна и экономически выгодна.
Показаниями к лапароскопии являются:
Противопоказания к экстренной лапароскопии всегда относительны.
Абсолютными противопоказаниями к лапароскопии являются геморрагический шок, острый инфаркт миокарда, острое нарушение мозгового кровообращения, значительные размеры патологического образования внутренних половых органов (более 15 см в диаметре), сердечно-сосудистые заболевания в стадии декомпенсации, острая печеночно-почечная недостаточность, сахарный диабет в стадии декомпенсации, диафрагмальные грыжи.
К относительным противопоказаниям к лапароскопии относят ожирение III–IV степени, выраженный спаечный процесс после перенесенных операций на органах брюшной полости, значительное количество крови в брюшной полости (более 1 л).
Эндоскопическая картина и способы лечения
Нормальная лапароскопическая картина органов брюшной полости и малого таза. При введении лапароскопа в брюшную полость прежде всего видны большой сальник желтого цвета с крупными сосудами и гладкая блестящая париетальная брюшина с нежной сосудистой сетью. Иногда просматриваются часть петель тонкого и участки толстого кишечника. Тонкий кишечник бледно-розового цвета, серозный покров его блестящий, могут быть заметны перистальтические волны. Толстый кишечник легко узнать по лентовидным продольным тяжам и гаустрам, в области сигмовидной кишки могут быть видны жировые подвески желтоватого цвета. Органы малого таза обычно становятся доступны для осмотра после перевода больной в положение Тренделенбурга: когда сальник и кишечник смещаются кверху. В полости малого таза видны внутренние половые органы, мочевой пузырь, просвечивающие через блестящий покров брюшины крупные пульсирующие сосуды (подвздошные артерии и вены).
Брюшина, покрывающая мочевой пузырь и прямую кишку, желтоватого цвета за счет подлежащей жировой клетчатки, с нежной сосудистой сетью. Форма мочевого пузыря зависит от степени его наполнения.
Матка чаще всего расположена по средней линии. Видны ее дно, передняя стенка и пузырно-маточное пространство. Серозный покров матки блестящий, гладкий, бледно-розового цвета. Маточные трубы и яичники обычно подвернуты кзади и расположены в маточно-прямокишечном пространстве. От передней стенки матки отходят в виде белесоватых тяжей круглые маточные связки, уходящие к лону во внутренние ворота пахового канала.
Собственные, широкие, воронко-тазовые и крестцово-маточные связки представляются в виде белесоватых дупликатур брюшины с хорошо просвечивающими сосудами. Крестцово-маточные связки доступны для осмотра, как правило, при смещении матки кверху и кпереди.
Придатки матки удается осмотреть только с помощью манипуляторов при смещении тела матки кверху и кпереди. В этих условиях становится доступным для осмотра и маточно-прямокишечное пространство. Видны маточные трубы: обычно извитые, бледно-розового цвета, с блестящим гладким покровом, легко смещаемые. При касании инструментом можно ощутить их мягко-эластическую консистенцию. Фимбриальные отделы маточных труб выглядят как бахрома ярко-розового цвета. Они расположены свободно и легко смещаются манипулятором.
Нормальные яичники имеют белый цвет, мозговидного типа рельеф, размеры 2 х 3 х 4 см. Иногда хорошо видны желтые тела в различных фазах развития, атретические и белые тела, фолликулы в виде мелких пузырьков.
Сигмовидная кишка представляется желтовато-розового цвета, блестящей, с легко смещаемыми жировыми подвесками.
Червеобразный отросток редко попадает в поле зрения при обзорном осмотре. При изменении положения больной, а также с помощью манипулятора удается осмотреть слепую кишку и ее отросток. Слепая кишка имеет голубоватый или желтовато-белесоватый цвет и продольные лентовидные полосы. Червеобразный отросток может быть самой разнообразной формы и длины, с гладкой блестящей поверхностью, белесовато-желтого цвета и закругленной верхушкой. Сквозь серозный покров его просвечивает нежная сосудистая сеть. Отросток легко смещается манипулятором или концом лапароскопа.
Неизмененная печень имеет гладкую зернистую капсулу, кирпично-красный цвет, хорошо видны ее доли, особенно правая, и дно желчного пузыря: поверхность его гладкая, блестящая, голубовато-зеленоватого цвета. Хорошо просматриваются связки печени и передняя стенка желудка.
Внематочная беременность. Во время лапароскопии при нарушенной внематочной беременности определяется жидкая кровь со сгустками. Матка обычно несколько увеличена в размерах, тестоватой консистенции, серозный покров ее с цианотичным оттенком. Венозная сеть внутренних половых органов более выражена на стороне поражения.
При трубной беременности пораженная маточная труба багрово-синюшного цвета, имеет веретенообразную форму. Если трубная беременность локализуется в интерстициальном отделе маточной трубы, то выбухание напоминает субсерозный миоматозный узел с цианозом.
При нарушенной трубной беременности по типу трубного аборта обычно имеется фиксированный к ампулярному отделу рыхлый сгусток крови, иногда образуется перитубарная гематома. При нарушенной трубной беременности по типу разрыва трубы четко определяется дефект стенки в зоне локализации плодного яйца с активным продолжающимся кровотечением и образованием сгустков крови.
Операцию необходимо начинать с ревизии органов малого таза, выявления зоны кровотечения и определения его интенсивности. При наличии перитубарных спаек, последние разделяют «тупым» способом или пересекают электрохирургическими ножницами с целью мобилизации пораженной трубы. Наличие в брюшной полости большого количества крови и сгустков, что значительно затрудняет проведение манипуляций, диктует необходимость перехода на лапаротомию.
Проведение органосохраняющих операций при трубной беременности возможно при отсутствии кровотечения и резко выраженных анатомических изменений со стороны трубы. Целесообразность выполнения этих вмешательств с учетом частоты рецидивов и широкого внедрения методов экстракорпорального оплодотворения в настоящее время стала предметом дискуссий.
Сальпингэктомия может быть выполнена различными способами — лигатурным по K. Земму или с использованием электрохирургических либо лазерных технологий. Лапароскопия завершается туалетом полости малого таза изотоническим раствором с подводным контролем гемостаза. Дренаж не оставляют.
Катаральный сальпингит. При катаральном сальпингите маточные трубы утолщены, отечны, серозная оболочка обеих маточных труб гиперемирована, блестящая. Сосудистый рисунок усилен. Лапароскопия может заканчиваться дренированием полости малого таза с целью введения антибиотиков или антисептиков.
Катаральный сальпингит с пельвиоперитонитом. Для катарального сальпингита, осложненного пельвиоперитонитом, характерно следующее: брюшина малого таза тусклая, отечна, гиперемирована, с точечными кровоизлияниями и инъекцией сосудов. Маточные трубы гиперемированы, отечны, часто с четкообразными утолщениями по типу нодозного сальпингита, что указывает на обострение хронического воспалительного процесса. Фимбрии свободные, с точечными геморрагиями, отделяемого из фимбриальных отделов нет. Лапароскопия заканчивается дренированием полости малого таза и одномоментным введением антибиотиков.
Гнойный сальпингит с пельвиоперитонитом. При гнойном сальпингите брюшина малого таза тусклая, гиперемирована, с точечными кровоизлияниями. В позадиматочном пространстве виден мутный, гноевидный выпот, указывающий, как правило, на специфическую этиологию воспаления. При распространении выпота по латеральным каналам отмечаются отек и гиперемия серозной оболочки прилежащих к малому тазу органов (петель кишечника). Маточные трубы утолщены, серозная оболочка их гиперемирована, с усиленным сосудистым рисунком. Могут быть точечные кровоизлияния и наложения фибрина. Образуются рыхлые перитубарные спайки. Фимбрии свободные, но из маточных труб поступает мутный, жидкий секрет или гной.
При остром сальпингите гонорейной этиологии гной имеет сливкообразный характер и выделяется из фимбриальных отделов маточных труб.
Лапароскопия заканчивается санацией полости малого таза и подведением двух дренажей из подвздошно-паховых областей для введения антибиотиков.
Пиосальпинкс — это отграниченная, сформированная полость с гнойным содержимым в замкнутом пространстве маточной трубы, которое образовано за счет слипания ампулярного отдела последней.
При пиосальпинксе серозная оболочка маточной трубы грязно-серого или багрово-красного цвета с точечными геморрагиями и нитями фибрина серого цвета. Стенка маточной трубы ригидна, утолщена, ампулярный отдел воронкообразно расширен, иногда достигает 6–8 см в диаметре. Обычно маточная труба подвернута кзади и фиксирована плоскостными спайками. В позадиматочном пространстве и в подвздошных областях определяется жидкий выпот, часто с геморрагическим оттенком. Сосудистый рисунок париетальной и висцеральной брюшины малого таза усилен, могут быть точечные геморрагии. Серозный покров органов брюшной полости, как правило, не изменен. При явлениях пельвиоперитонита серозный покров матки, прилежащих петель тонкой и толстой кишки гиперемирован, отечен, с выраженной контактной кровоточивостью. Наблюдаются явления слипчивого процесса, в который вовлекаются петли кишечника, сальник, матка и маточные трубы. На серозном покрове органов видны нити фибрина.
Оперативное лечение может быть как органосохраняющим, так и направленным на полное удаление гнойного очага. У женщин молодого возраста и у нерожавших пациенток необходимо стремиться проводить реконструктивно-пластические операции. Вмешательство заканчивают санацией полости малого таза антисептическим раствором. В полость малого таза устанавливают дренажи с таким расчетом, чтобы в послеоперационном периоде можно было наладить систему санации и подведения антибиотиков.
Перекрут ножки кисты яичника. При перекруте ножки кисты яичника во время лапароскопии в полости малого таза определяется округлой формы, багрово-синюшного цвета образование, вокруг которого видны следы жидкого геморрагического выпота. Если с момента перекрута прошло достаточно много времени, то развиваются необратимые некротические изменения, и капсула имеет черный цвет. Образование легко смещается, и обнаружить ножку кисты, как правило, труда не составляет.
Хирургическая ножка кисты бывает различной длины, а диаметр составляет в среднем 1–1,5 см. Часто в зону перекрута вовлекаются угол маточной трубы, собственная и воронко-тазовая связка яичника. В данной ситуации выполняют аднексэктомию.
Гидатида — это тонкостенное, жидкостное образование на стенке маточной трубы. При лапароскопии определяются, как правило, несколько гидатид на ножке. Гидатиды имеют округлую форму, хорошо выраженную сосудистую сеть на поверхности, размеры их до 2 см в диаметре, содержат прозрачную жидкость. Удаление гидатиды особых трудностей не представляет.
Перфорация матки. Перфорацию матки во время лапароскопии диагностируют на основании следующих признаков. В полости малого таза видны малоизмененная кровь и сгустки. На серозном покрове матки визуализируется дефект с подтеканием крови из него в свободную брюшную полость. Перфорационное отверстие имеет, как правило, небольшой размер, соответствующий размерам кюретки или зонда. После удаления крови и сгустков из брюшной полости проводят гемостаз в биполярном режиме на фоне введения утеротонических препаратов и ушивают перфорационное отверстие.
Апоплексия яичника. При апоплексии яичника во время лапароскопии в полости малого таза определяются жидкая кровь и сгустки в различном количестве. После санации полости малого таза находят источник кровотечения.
При стигме овуляции на поверхности яичника виден дефект ткани размером до 1 см в диаметре, края дефекта втянуты внутрь. Часто разрыв белочной оболочки яичника прикрыт фиксированным сгустком (болевая форма), что не требует проведения каких-либо манипуляций. При выявлении кровотечения из дефекта (анемическая форма) показано проведение гемостаза.
При разрыве кисты яичника, наряду с кровью и сгустками, могут определяться различные включения: капельки жира (при зрелой тератоме), хлопья бурого цвета на серозном покрове прилежащих органов и на брюшине (при разрыве эндометриоидной кисты). Часто при разрыве эндометриоидной кисты в брюшной полости виден вязкий секрет бурого цвета (разрыв шоколадной кисты).
При разрыве кисты выполняют резекцию яичника в пределах неизмененных тканей или производят вылущивание кисты.
Наиболее сложно поставить дифференциальный диагноз между острой гинекологической патологией и острым аппендицитом. Червеобразный отросток может быть любой формы и длины и занимать любое положение в брюшной полости. Поиски червеобразного отростка целесообразно начинать с места слияния трех тений толстой кишки: здесь находится основание отростка. В норме червеобразный отросток с гладкой, блестящей поверхностью, верхушка его закруглена. При пальпации отросток легко смещается, мягкий.
При деструктивных формах червеобразный отросток утолщен, его серозная оболочка багрового цвета с налетом фибрина. При пальпации отросток ригидный, при смещении пружинит.
При вторичных изменениях червеобразного отростка, возникающих в результате воспалительного процесса в малом тазе, когда отросток отечен, гиперемирован, с усилением сосудистого рисунка, он остается мягким при пальпации и легко смещается, ригидность отсутствует.
Миома матки. В клинической практике нередко возникает необходимость провести дифференциальный диагноз между миомой матки, особенно субсерозной, и опухолью матки. При лапароскопии все виды миомы матки (кроме субмукозной и редко интралигаментарной) не представляют сложности для диагностики. При интерстициальной миоме видны места отхождения связок, маточных труб и неизмененный сосудистый рисунок. Форма матки зависит от расположения узлов. Субсерозные миомы, как правило, резко меняют конфигурацию матки, иногда она становится похожей на конгломерат «картофельных клубней». Миома может представлять трудности для диагностики, если она исходит из бокового ребра матки и располагается интралигаментарно. Инструментальная пальпация опухоли и смещение матки с помощью внутриматочного зонда в сторону, противоположную образованию, могут дать верное представление об источнике опухоли.
В некоторых случаях миома матки сочетается с воспалительным процессом в малом тазе. Лапароскопическая картина в данном случае характеризуется гиперемией серозного покрова матки и париетальной брюшины. Видна сеть расширенных сосудов, что в норме не наблюдается.
Миоматозные узлы с нарушением кровообращения имеют синюшно-багровый цвет, серозная оболочка их тусклая. Под серозной оболочкой определяются многочисленные кровоизлияния от мелкоточечных петехий до петехий диаметром 2–3 см. Как правило, видна реакция окружающих тканей: гиперемия брюшины, покрывающей соседние органы; выпот — от серозного до геморрагического, иногда с хлопьями фибрина.
Среди новообразований женских половых органов опухоли яичников находятся на втором месте. Их диагностика до настоящего времени представляет определенные трудности. Затруднения при дифференциальной диагностике опухолей и опухолевидных образований яичников чаще имеют место у больных со значительным ожирением передней брюшной стенки, а также у женщин, перенесших ранее гинекологические операции.
Ретенционные кисты обычно имеют небольшие размеры, тонкостенную прозрачную капсулу, через которую просвечивает гомогенное содержимое.
Параовариальные кисты различных размеров располагаются межсвязочно или у наружного полюса яичника. Всегда виден яичник: он расположен отдельно, сохранено его дольчатое строение, цвет белесоватый, видны фолликулы, иногда желтое тело.
Эндометриоидная киста яичника представляет собой образование с плотной, гладкой, непрозрачной капсулой голубовато-синюшного цвета. На капсуле и на брюшине малого таза видны отложения гемосидерина в виде коричневых («шоколадных») пятен. Вокруг них просматриваются отек, рубцовая инфильтрация тканей, местами кровоизлияния.
Дермоидная киста имеет неравномерную желтовато-белесоватую окраску, она очень плотная при инструментальной пальпации.
Фиброма яичника — это опухоль округлой или овоидной формы, с гладкой поверхностью, плотной консистенции, скудной васкуляризацией, в капсуле белого цвета.
При раке яичников величина опухоли может быть различной. Форма ее округлая, овальная или неправильная. Опухоль чаще мягкой консистенции, поверхность ее бугристая в виде цветной капусты. Точность лапароскопической диагностики опухолей яичников составляет 96,5%.
В заключение следует подчеркнуть, что диагностика острых воспалительных процессов внутренних половых органов должна основываться на сопоставлении данных анамнеза, клинических симптомов, данных лабораторных исследований и эндоскопической картины. Диагностическая лапароскопия нередко превращается в лечебно-оперативную, так как при многих острых воспалительных заболеваниях органов брюшной полости и малого таза, опухолях и опухолевидных образованиях яичников операции выполняют через лапароскоп. Благодаря этому значительно сокращается число послеоперационных койкодней, уменьшается количество послеоперационных осложнений, и пациенты в кратчайшие сроки возвращаются к обычной трудовой деятельности.
Н. Е. Чернеховская, доктор медицинских наук, профессор
Д. П. Черепянцев, кандидат медицинских наук
РМАПО, ГКБ № 52, г. Москва