с чем схож рассеянный склероз
С чем схож рассеянный склероз
В статье рассмотрена дифференциальная диагностика рассеянного склероза с острым рассеянным энцефаломиелитом. Так как рассеянный склероз является одной из наиболее значимых проблем современной неврологии. Повышенное внимание к проблемам рассеянного склероза связано не только с тем, что этим заболеванием страдают в большинстве своем молодые люди, ведущие активную трудовую деятельность и социальную жизнь, но и неуклонным увеличением числа пациентов с этой патологией.
Ключевые слова: рассеянный склероз, острый рассеянный энцефаломиелит, склеротические бляшки, множественные периваскулярные очаги демиелинизации.
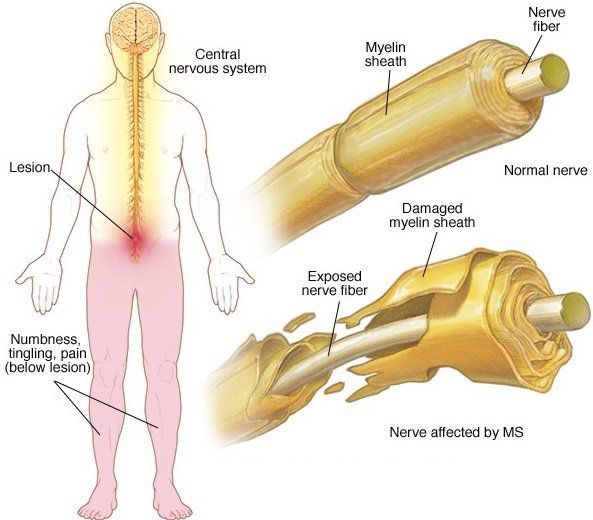
Рассеянный склероз (РС) – хроническое аутоиммунное заболевание центральной нервной системы (ЦНС), для которого характерна многосимптомность, преимущественное вовлечение пирамидной и можечковой систем, прогрессирующее или ремиттирующее течени. Сходная клиническая картина и патогенез объединяет РС и ОРЭМ. При данных заболеваниях в неврологическом статусе констатируют парезы нижних конечностей, атаксию, поражения черепных нервов, расстройства координации движений, нарушение чувствительности и функций тазовых органов, эпилептические припадки. Кроме того, эти заболевания близки и тем, что они относятся к числу многоочаговых многосимптомных поражений, что в основе демиелинизирующего процесса лежит иммунное воспаление и они имеют схожие критерии ЦСЖ. Однако при РС рано или поздно выявляется триада Шарко, пентада Марбурга, диссоциация симптомов.
Говоря о различиях, следует начать с дебюта этих заболеваний. Так, РС начинается, как правило, постепенно, малозаметно для больных, среди полного здоровья или после острых инфекций, интоксикаций, травм. Проявляется в молодом и среднем возрасте (20-45 лет). Женщины болеют в 7 раз чаще, чем мужчины.
Ранние симптомы болезни: утомляемость ног к концу дня, расстройства вестибулярных функций и чувствительности (парастезии, боли) или преходящее снижение зрения с быстрым (через несколько часов или суток) его восстановлением, обратимые симптомы поражения ЦНС – признаки пирамидной недостаточности (патологические рефлексы Бобинского, Россолимо, гиперрефлексия), тазовые нарушения (императивные позывы или трудности мочеиспускания), атаксия. Характерно волнообразное течение в первые 5-7 лет болезни (иногда до 12 лет), в связи с чем свойственна длительная сохранность функциональной активности. Обострения могут возникать спонтанно, однако нередко их провоцируют вирусные инфекции. Первоначально обострения могут заканчиваться полным спонтанным регрессом симптомов (ремитирующее течение). Но с каждым новым обострением, восстановление становится все менее полным, что приводит к «накоплению» неврологического дефекта и постепенной инвалидизации больного. У значительной части больных возникают психические нарушения, в частности снижение памяти, нарушение внимания, депрессия, которая по мере нарастания объема пораженной мозговой ткани может сменяться эйфорией. Большинство больных жалуются на повышенную утомляемость, которая на ранней стадии заболевания может быть основным фактором, ограничивающим жизнедеятельность больного.
Один из патогномоничных симптомов – отсутствие брюшных рефлексов. Описаны характерные для РС комбинации симптомов. Сочетание нистагма, интенционного дрожания, скандированной речи, известно как триада Шарко (встречается у 30% больных). Нистагм, нижний спастический парапарез, интенционный тремор, отсутствие кожных брюшных рефлексов и битемпоральной деколорации дисков зрительных нервов называют пентадой Марбурга (встречается у 75% больных). Диссоциации характерные для РС: небольшая степень пареза и грубые пирамидные симптомы, низкий коленный рефлекс и клонусы стоп, патологические рефлексы и мышечная гипотония, различная выраженность симптомов в течение дня. К характерным признакам РС на МРТ являются склеротические бляшки и очаги микронекрозов со слабой воспалительно-сосудистой реакцией вокруг. Лечение направлено на установление продолжительной ремиссии, применяют симптоматическую терапию для улучшения качества жизни.
Острый рассеянный энцефаломиелит (ОРЭМ) – нейроинфекционное воспалительное заболевание ЦНС, для которого типичны острое начало, лихорадка, многосимптомность. Для ОРЭМ не свойственно хроническое течение («диссеминация во времени»), развивается вторичная демиелинизация. Основу патологического процесса при ОРЭМ составляют множественные периваскулярные очаги демиелинизации, очаговая сосудисто-воспалительная реакция с участием микроглии. Строение очагов такое же, как и при рассеянном склерозе, но воспалительные изменения и отек выражены больше, чем реактивная пролиферация астроглии. В меньшей степени поражаются олигодендроциты. Локализация процесса разнообразна – белое вещество больших полушарий, мозгового ствола, спинного мозга. Могут выявляться изменения в корешках и периферических нервах по типу периаксиального демиелинизирующего процесса.
ОРЭМ является следствием перенесенного инфекционного заболевания (бактериального или вирусного – ветряная оспа, корь, краснуха, грипп) или вакцинации (чаще против бешенства, коклюша). Заболевание начинается остро, часто имитируя острую респираторную инфекцию. В некоторых случаях наблюдается подострое развитие в течение нескольких недель. Появляются общемозговые симптомы, лихорадка, очаговая неврологичекая симптоматика (парезы, поражения черепных нервов, атаксия, нарушения чувствительности и функций тазовых органов), психомоторное возбуждение, парестезии. Обычно имеются умеренные менингеальные знаки. На МРТ выявляются множественные, обширные, часто сливные очаговые изменения без смещения срединных структур мозга. В некоторых случаях доминируют симптомы поражения того или иного отдела ЦНС. Заболевание прогрессирует на протяжении нескольких дней, реже недель и в тяжелых случаях ведет к летальному исходу. При своевременной диагностике, заболевание поддается лечению, у больных начинается восстановление функций, которые продолжаются в течение нескольких месяцев. У 30-50% больных отмечается полное восстановление утраченных функций, в остальных случаях формируется более или менее выраженный остаточный дефект в виде парезов, атаксии, тазовых расстройств, нарушения памяти и речи, деменции и пр.
Какие заболевания стоит исключить при диагностике рассеянного склероза?
При постановке диагноза «рассеянный склероз» важно исключить заболевания, которые имеют схожие с РС симптомы. Существует много болезней, которые могут быть причиной испытываемых вами симптомов. Некоторые из этих диагнозов легко поставить с помощью, например, простого анализа крови. Для других могут потребоваться обширные обследования. Важно, чтобы врач, наблюдающий пациента, знал об этих состояниях, чтобы как можно быстрее установить правильный диагноз и начать соответствующее лечение.
Инфекции центральной нервной системы (ЦНС)
Вирус иммунодефицита человека (ВИЧ) – микроорганизм, заражение которым может привести к развитию синдрома приобретенного иммунодефицита (СПИД).
Т-клеточный лимфотропный вирус-1 человека – микроорганизм, вызывающий хроническое прогрессирующее заболевание нервной системы.
Воспалительные заболевания ЦНС
Болезнь Бехчета – заболевание, которое повреждает кровеносные сосуды, особенно вены. В дополнение к язвам в ротовой полости, генитальным болям, воспалению глаз и проблемам с кожей, болезнь Бехчета может влиять на головной мозг.
Генетические расстройства
Церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией – наследственное заболевание, которое поражает главным образом мелкие кровеносные сосуды головного мозга.
Опухоли головного мозга
Онкологические заболевания и метастазы. Некоторые виды рака чаще образуют метастазы в центральной нервной системе, что может вызывать неврологические симптомы.
Лимфома – рак крови, при котором происходит быстрое деление иммунных клеток крови (лимфоцитов). Это может привести к возникновению опухолей в центральной нервной системе.
Заболевания, обусловленные недостаточностью элементов
Дефицит меди – относительно редкое состояние, наблюдаемое при чрезмерном потреблении цинка или некоторых видах операций на желудке.
Дефицит витамина B12 – дефицит витамина, имеющего решающее значение для нормальной работы центральной нервной системы, может возникать из-за диетических ограничений или проблем с пищеварением.
Травмы и структурные нарушения головного или спинного мозга
Шейный спондилез – дегенерация позвоночника, связанная с процессом старения, которая может в некоторых случаях приводить к сдавлению спинного мозга и вызывать неврологические симптомы.
Грыжа межпозвоночного диска. Диск, который является, в своем роде, подушкой между позвонками, портится с возрастом, в результате может смещаться, что приводит к развитию грыж. Грыжа межпозвоночного диска оказывает давление на ближайшие нервы, вызывая неврологические симптомы.
Порок развития Киари – аномалия положения мозжечка, структуры мозга, отвечающей за равновесие и координацию.
Другие демиелинизирующие расстройства
Заболевания спектра оптиконевромиелита (ЗСОНМ) – расстройство, имеющее несколько клинических особенностей. ЗСОНМ чаще всего вызывает изменения зрения в обоих глазах, и симптомы, вызванные поражениями спинного мозга.
Одни из самых неприятных симптомов, на которые жалуются люди с РС, связаны с мочевым пузырем. Вы можете мочиться чаще обычного, особенно ночью, а также испытывать недержание или иметь проблемы с опустошением мочевого пузыря. Помните, что все эти симптомы поддаются терапии.
Исследования доказывают, что курение вдвойне вредно для людей с РС. Возможно, вы давно хотите бросить курить или уже пытались, но не смогли окончательно отказаться от никотина. В этой статье мы поделимся полезными советами от британских медиков для тех, кто собирается серьезно бороться с этой вредной привычкой.
Людям с РС часто рекомендуют вести дневник симптомов. Он помогает зафиксировать изменения, произошедшие с момента последнего посещения врача, и облегчить подбор терапии.
После постановки диагноза «рассеянный склероз» жизнь радикально меняется. Вам понадобится более тщательно следить за своим общим здоровьем, телом и разумом.
Слово «диета» вызывает неприятные ассоциации у всех, ведь кажется, что придется ограничивать себя в питании и есть неприятную, безвкусную пищу. Но это вовсе не так!
У людей с рассеянным склерозом со временем могут начаться проблемы в выполнении движений, направленных на выполнение точечных действий пальцами рук или ног – так называемой мелкой моторикой.
При поддержке АО «Рош-Москва» 03.06.2021
АО «Рош-Москва», 107045, Россия, г. Москва, Трубная площадь, дом 2, тел.: +7 (495) 229-29-99, www.roche.ru.
Информация, представленная на портале, не должна использоваться для самодиагностики и лечения, а также не может служить заменой консультации врача.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 40 лет.
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.
Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
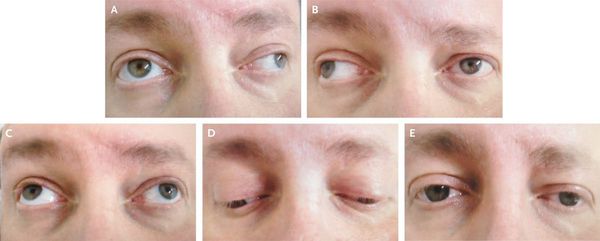
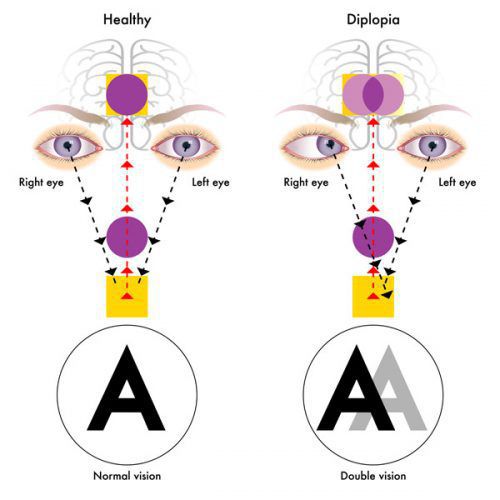
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
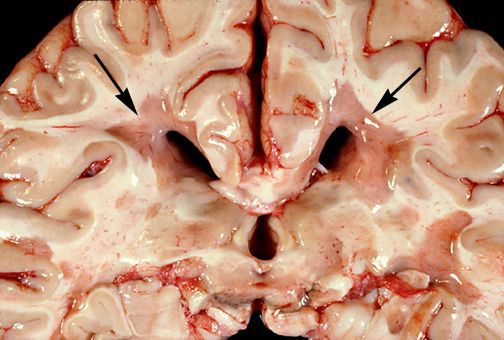
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
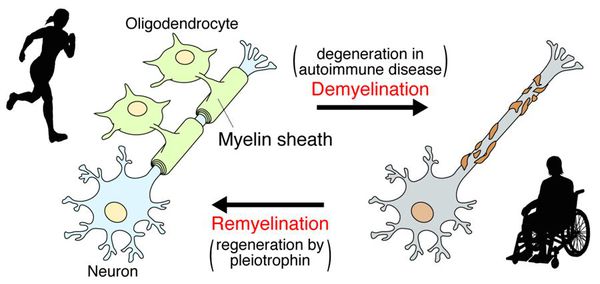
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
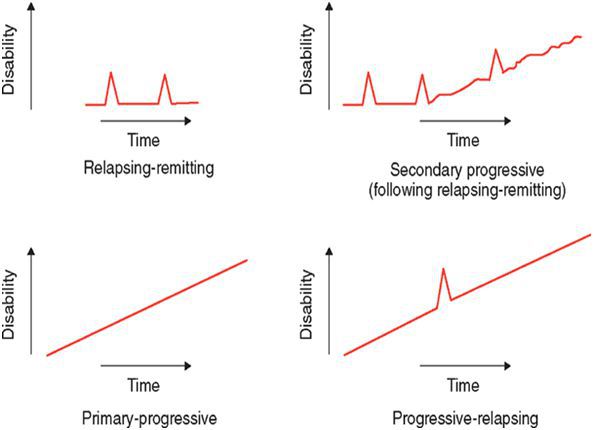
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
По характеру течения выделяют:
По локализации поражения мозга:
По стадиям РС делят на:
Осложнения рассеянного склероза
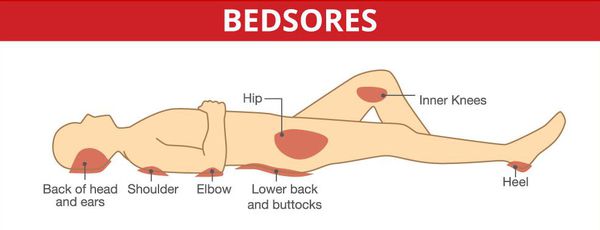
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
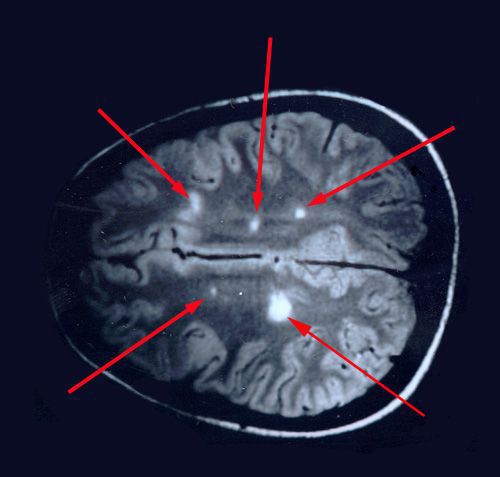
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
С чем схож рассеянный склероз
Кафедра неврологии и нейрохирургии Ярославской государственной медицинской академии
Синдром Шегрена и рассеянный склероз: сходство и различия
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2012;112(2-2): 69-74
Пизова Н. В. Синдром Шегрена и рассеянный склероз: сходство и различия. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2012;112(2-2):69-74.
Pizova N V. The Sjögren’s syndrome and multiple sclerosis: similarity and differences. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2012;112(2-2):69-74.
Кафедра неврологии и нейрохирургии Ярославской государственной медицинской академии
Рассеянный склероз (РС) по своим клиническим проявлениям сходен с синдромом Шегрена (СШ). Это касается симптомов поражения спинного и головного мозга, зрительного нерва, выявление аутоантител, таких как антинуклеарные, анти-Ro-, анти-La-антитела и наличие на МРТ перивентрикулярных и подкорковых очагов; большинство симптомов СШ и поражение ЦНС могут присутствовать у больных РС. Поэтому дифференциальный диагноз между ними представляет большие трудности. В статье клинические и биологические проявления сходства и различия двух заболеваний обсуждаются в аспекте их дифференциации.
Кафедра неврологии и нейрохирургии Ярославской государственной медицинской академии
В клинической практике часто появляются затруднения в проведении дифференциального диагноза рассеянного склероза (РС) и других заболеваний с поражением центральной нервной системы, при которых наблюдается сходство клинических и томографических признаков, особенно в дебюте заболевания [1, 28, 49]. Так, S. Watanabe и соавт. [53] длительно наблюдали женщину, у которой в 38 лет постепенно развился медленно прогрессирующий спастический монопарез левой ноги, и ей было трудно ходить; в 40 лет при клиническом осмотре были выявлены замедление речи, вертикальный нистагм, спастичность в руках и ногах и монопарез левой ноги, повышенный нижнечелюстной рефлекс, гиперрефлексия сухожильных рефлексов и положительные двусторонние рефлексы Гофмана и Бабинского. При лабораторном обследовании определялись положительные титры антинуклеарных антител и anti-SS-A/Ro-антитела. В цереброспинальной жидкости (ЦСЖ) отмечались наличие олигоклональных полос и повышенный показатель IgG. На МРТ определялись множественные бляшки в белом веществе головного мозга и стволе, которые не накапливали гадолиний. Дополнительно наблюдалась сухость глаз, и только после проведенной биопсии пациентке был выставлен диагноз синдрома Шегрена (СШ), хотя течение заболевания у этой пациентки очень напоминало хронический прогрессирующий РС и требовало проведения дифференциального диагноза. Ошибочный диагноз РС, к сожалению, выставляется в 5-10% случаев [50].
МРТ головного мозга у пациентов с СШ и поражением ЦНС могут иметь схожую с РС нейровизуализационную картину (табл. 3). 
B. Thong и N. Venketasubramanian [47] наблюдали 40-летнюю пациентку с множественной неврологической симптоматикой со стороны спинного и головного мозга, у которой на МРТ головного и спинного мозга во время обострения выявлялись гиперинтенсивный сигнал и отек спинного мозга. Позднее у нее стали определяться антинуклеарные антитела и anti-Ro-антитела, а затем сухой синдром, что позволило выставить диагноз СШ. Также наличие повреждения головного мозга по данным МРТ показано [37] у неврологически асимптомных пациентов с СШ в виде мелких очагов в белом веществе головного мозга.
Некоторые авторы полагают, что эти антитела представляют результат перекрестных реакций антител против миелина или вирусных антигенов с Ro/-SSA-молекулами и другими аутоантигенами. Если анти-Ro, антинуклеарные антитела, анти-н-ДНК и антитела к кардиолипинам обнаруживаются у пациентов с РС, то эти пациенты должны быть повторно обследованы на предмет ревматического заболевания, которое должно быть пролечено иммуносупрессивной терапией (цитостатики, глюкокортикостероиды).
Олигоклональные полосы в ЦСЖ относятся к характерным признакам РС, они выявляются в 95% случаев и включены в диагностические критерии этого заболевания. Однако эти изменения в ЦСЖ могут наблюдаться и при СШ (табл. 6), но различия заключаются в том, что у пациентов с РС имеются многочисленные полосы, в то время как при СШ только 1 или 2 полосы.
Исследование ЦСЖ у 17 пациентов с первичным СШ [19, 51] показало, что у 6 из 8 пациентов с клиническими проявлениями поражения нервной системы и у 5 из 9 пациентов без вовлечения нервной системы был выявлен интратекальный синтез олигоклональных полос IgG. Интратекальный синтез противовирусных IgG-антител к вирусам кори, эпидемического паротита, вирусу простого герпеса наблюдался у 8 из 17 пациентов с СШ и у 7 из 12 с РС. В ЦСЖ IgG-антитела к миелину были обнаружены у 3 из 12 больных РС и ни у кого с СШ.
В настоящее время в литературе дискутируется вопрос о влиянии патогенетической терапии на течение заболевания [50]. Так, L. de Santi и соавт. [13] наблюдали 48-летнюю женщину с ремиттирующим РС, с хорошим ответом на интерферон 1а-бета и развившимся через 29 лет после постановки диагноза РС сухим синдромом, который был подтвержден инструментально и по данным биопсии.
Таким образом, у пациентов с СШ и РС достаточно часто определяются схожие данные клинических, нейровизуализационных и лабораторных исследований, что нередко создает трудности в проведении дифференциального диагноза между этими нозологическими формами.