идс на вич что это
Идс на вич что это
Вряд ли в нашей стране найдется взрослый человек, который никогда не слышал о ВИЧ-инфекции и ее печальных последствиях. Всю необходимую информацию об этой грозном заболевании, мерах профилактики, основных симптомах и важности своевременного лечения, можно без труда найти в средствах массовой информации, интернете, печатных изданиях.
К сожалению, несмотря на все прилагаемые государством усилия, ежегодно регистрируются все новые и новые случаи заражения ВИЧ-инфекцией. И если раньше чаще заражались люди, ведущие асоциальный образ жизни (наркоманы, лица, ведущие беспорядочные половые связи, гомосексуалисты), то на сегодняшний день ВИЧ инфекция преимущественно регистрируется у социально благополучных людей дееспособного возраста.
ВИЧ инфекция — заболевание, характерное исключительно для человека, с хроническим течением и специфическим поражением иммунной системы, с формированием синдрома приобретенного иммунодефицита (СПИД), который сопровождается развитием оппортунистических инфекций и вторичных злокачественных новообразований, приводящих к смерти человека.
Диагноз ВИЧ-инфекции устанавливается на основании эпидемиологических, клинических и лабораторных данных.
Заражение происходит от людей на любой стадии заболевания, в том числе, в инкубационном периоде, когда у заболевшего нет никаких клинических признаков.
ВИЧ может передаваться через половые контакты, в родах и при грудном вскармливании, а также при внутривенном введении наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов), нанесении татуировок, при проведении косметических, маникюрных и педикюрных процедур нестерильным инструментарием.
Инфицирование ВИЧ может осуществляться при пересадке донорских органов, переливании крови, ее компонентов, использования донорской спермы, а также через медицинский инструментарий для парентеральных вмешательств, которые не прошли должным образом необходимую обработку.
Порядок освидетельствования на ВИЧ-инфекцию
В подавляющем большинстве случаев освидетельствование на ВИЧ-инфекцию является добровольным, за исключением:
Доноров крови, плазмы крови, спермы и других биологических жидкостей, тканей и органов;
Врачей, медицинских сестер, и младшего медицинского персонала работающих в стационарах, поликлиниках или лабораториях;
Научных работников, специалистов, служащих и рабочих научно-исследовательских учреждений, предприятий (производств) по изготовлению медицинских иммунобиологических препаратов и других организаций, работа которых связана с материалами, содержащими вирус иммунодефицита человека;
Военных – призывников и контрактников, курсантов военных училищ, командующего состава;
Иностранных граждан и лиц без гражданства при обращении за получением разрешения на гражданство или видом на жительство, или разрешением на работу в Российской Федерации, при въезде на территорию Российской Федерации иностранных граждан на срок более 3-х месяцев.
Добровольное тестирование на ВИЧ можно провести анонимно. В этом случаи, при заполнении письменного согласия вместо фамилии, имени, отчества и адреса места жительства тестируемого, ставится номер.
При обследовании ребенка до 14 лет необходимо согласие родителя или другого законного представителя.
Результаты тестирования выдаются только учреждениями государственной или муниципальной системы здравоохранения.
При положительном результате тестирования на ВИЧ врач должен разъяснить необходимость соблюдения мер предосторожности с целью исключения распространения ВИЧ-инфекции, подробно рассказать про возможные способы лечения гарантировать конфиденциальность результата, а также об уголовной ответственности за поставление в опасность заражения либо заражение другого лица. Для окончательного диагноза ВИЧ-инфекции, обследуемый направляется в Центр по профилактике и борьбе со СПИД для консультирования и оказания медицинской помощи.
Не только ВИЧ. Какие еще бывают иммунодефициты и насколько они опасны?
Олеся Остапчук СПИД.ЦЕНТР
У многих слово иммунодефицит ассоциируется с ВИЧ. Но на самом деле их огромное множество — только первичных в мире более 250. Это если не говорить о вторичных, то есть приобретенных из-за каких-то процессов или факторов. СПИД.ЦЕНТР вместе с аллергологом-иммунологом, кандидатом медицинских наук, ассистентом кафедры иммунологии МБФ РНИМУ имени Н.И. Пирогова Беллой Брагвадзе рассказывает, какие бывают иммунодефициты, чем они отличаются, насколько опасны и как лечатся.
Иммунодефицит — это когда иммунитет ослаб и просто нужно пить витамины?
Нет, настоящий иммунодефицит — это серьезное заболевание, при нем в организме часто появляются инфекционные заболевания, которые протекают тяжело. Речь совсем не про ОРВИ. Иммунодефицитом врачи также называют состояние, при котором один или несколько факторов иммунной системы перестают защищать организм. В целом термин можно назвать собирательным, потому что причины, по которым эти факторы перестают работать, могут быть разными.
Глобально иммунодефициты можно разделить на три группы.
Их не стоит бояться, врачи определяют их как нормальное состояние человека. Физиологические иммунодефициты сигнализируют, что организм проходит через разные этапы жизнедеятельности. Они могут быть в детстве, во время беременности или в старости. Лечить их не нужно, просто важно понимать, что в это время люди болеют чаще. Поддерживать организм в эти периоды можно только с помощью вакцинации и здорового образа жизни.
Они возникают чаще всего в результате генетической поломки. Допустим, ребенок рождается с поломанным участком гена, отвечающего за какой-то из компонентом иммунной системы. В таком случае у него может не быть определенных клеток или белковых факторов, из-за этого ребенок начинает часто и тяжело болеть.
Современной медицине известно более 250 видов ПИД. Британское общество иммунологии отмечает, что в мире насчитывается около 6 миллионов людей с этим заболеванием, однако точное количество больных с ПИД установить невозможно — порядка 70—90 % из них остаются не диагностированными. Группа исследователей следила за жизнью 235 пациентов с первичным иммунодефицитом на протяжении 22 лет, за это время 32 из них умерли.
В России один из 500 россиян рождается с первичным иммунодефицитом. В российском регистре Национальной ассоциации экспертов в области ПИДС состоит 3017 пациентов.
Само название говорит о том, что изменения в иммунной системе появились не при рождении, а вторично — в результате какого-то патологического процесса или воздействующих факторов. Яркий пример вторичного иммунодефицита — это люди с ВИЧ-инфекцией. Изначально здоровый человек инфицируется вирусом, поражающим клетки иммунной системы, в результате развивается иммунодефицит. К этой же группе могут относиться пациенты с онкологическими заболеваниями, получающие химиотерапию. Вторичный иммунодефицит, как правило, протекает на фоне других заболеваний. Развитие иммунодефицитного состояния затрудняет их лечение, способствует формированию осложнений. Помимо ВИЧ к этой группе можно отнести лучевую болезнь, лимфопролиферативные заболевания, то есть связанные с клетками лимфоидной природы. Вторичный иммунодефицит, в отличие от ПИД, может пройти без лечения, например, если исчезнет воздействующий фактор.
Может ли человек с первичным иммунодефицитом вылечиться?
У некоторых людей с ПИД действительно нет шансов на полное выздоровление. Медицина может предложить им только поддерживающую терапию, направленную на борьбу с инфекцией. Но случается, что у самых тяжелых пациентов с первичным иммунодефицитом есть шанс на полное выздоровление. Это может произойти благодаря трансплантации гемопоэтических стволовых клеток от донора. Поэтому важно, чтобы как можно больше человек вступали в регистр доноров костного мозга.
Насколько опасны вторичные иммунодефициты?
Если говорить о ВИЧ, то без антиретровирусной терапии прогноз неблагоприятный. У человека могут развиться не только тяжелые инфекции, но и онкологические заболевания на последних стадиях (уже при СПИДе). Если говорить о вторичных иммунодефицитах, которые формируются в результате химиотерапии, то они проходят самостоятельно, как только заканчивается курс лечения.
Иммунодефициты легко распознать? Бывает ли, что врачи начинают лечить здоровых людей, думая, что у них иммунодефицит?
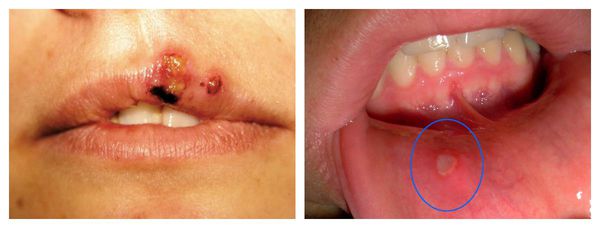
Важно понимать, что иммунодефицит — это тяжело протекающие инфекционные заболевания бактериального, грибкового и вирусного характера. И речь не про ОРЗ и ОРВИ. У людей с ним зачастую в анамнезе несколько пневмоний, синуситов, абсцессов, тяжелый кандидоз кожи и слизистых, тяжелое течение герпетических вирусов.
ВИЧ, СПИД и иммунодефицит: в чем разница?
Вокруг темы ВИЧ-инфекции множество заблуждений. Это происходит из-за недостаточной информированности населения о происхождении и способах передачи заболевания. Наиболее распространенной является путаница в понятии, что такое ВИЧ, чем он отличается иммунодефицита и от СПИДа.
Что такое ВИЧ?
ВИЧ – вирус иммунодефицита человека. Поражая клетки иммунной системы, он вызывает развитие ВИЧ-инфекции, которая угнетает работу иммунитета и приводит к развитию СПИД – синдрома приобретенного иммунного дефицита. На скорость развития ВИЧ-инфекции влияет множество факторов. Определяющим из них является статус иммунной системы человека.
Что такое иммунный статус?
Иммунный статус – это комплексный показатель, демонстрирующий общее состояние иммунной системы. Он отображает активность органов иммунитета и вырабатываемых ими клеток, для защиты организма.
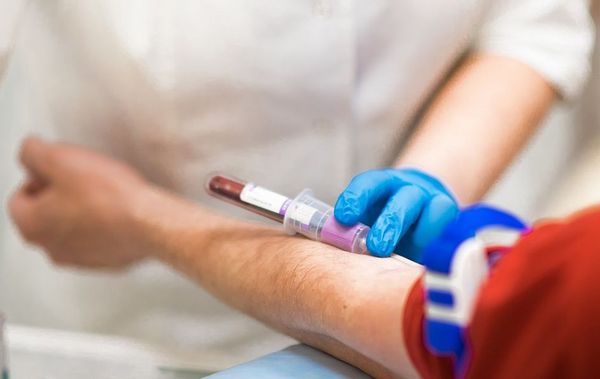
Для изучения состояния иммунитета проводят клинико-лабораторное исследование, которое включает в себя сбор анамнеза пациента и клинический анализ крови.
Проведение анализов на выявление бактерионосительства и вирусоносительства.
На данный момент известно порядка 350 CD-антигенов и их список продолжает пополняться. Но для мониторинга ВИЧ-инфекции интерес представляют CD4+ и CD8 антигены, связанные с Т-лимфоцитами. Их число определяет ВИЧ-статус человека.
Что такое ВИЧ-статус? Как его узнать?
ВИЧ-статус – это показатель, демонстрирующий наличие или отсутствие ВИЧ-вируса в организме человека. Для определения ВИЧ-статуса применяют следующие виды диагностики.
Важным показателем вирусной нагрузки является число CD4+ Т-лимфоцитов. Снижение их количества на фоне увеличения числа CD8+ лимфоцитов помогает выявить наличие ВИЧ-инфекции, оценить состояние иммунной системы человека и ее способность противостоять развитию СПИДа.
Нет! Это разные понятия.
Иммунодефицит – это нарушение функций иммунной системы. Дефекты иммунитета могут быть первичными, т.е. врожденными, например, синдром Ди Джоржи, синдром Вискотта-Олдрича, болезнь Костмана и т.д. Или вторичными, т.е. приобретенными в процессе жизни.
ВИЧ – это вирус иммунодефицита человека, который относят к ретровирусам. По своей сути, это неклеточный инфекционный агент, который проникает в организм человека и поражает клетки иммунной системы, вызывая ее угнетение и развитие синдрома приобретенного иммунного дефицита СПИД.
В простом понимании, ВИЧ – это инфекция, вызывающая иммунодефицит. Но сам по себе иммунодефицит может возникнуть и под влиянием совершенно иных факторов – плохая экология, острое отравление организма, хронический стресс, ранее перенесенные инфекционные заболевания, гельминты, неправильный рацион питания и т.д.
Нет! Не нужно путать причину и следствие.
ВИЧ – это вирус. А СПИД – это тяжелые последствия заражения вирусом. Проникая в организм человека, он вызывает развитие ВИЧ-инфекции – прогрессирующее заболевание, терминальной стадией которого и является СПИД.
Какие бывают ВИЧ-статусы? Что означают?
Согласно классификации ВОЗ, ВИЧ-статус человека может быть положительным, отрицательным или сомнительным. Последний вариант возможен в том случае, когда полученных в ходе тестов и анализов данных, недостаточно для того, чтобы подтвердить или опровергнуть наличие ВИЧ-инфекции в организме человека. Для получения положительного или отрицательного результата необходимо повторное исследование. Его проводят спустя 3, а затем 6 месяцев.
Положительный и отрицательный.
Ложноположительный и ложноотрицательный.
В редких случаях проведение тестов и анализов может дать ложноположительный или ложноотрицательный результат. Он возможен вследствие как из-за особенностей иммунитета пациента, так и неправильного хранения биоматериалов и элементарной врачебной ошибки.
Для чего человеку знать свой ВИЧ-статус?
Не только ВИЧ. Какие еще бывают иммунодефициты и насколько они опасны?
Олеся Остапчук СПИД.ЦЕНТР
У многих слово иммунодефицит ассоциируется с ВИЧ. Но на самом деле их огромное множество — только первичных в мире более 250. Это если не говорить о вторичных, то есть приобретенных из-за каких-то процессов или факторов. СПИД.ЦЕНТР вместе с аллергологом-иммунологом, кандидатом медицинских наук, ассистентом кафедры иммунологии МБФ РНИМУ имени Н.И. Пирогова Беллой Брагвадзе рассказывает, какие бывают иммунодефициты, чем они отличаются, насколько опасны и как лечатся.
Иммунодефицит — это когда иммунитет ослаб и просто нужно пить витамины?
Нет, настоящий иммунодефицит — это серьезное заболевание, при нем в организме часто появляются инфекционные заболевания, которые протекают тяжело. Речь совсем не про ОРВИ. Иммунодефицитом врачи также называют состояние, при котором один или несколько факторов иммунной системы перестают защищать организм. В целом термин можно назвать собирательным, потому что причины, по которым эти факторы перестают работать, могут быть разными.
Глобально иммунодефициты можно разделить на три группы.
Их не стоит бояться, врачи определяют их как нормальное состояние человека. Физиологические иммунодефициты сигнализируют, что организм проходит через разные этапы жизнедеятельности. Они могут быть в детстве, во время беременности или в старости. Лечить их не нужно, просто важно понимать, что в это время люди болеют чаще. Поддерживать организм в эти периоды можно только с помощью вакцинации и здорового образа жизни.
Они возникают чаще всего в результате генетической поломки. Допустим, ребенок рождается с поломанным участком гена, отвечающего за какой-то из компонентом иммунной системы. В таком случае у него может не быть определенных клеток или белковых факторов, из-за этого ребенок начинает часто и тяжело болеть.
Современной медицине известно более 250 видов ПИД. Британское общество иммунологии отмечает, что в мире насчитывается около 6 миллионов людей с этим заболеванием, однако точное количество больных с ПИД установить невозможно — порядка 70—90 % из них остаются не диагностированными. Группа исследователей следила за жизнью 235 пациентов с первичным иммунодефицитом на протяжении 22 лет, за это время 32 из них умерли.
В России один из 500 россиян рождается с первичным иммунодефицитом. В российском регистре Национальной ассоциации экспертов в области ПИДС состоит 3017 пациентов.
Само название говорит о том, что изменения в иммунной системе появились не при рождении, а вторично — в результате какого-то патологического процесса или воздействующих факторов. Яркий пример вторичного иммунодефицита — это люди с ВИЧ-инфекцией. Изначально здоровый человек инфицируется вирусом, поражающим клетки иммунной системы, в результате развивается иммунодефицит. К этой же группе могут относиться пациенты с онкологическими заболеваниями, получающие химиотерапию. Вторичный иммунодефицит, как правило, протекает на фоне других заболеваний. Развитие иммунодефицитного состояния затрудняет их лечение, способствует формированию осложнений. Помимо ВИЧ к этой группе можно отнести лучевую болезнь, лимфопролиферативные заболевания, то есть связанные с клетками лимфоидной природы. Вторичный иммунодефицит, в отличие от ПИД, может пройти без лечения, например, если исчезнет воздействующий фактор.
Может ли человек с первичным иммунодефицитом вылечиться?
У некоторых людей с ПИД действительно нет шансов на полное выздоровление. Медицина может предложить им только поддерживающую терапию, направленную на борьбу с инфекцией. Но случается, что у самых тяжелых пациентов с первичным иммунодефицитом есть шанс на полное выздоровление. Это может произойти благодаря трансплантации гемопоэтических стволовых клеток от донора. Поэтому важно, чтобы как можно больше человек вступали в регистр доноров костного мозга.
Насколько опасны вторичные иммунодефициты?
Если говорить о ВИЧ, то без антиретровирусной терапии прогноз неблагоприятный. У человека могут развиться не только тяжелые инфекции, но и онкологические заболевания на последних стадиях (уже при СПИДе). Если говорить о вторичных иммунодефицитах, которые формируются в результате химиотерапии, то они проходят самостоятельно, как только заканчивается курс лечения.
Иммунодефициты легко распознать? Бывает ли, что врачи начинают лечить здоровых людей, думая, что у них иммунодефицит?
Важно понимать, что иммунодефицит — это тяжело протекающие инфекционные заболевания бактериального, грибкового и вирусного характера. И речь не про ОРЗ и ОРВИ. У людей с ним зачастую в анамнезе несколько пневмоний, синуситов, абсцессов, тяжелый кандидоз кожи и слизистых, тяжелое течение герпетических вирусов.
Что такое вторичный иммунодефицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Е.Ю., остеопата со стажем в 22 года.
Определение болезни. Причины заболевания
Вторичный иммунодефицит формируется у людей старше 6 лет с исходно нормальным иммунитетом. До этого возраста происходит созревание иммунной системы, особенно полноценных механизмов противоинфекционной защиты, поэтому частое развитие инфекционных заболеваний у детей младше 6 лет не является признаком патологии.
Появление вторичного иммунодефицита обычно связано с воздействием окружающей среды или каких-либо других факторов, но у многих из пациентов можно выявить генетическую предрасположенность к нарушению иммунитета.
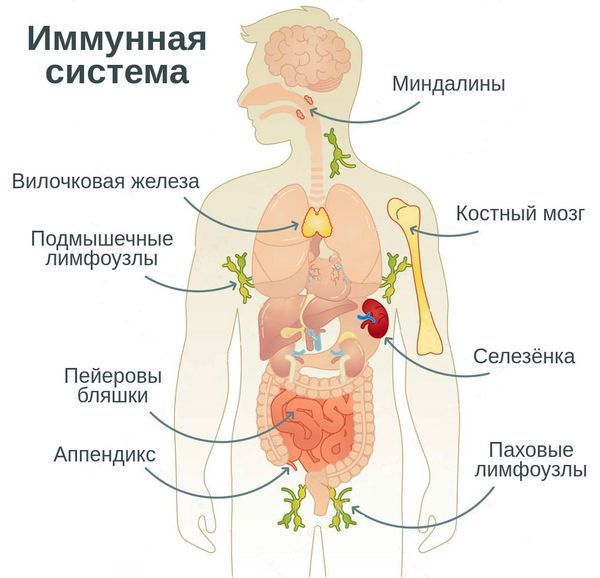
Иммунологически здоровый организм способен контролировать и предотвращать развитие инфекций и опухолевых процессов, то есть осуществлять иммунологический контроль внутренней среды.
Когда можно заподозрить вторичный иммунодефицит
Причины развития вторичных иммунодефицитных состояний:
Иммунодефицитные состояния у детей
Развитию иммунодефицита у детей, как и у взрослых, способствуют:
Дисбактериоз у матери является причиной дисбактериоза у ребёнка с последующим замедлением и неполноценным созреванием иммунной системы. Каждый курс антибиотикотерапии может усугубить это состояние.
Проявления иммунодефицита зависят от степени его выраженности, они сопровождаются частыми ОРВИ с инфекционными осложнениями, эпизодами лихорадки, болезненностью, увеличением лимфоузлов, болью в животе, рвотой и нарушением стула.
Симптомы вторичного иммунодефицита
Как проявляется вторичный иммунодефицит
Клинические проявления вторичного иммунодефицита разнообразны. Очень часто на первый план выходят симптомы основного заболевания, которое привело к развитию иммунодефицита. Но основные проявления проблем с иммунитетом, которые указывают на необходимость иммунологического обследования, всё же присутствуют. К ним относятся:
Все хронические инфекции и воспаления протекают на фоне ослабленной иммунной защиты. Поэтому любая хронизация инфекции будет указывать на несостоятельность иммунитета, который не может справиться с болезнью в ходе острого воспалительного процесса.
Патогенез вторичного иммунодефицита
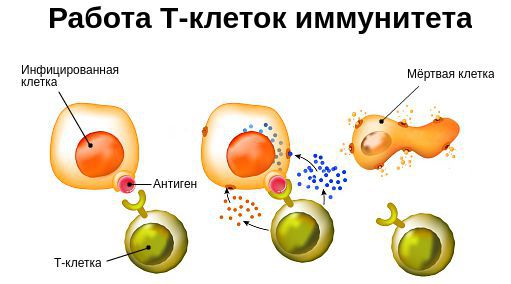
В течение жизни организм подвергается воздействию различных повреждающих факторов, вызывающих вторичный иммунодефицит. Они приводят к угнетению реакций клеточного иммунитета, снижению лейкоцитов и интерферонов — белков иммунной системы, которые вырабатываются лейкоцитами и иммунными клетками и блокируют распространение вируса. Вследствие этого появляются хронические инфекционно-воспалительные процессы, часто рецидивирующие.
Опухоли, возникающие в организме с ослабленной иммунной защитой, истощают иммунитет по мере своего роста, а проводимое лечение (операция, лучевая и химиотерапия) усугубляют возникший иммунодефицит. В этом случае страдает клеточное звено иммунитета:
Классификация и стадии развития вторичного иммунодефицита
По причине возникновения выделяют:
По форме вторичный иммунодефицит может быть:
По продолжительности выделяют два типа вторичного иммунодефицита:
По локализации основного дефекта различают:
Установить локализацию повреждения иммунной системы, основываясь только на симптомах, без лабораторного исследования иммунного статуса, практически невозможно: сходная клиническая картина может наблюдаться при разных типах вторичного дефицита. Например, склонность к вирусным инфекциям может встречаться как при Т-клеточном дефиците, так и при дефиците системы интерферонов.
Осложнения вторичного иммунодефицита
Вторичный иммунодефицит, развивающийся на фоне инфекции и/или воспаления, становится причиной тяжёлых жизнеугрожающих состояний. Без своевременной коррекции иммунитета патологический круг замыкается: течение основной болезни ухудшается.
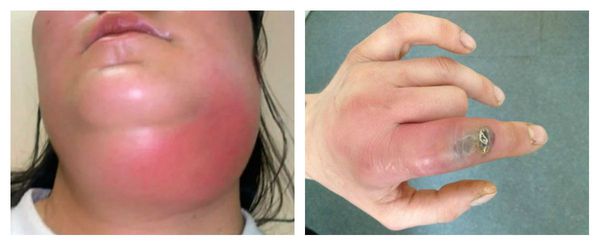
Наиболее частыми осложнениями вторичного иммунодефицита являются тяжёлые инфекционные заболевания: пневмония, сепсис, абсцесс и флегмона. Их основные проявления: высокая температура и признаки воспаления. При пневмонии наблюдается одышка, кашель и боль в грудной клетке. Сепсис является жизнеугрожающим состоянием, он развивается при попадании в кровь инфекции, сопровождается системной воспалительной реакцией и полиорганной недостаточностью. При абсцессах и флегмоне в организме присутствует очаг гнойного воспаления с выраженной болью, отёком и гиперемией (покраснением).
Диагностика вторичного иммунодефицита
Диагноз «вторичный иммунодефицит» ставится на основании истории болезни, физикального обследования и оценки статуса иммунной системы.
Чтобы назначить эффективных мер по коррекции иммунитета, важно выявить факторы, которые поспособствовали развитию иммунодефицита. Поэтому на консультацию к врачу-иммунологу стоит принести все имеющиеся обследования, а врач будет очень подробно расспрашивать о перенесённых заболеваниях, проведённом лечении, операциях и образе жизни пациента.
Как распознать вторичный иммунодефицит
При подозрении на вторичный иммунодефицит врач назначает анализ крови и иммунограмму — иммунологические тесты, которые оценивают компоненты иммунной системы с точки зрения количества и качества.
Схема обследования различных звеньев иммунной системы (иммунограмма):
На вторичный иммунодефицит могут указывать как пониженные, так и повышенные показатели иммунограммы.
При подозрении на дисбаланс ключевых нутриентов (витаминов, микроэлементов и т. д.) врач-иммунолог может назначить исследования:
В своём заключении врач-иммунолог может указать «вторичный иммунодефицит» как основной или сопутствующий диагноз. Всё зависит от клинической картины.
Лечение вторичного иммунодефицита
Лечение пациента с вторичным иммунодефицитом проводится совместно с врачом, который курирует пациента по поводу основного заболевания. Задача врача-иммунолога заключается в подборе иммунокорригирующей терапии.
«Коррекция иммунитета» в данном случае подразумевает восстановление ослабленной иммунной защиты, исправление дисбаланса её компонентов и иммунных реакций, ослабление патологических иммунных процессов и подавление аутоиммунных реакций.
Лечение вторичного иммунодефицита начинают с определения и устранения его причины. Например, при нарушении иммунитета, вызванном инфекционно-воспалительным процессом, устраняются очаги хронического воспаления.
Если вторичный иммунодефицит возник в результате витаминно-минеральной недостаточности, то назначаются комплексы, содержащие дефицитные компоненты. Например, при истощении лимфоузлов и старении вилочковой железы назначают витамины В6. При обострении или начале аутоиммунных и лимфопролиферативных заболеваний показаны витамины Е.
Важными минералами для иммунной системы являются цинк, йод, литий, медь, кобальт, хром, молибден, селен, марганец и железо. Эти микроэлементы помогают активировать ферменты, которые участвуют в иммунных реакциях. К примеру, цинк предотвращает гибель клеток иммунной системы.
Заместительное лечение вторичного иммунодефицита
Заместительная терапия помогает предотвратить инфекции. Для этого применяют:
Иммунотропное лечение вторичного иммунодефицита
При остром инфекционном воспалении иммуностимуляторы позволяют:
При хроническом инфекционном воспалении иммуномодуляторы:
На степень эффективности иммунокоррекции влияет кратность приёма и стадия заболевания. Срок действия иммуномодуляторов зависит от характера препарата, показателей иммунного статуса и вида заболевания, вызвавшего вторичный иммунодефицит.
Устранение дефицита одного звена иммунитета может привести к компенсации другого звена, так как иммунная система работает по принципу взаимосвязанных модулей.
Может быть назначен как один иммуномодулятор, так и несколько, то есть их комбинация. При комбинированной иммунокоррекцией последовательно или одновременно принимают несколько модуляторов, обладающих разными механизмами действия. Таких иммуномодулирующих препаратов сейчас довольно много.
Показаниями для комбинированной иммунотерапии являются:
ВАЖНО: Самостоятельно назначать себе иммунокорректоры нельзя, так как их бесконтрольное применение может спровоцировать развитие вторичного иммунодефицита.
Прогноз. Профилактика
При вторичном иммунодефиците работа иммунной системы нарушена слабее, чем при первичном. В большинстве случаев выявляется несколько факторов, подавляющих иммунный ответ.
Прогноз определяется тяжестью основного заболевания. Например, если иммунодефицит возник из-за нехватки витаминов или нарушения режима труда и отдыха, он намного легче компенсируется, чем иммунодефицит, спровоцированный опухолевым процессом, сахарным диабетом или ВИЧ-инфекцией.
У детского организма отдельные звенья иммунной системы ещё незрелы: Т-лимфоциты только начинают «знакомиться» с различными инфекциями, поэтому ребёнок часто болеет ОРВИ. Со временем нарабатываются «клетки памяти». По мере взросления формируется широкий «репертуар» Т-лимфоцитов, способных распознавать и быстро запустить иммунный ответ, в связи с чем заболеваемость снижается.
С возрастом иммунная система стареет: в ответ на новые антигены участвует меньше Т-клеток, ухудшается кооперация между клетками иммунной системы, фагоциты хуже поглощают вирусы и мёртвые клетки. Поэтому многие инфекционно-воспалительные заболевания у пожилых людей протекают значительно тяжелее и чаще дают осложнения.
Первичная профилактика вторичного иммунодефицита заключается в ведении здорового образа жизни, сбалансированном питании, отказе от курения. Всё это позволяет предупредить развитие различных заболеваний.
Вторичная профилактика направлена на своевременное лечение инфекционных и общесоматических заболеваний.
Людям с вторичным иммунодефицитом нужны «особые условия», которые не позволят усугубить нарушение иммунитета. Пациентам следует:
Вакцинотерапия
Вакцинация проводится в соответствии с национальным календарем прививок. Перед введением вакцины нужно скомпенсировать иммунодефицит: пропить курс витаминов, минералов и иммуномодуляторов по назначению врача. Это позволит сформировать иммунный ответ на прививку и снизить риск осложнений.