что можно попить при воспалении по женски
ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
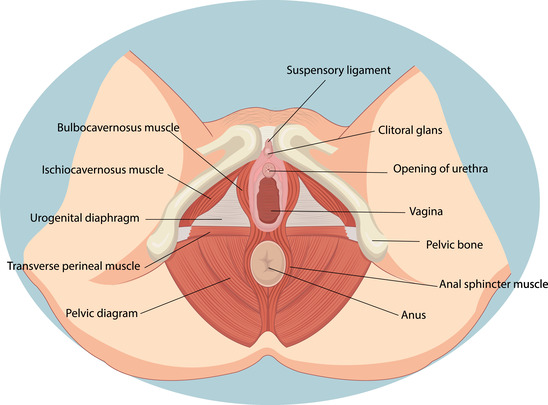
ОБЛАСТЬ ВОСПАЛЕНИЯ
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Показания к применению
Технология проведения процедуры
Рекомендуемые дозы и курс лечения [5]
ЛИТЕРАТУРА
© ООО «Анджелини Фарма Рус», Россия, 2020
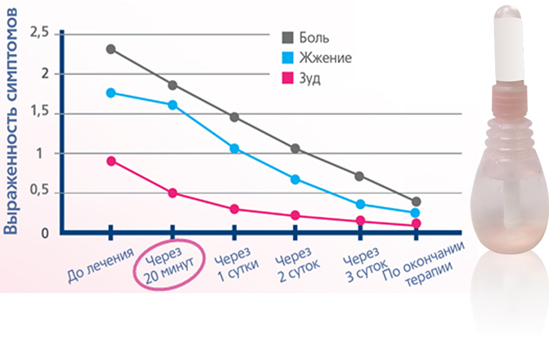
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку «Поделиться в социальных сетях», я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Полезно знать
Женские воспалительные болезни в гинекологии
Чаще всего с проблемой воспаления органов репродуктивной системы сталкиваются женщины репродуктивного возраста.
Поскольку основным способом передачи уже длительное время считают незащищённый половой акт, то воспаление возникает преимущественно у сексуально активной части женского населения. Средний возраст это 20 — 40 лет.
При этом необходимо отметить, что группу риска по воспалениям занимают девушки и женщины имеющие более 3 половых партнеров, в таком случае частота развития патологии возрастает в несколько раз. Из наиболее распространённых воспалений выделяют вагинит, цервицит, эндометрит, эрозию шейки матки и реже аднексит.
Такие воспалительные процессы, как бартолинит встречаются достаточно редко. Очень часто воспаление сопряжено с наличием инфекции, передающееся половым путём. При диагностике и наличии патологии следует не забывать о данном виде поражения.
В серьезных случаях симптоматика может быть острой, с очень высокой температурой, сильной болью в животе и рвотой. Иногда симптомы могут быть слабыми, еле заметными. При их появлении нужно обратиться к гинекологу, не откладывая визит.
Причины воспаления женских половых органов
Что касается таких заболеваний как вульвит, вагинит, цервицит, эндометрит, то это достаточно много возбудителей. Не всегда это специфические микроорганизмы.
При снижении защитных сил организма проявлять свою патогенность могут также условно-патогенные микроорганизмы, которые в норме находятся в женском организме, но иммунные силы не дают им проявить свои.
Факторы, способствующие воспалению
Симптомы заболевания
Формы заболевания
Во первых, разделяю все воспаления женских половых органов по причине, способствующей ее формированию:
Также это стадии развития воспаления:
Виды воспалительных гинекологических заболеваний
Вульвит
Это воспаление наружного отдела вульвы. Встречается у представительниц женского пола, девочки наиболее подвержены данному воспалительному процессу.
При этом частота данного воспаления связана с тем, что вульва имеет доступное в анатомическое плане расположение для проникновения инфекционного фактора.
В настоящее время выделено несколько вариантов развития воспаления, среди них инфекционный вульвит неспецифической причины, а также специфическое воспаление и строфическое поражение, связанное с недостаточностью гормонального фона.
Бартолинит
Это воспалительное поражение наружного отдела половых путей — бартолиновых желёз. В норме они выполняют очень важные функции, направлены на выработку слизи в область влагалища, а также смазки для обеспечения полноценного акта.
Симптомы:
Если воспаление не вылечить на данном этапе, то в последствии оно переходит в хроническое течение или развитие таких осложнений как кисты или абсцессы.
Когда заболевание переходит в абсцесс, то опухоль имеет плотную консистенцию, размеры в большинстве случаев большие, форма округлая или овальная, а в некоторых случаях появляется флуктуация. Общее состояние нарушается, поднимается температура, появляются признаки интоксикации, иногда она перетекает в лихорадку. Воспаление бартолиновой железы требует обязательного лечения.
Цервицит
Это воспаление шейки матки. Она является промежуточным участком между внутренними и наружными половыми органами. При этом идёт вовлечение в патологический процесс слизистой оболочки. Поскольку шейка матки имеет разделение на два основных участка— экзоцервикс и эндоцервикс.
На наружных отделах преимущественно расположен многослойный плоский эпителий, в то время как внутри ее выстилает цилиндрический. Именно воспаление цилиндрического эпителия наиболее опасно, так как повышается риск перехода его на матку.
Симптомы:
В большинстве случаев воспаление шейки матки протекает бессимптомно. Поэтому выявляется оно часто лишь при осмотре женщины специалистом.
Лишь в некоторых случаях это наличие выделений из половых путей. Во время влагалищного осмотра выявляется покраснение слизистой оболочки, наличие усиленного сосудистого рисунка, а также очаговых дефектов слизистой оболочки. Из наружного зева появляется отделяемое преимущественно патологического характера, от сливкообразного до гнойного.
Эрозия шейки матки
Это патологический процесс, возникающий на наружной части шейки матки. Характеризуется он Наличием дефекта слизистой оболочки.
Возникать данный процесс может у женщин в любом возрасте, но частота повышается у сексуально-активных женщин.
Средний возраст данной группы это 18 — 35 лет. Это связано с частой сменой половых партнеров.
Особую опасность данная патология вызывает при сочетании папилломавирусной инфекции с дефектом слизистой оболочки.
Наиболее опасными типами считают 16 и 18, они могут способствовать развитию онкологического процесса. В большинстве случаев эрозия шейки матки сочетается с воспалением в шейке и влагалище, может становиться следствием этого процесса.
Протекает она, как правило, бессимптомно. Женщина не будет чувствовать боли из-за того, что шейка матки лишена болевых рецепторов, а значит воспаление будет проявляться только морфологически. Может лишь проявляться появлением кровянистых или коричневых выделений, особенно после полового акта.
Выявляется она преимущественно при осмотре в зеркалах гинекологом. Можно увидеть дефекты на слизистой оболочке экзоцервикса шейки матки, в данном случае шейка не будет равномерно гладкой и розовой. На ней появляется гиперемия, кровоизлияния, дефекты слизистой оболочки, а также признаки старого воспалительного процесса.
Эндометрит
Это воспалительный процесс, который характеризуется поражением слизистой оболочке полости матки.
Патологическое состояние затрагивает функциональные клетки, которые отторгаются при менструации.
Процесс может иметь различное течение, это либо острое или хроническое.
Острый процесс имеет яркую клинику:
При хроническом течении процесса симптоматика, как правило, стёрта. Болевой синдром в данном случае имеет стертое течение, боль, ноющая незначительно выраженная. Она усиливается при физической нагрузке, половом акте и т.д.
В осенне-весенний период может происходить обострение процесса. Температура при хроническом процессе обычно не поднимается, лишь в редких случаях бывает субфебрильной.
Может отмечаться также и латентная, при которой клиника бывает очень стертой, но она как правило самая коварная, так как идёт нарушение в органе, и очень часто развиваются осложнения, а лечения, как правило, не назначается.
Воспаление матки и придатков
На здоровье женщины может влиять множество различных факторов, одним из самых частых заболеваний органов половой системы считается воспаление придатков. Многие пациентки ошибочно полагают, что главной причиной развития аднексита (воспаление придатков матки) является переохлаждение. Безусловно, это одно из сопутствующих обстоятельств, из-за которого организм ослабевает и теряет свою защитную функцию. Но все же основной провоцирующий фактор возникновения воспаления в придатках – это инфекция.
Бактерии и вирусы могут попасть в полость матки несколькими путями и если своевременно не приступить к лечению, у женщины могут появиться серьезные осложнения. Самое опасное последствие, которое может возникнуть из-за данной патологии – это бесплодие.

Что такое воспаление придатков?
К придаткам матки относятся две маточные трубы и яичники. Их воспаление в гинекологии принято называть аднексит или сальпингоофорит, оно может быть вызвано патогенными бактериями или микроорганизмами, попавшими в полость матки из нижних отделов половой системы женщины. Данное заболевание может протекать в хронической или острой форме. Воспаление придатков относится к опасным патологиям, т.к. из-за него женщина может потерять возможность иметь детей.
Симптомы.
В зависимости от этапа развития аднексита, состояние женщины может меняться. Для лечения острой или хронической формы заболевания используются разные методы, поэтому прежде чем приступить к терапии, врачу необходимо определить клинические проявления той или иной стадии воспаления придатков.
При остром сальпингоофорите вас могут беспокоить следующие симптомы:
Данные симптомы могут продолжаться на протяжении 2-3 недель, если женщина не предпримет никаких мер и не обратится за помощью гинеколога, аднексит перетекает в хроническую форму. Вам может показаться, что вы выздоровели, на самом деле через некоторое время болезнь проявит себя с новой силой и впоследствии будет напоминать о себе очень часто. У пациенток с хроническим воспалением придатков появляются следующие проблемы:
Организм у каждой женщины индивидуальный и заболевание может проявить себя совершенно по-разному. При обнаружении первых признаков аднексита рекомендуется сразу же записаться на прием к гинекологу и пройти обследование. Иногда некоторые представительницы прекрасного пола не считают необходимым обращаться к врачу, по совету подруг они начинают принимать различные препараты, не догадываясь, что эти лекарства могут не помочь, а только усугубить ситуацию. Поэтому не следует слепо следовать рекомендациям, полученным от своих родственников и друзей, лучше всего довериться грамотному специалисту.
Причины заболевания.
Развитие воспалительного процесса в придатках начинается с попадания в матку возбудителей инфекции. Данные бактерии могут проникнуть в наш организм несколькими путями:
Также существует ряд факторов, которые оказывают влияние на развитие воспаления придатков:
Данные факторы могут только спровоцировать возникновения заболевания, основной причиной его возникновения является инфекция. Учеными доказано, что в большинстве случаев воспаление придатков переходит в хроническую форму, это связано с тем, что многие женщины игнорируют первые признаки аднексита и занимаются самолечением. Также стоит отметить тот факт, что данная патология чаще всего встречается у пациенток, у которых установлена гинекологическая спираль, и сроки её ношения нарушены.
Диагностика.

Если вы обнаружили у себя первые признаки болезни, незамедлительно запишитесь на прием к гинекологу. В клинике «А-медик» необходимый специалист сможет вас принять в удобное для вас время, мы стараемся подстраиваться под наших пациентов и всегда учитываем их потребности. Для вашего понимания, мы решили описать более подробно, как будет проходить осмотр и обследование у гинеколога:
Лабораторное обследование помогает установить причины возникновения воспалительного процесса, определить форму развития заболевания и составить правильный план лечения.
Методы лечения воспаления придатков.
Воспаление придатков в любом случае необходимо лечить, забыть об этом заболевании у вас не получится. Чтобы избежать возможных осложнений и восстановить свое женское здоровье, женщина должна своевременно обратиться к гинекологу. Когда этап диагностики пройден и диагноз поставлен, врач приступает к лечению. В зависимости от формы аднексита (острая, хроническая), пациентке назначается определенный комплекс процедур. Помните, что чем раньше будет обнаружено заболевание и начата терапия, тем больше шансов у вас будет избежать поражения придатков матки и как следствие развития бесплодия.

В большинстве случаев, женщина проходит терапию в домашних условиях, в стационар она направляется только при тяжелой степени воспаления придатков, когда для их лечения требуется постоянный контроль врачей.
Для лечения острого и хронического аднексита помимо антибактериальной и противовоспалительной терапии женщине дополнительно показано проведение физиопроцедур (ультразвук, электрофорез), принятие лечебных ванн, использование парафина, грязетерапия и пр.
Оперативное вмешательство применимо только при развитии гнойной формы заболевания, когда медикаментозная терапия оказывается не эффективной. Выполняется операция методом лапароскопии, через небольшие разрезы на передней части брюшной стенки.
Чтобы оценить результативность пройденного лечения и убедится в полном выздоровлении, женщина сдает повторные анализы.
Возможные осложнения.
По данным исследований, ученые сделали выводы, что если женщина хотя бы раз в своей жизни сталкивалась с заболеванием аднексит и при этом успешно их вылечила, то в будущем у неё, скорее всего все равно будут проблемы с зачатием ребенка. Естественно если она перенесла воспаление придатков несколько раз, то риск развития бесплодия составляет уже 40 %.
При несвоевременном лечении острой формы аднексита, заболевание переходит в хроническую стадию, что чревато впоследствии возникновением нарушений функции яичников и как результат невозможность забеременеть естественным путем. Помимо этого у женщины могут появиться следующие осложнения:
Кроме этих последствий у женщины меняется общее состояние, она становится более тревожной, у неё может нарушиться сна, появится частые депрессии и пр.
Профилактика воспаления придатков матки.
Даже если вы ни разу в своей жизни не сталкивались с аднекситом, и вас ничего не беспокоит, это совершенно не означает, что ваш организм полностью защищен. Каждая женщина должна знать, как можно предотвратить появление воспаления придатков. Данная гинекологическая патология чаще всего возникает у пациенток в возрастной период от 20 до 45 лет. В целях профилактики гинекологи рекомендуют придерживаться следующих простых правил:
Особенно эти рекомендации полезны для женщин, у которых установлена гинекологическая спираль, кто страдает инфекциями, передающимися половым путем, те кто недавно перенес операцию на репродуктивных органах.
Как записаться на прием в клинику «А-медик»?
Если вы хотите пройти профилактический осмотр или комплексное обследование у опытного гинеколога, мы предлагаем вам записаться на прием к специалистам клиники «А-медики». Наши врачи имеют необходимые сертификаты на осуществление медицинской деятельности и постоянно повышают свою квалификацию. Позвонив по номеру +7 (499) 350-44-47, наш администратор поможет вам выбрать удобное для вас время и дату приема.
Нестероидные противовоспалительные препараты в гинекологической практике
Болевой синдром сопровождает целый ряд распространенных гинекологических заболеваний и может быть основной жалобой, предъявляемой больной. Боль приносит не только физическое страдание, она всегда сопровождается тяжелыми эмоциональными переживаниями. Нейр
Болевой синдром сопровождает целый ряд распространенных гинекологических заболеваний и может быть основной жалобой, предъявляемой больной. Боль приносит не только физическое страдание, она всегда сопровождается тяжелыми эмоциональными переживаниями. Нейрофизиологи утверждают, что боль в большой мере является производной высшей нервной деятельности. Мы способны осознавать боль, давать ей оценку; в то же время боль может влиять на восприятие мира в целом, искажать его. В конечном итоге долго не проходящая боль оказывается в центре всей человеческой жизни. Она может овладеть сознанием и изменить личность.
Наверное, практически каждая женщина хоть раз в жизни сталкивалась с таким состоянием, как болезненные менструации. У некоторых болевой синдром во время менструации выражен настолько сильно, что женщина оказывается полностью нетрудоспособной. В то же время в гинекологической практике нам приходится часто выполнять всевозможные инвазивные вмешательства, сопровождающиеся болевым синдромом, подчас довольно сильным, при которых обычно не принято использовать общий наркоз. В этой ситуации приходится прибегать к ненаркотическим анальгетикам, эффективность которых может в значительной степени варьировать. В данной статье мы намерены затронуть проблемы, связанные с болевым синдромом в гинекологической практике, и предложить варианты терапии этого состояния.
Дисменорея или болезненные менструации являются одной из наиболее распространенных причин пропуска работы или учебы. На многих государственных предприятиях до сих пор существует такое понятие, как «женский день», что позволяет женщине 1 раз в месяц пережить «критические дни» не на рабочем месте.
Дисменорея подразделяется на первичную и вторичную. Под первичной дисменореей понимают болезненные менструации при отсутствии патологических изменений со стороны половых органов. При вторичной дисменорее болезненные менструации обусловлены наличием гинекологических заболеваний, чаще всего это эндометриоз, воспалительные заболевания половых органов, миома матки и др. По данным различных авторов, частота встречаемости дисменореи в зависимости от возраста колеблется от 60 до 92%. Очевидно, что первичная дисменорея встречается преимущественно у подростков, в то время как вторичная характерна для более старшей возрастной группы.
Первичная дисменорея обычно развивается через 6-12 мес после менархе, когда появляются первые овуляторные циклы. Симптомы дисменореи обычно возникают с началом менструации, редко за день до ее начала, и характеризуются схваткообразными, ноющими, дергающими, распирающими болями, которые могут иррадиировать в прямую кишку, придатки и мочевой пузырь. Помимо этого, могут наблюдаться тошнота, рвота, головная боль, раздражительность, вздутие живота и другие вегетативные явления.
Среди подростков пик встречаемости дисменореи приходится на 17-18 лет, т. е. на момент окончательного становления менструальной функции и формирования овуляторного менструального цикла. Эта закономерность, в частности, указывает на существенную роль овуляции в патогенезе первичной дисменореи.
Хотя до сих пор нет однозначных представлений об этиологии первичной дисменореи, тем не менее большинство исследователей сходятся на том, что ведущую роль в развитии этого заболевания играет дисбаланс простагландинов в матке.
Еще в 1978 г. было показано, что простагландин F2α (ПГF2α) и простагландин Е2 (ПГЕ2) во время менструации накапливаются в эндометрии и вызывают симптомы дисменореи [1]. Простагландин F2α и ПГЕ2 синтезируются из арахидоновой кислоты через так называемый циклооксигеназный путь. Активность этого ферментного пути в эндометрии регулируется половыми гормонами, точнее последовательной стимуляцией эндометрия в начале эстрогенами, а затем прогестероном. К моменту менструации в эндометрии накапливается большая концентрация простагландинов, которые вследствие лизиса клеток эндометрия высвобождаются наружу. Высвободившиеся из клеток простагландины воздействуют на миометрий, что приводит к чередованию констрикций и релаксаций гладкомышечных клеток. Маточные сокращения, обусловленные простагландинами, могут продолжаться несколько минут, а давление в матке достигать 60 мм рт. ст. Длительные сокращения матки приводят к развитию ишемии и, как следствие, к накоплению продуктов анаэробного метаболизма, которые, в свою очередь, стимулируют С-тип болевых нейронов. Другими словами, первичную дисменорею можно назвать «маточной стенокардией».
Роль простагландинов в развитии первичной дисменореи подтверждается исследованием, в ходе которого было выявлено, что концентрация простагландинов в эндометрии коррелирует с тяжестью симптомов, т. е. чем выше концентрация ПГF2α и ПГЕ2 в эндометрии, тем тяжелее протекает дисменорея [2].
Многие факторы способны модулировать эффект простагландинов на матку. К примеру, усиленные физические упражнения могут повышать тонус матки, возможно, за счет снижения маточного кровотока. Многие спортсменки отмечают, что усиленные тренировки во время менструации значительно усиливают симптомы дисменореи. Помимо воздействия на матку, ПГF2α и ПГЕ2 обладают способностью вызывать бронхоконстрикцию, диарею и гипертензию; в частности, диарея особенно часто сопровождается первичной дисменореей.
Для высокой продукции простагландинов в эндометрии необходимо последовательное воздействие на него вначале эстрогенов, а затем прогестерона. Очевидно, что женщины с ановуляторным менструальным циклом крайне редко страдают первичной дисменореей вследствие отсутствия у них достаточной секреции прогестерона. В связи с этим наличие овуляции является одним из факторов, обусловливающих симптомы дисменореи.
Наиболее распространенными препаратами, использующимися для лечения первичной дисменореи, являются оральные контрацептивы и нестероидные противовоспалительные средства (НПВС). Действие оральных контрацептивов в основном направлено на выключение овуляции, поскольку, как отмечалось выше, именно овуляторный менструальный цикл обеспечивает циклическую стимуляцию эндометрия, что способствует накоплению простагландинов, ответственных за развитие симптомов дисменореи. Такой метод лечения достаточно эффективен, однако при его выборе необходимо учитывать ряд факторов. Во-первых, большинство больных первичной дисменореей составляют подростки, не живущие половой жизнью, для которых проблема сопутствующей проводимому лечению контрацепции не столь актуальна, зато убежденность в неотвратимой прибавке лишнего веса «от гормонов» у них чрезвычайно крепка. Во-вторых, не во всех случаях возможно назначение оральных контрацептивов, поскольку у них есть целый ряд противопоказаний.
В-третьих, терапевтический эффект от назначения оральных контрацептивов развивается лишь через 2-3 мес от начала их приема, чем и обусловлена нерациональность их назначения в случаях особенно тяжелого течения заболевания. Таким образом, оральные контрацептивы при лечении первичной дисменореи оптимально назначать в тех случаях, когда пациентке, помимо лечения, требуется надежная контрацепция, а также при легкой и умеренной выраженности симптомов.
Другим, не менее эффективным подходом к лечению первичной дисменореи является назначение НПВС, в частности препарата ибупрофен (нурофен), наиболее широко применяющегося в клинической практике во всем мире.
Нурофен (ибупрофен) является производным фенилпропионовой кислоты. Препарат угнетает синтез простагландинов, ингибируя активность циклооксигеназы. После приема внутрь ибупрофен, входящий в состав нурофена, быстро абсорбируется из желудочно-кишечного тракта, максимальная концентрация его в плазме крови определяется через 1-2 ч. Ибупрофен метаболизируется в печени, выводится почками в неизмененном виде и в виде конъюгатов, период полувыведения составляет 2 ч. В отличие от других НПВС нурофен почти не обладает побочными эффектами, в редких случаях могут наблюдаться легкие расстройства пищеварения. Для лечения первичной дисменореи нурофен назначается в первоначальной дозе 400 мг, затем препарат применяют в дозе 200-400 мг каждые 4 ч; максимальная суточная доза составляет 1200 мг. Очевидно, что доза препарата должна подбираться в зависимости от выраженности симптомов заболевания.
В том случае, если обезболивающего эффекта нурофена недостаточно, возможно использовать комбинированный препарат нурофен плюс. В данном препарате ибупрофен объединен с кодеином, анальгетиком, действующим на опиатные рецепторы ЦНС. Приведенная выше комбинация обеспечивает более выраженный обезболивающий эффект.
Именно высокая эффективность НПВС в отношении лечения не только основных, но и сопутствующих симптомов первичной дисменореи послужила подтверждением гипотезы о роли простагландинов в патогенезе этого заболевания, в связи с этим НПВС выступают как препараты первой линии в лечении первичной дисменореи.
Хотя первичная дисменорея относится к числу наиболее распространенных гинекологических заболеваний, сопровождающихся болевым синдромом, целый ряд других гинекологических патологий нередко требует использования эффективных анальгетиков.
Вторичная дисменорея, как уже отмечалось выше, обусловлена наличием органических нарушений гениталий (табл.).
Существует ряд факторов, которые позволяют отличить вторичную дисменорею от первичной.
Наиболее частой причиной вторичной дисменореи является эндометриоз.
Однако болевой синдром не всегда оказывается ассоциирован с эндометриозом даже в тех случаях, когда заболевание выражено в значительной степени. К примеру, билатеральные большие эндометриоидные кисты яичников чаще всего бессимптомны, если только не происходит их разрыв, в то же время выраженный дискомфорт может быть следствием минимального количества активных эндометриоидных гетеротопий.
Несмотря на то что разработана патогенетическая терапия эндометриоза, включающая использование агонистов гонадотропинрилизинг-гормона и производных 19-норстероидов, довольно часто, на первых этапах лечения, а иногда и на более продолжительных сроках к основным препаратам приходится добавлять анальгетики. Это обусловлено тем, что базовые препараты оказывают максимальное воздействие не сразу, а в ряде случаев оказываются не способны в полной мере ликвидировать болевой синдром. Таким образом, в терапии эндометриоза также находят себе место препараты нурофен или нурофен плюс.
Повседневная гинекологическая практика не обходится без таких процедур, как введение и удаление внутриматочных спиралей, лечения патологии шейки матки, проведения биопсии эндометрия, гистеросальпингографии и т. д. Безусловно, в большинстве случаев для проведения этих вмешательств можно вообще не использовать обезболивающих препаратов. Еще не забыта эра абортов, производившихся без какого-либо обезболивания, однако в современных условиях этот подход представляется достаточно архаичным и негуманным. Все перечисленные выше процедуры можно проводить при достаточно эффективном обезболивании, добиваясь тем самым хорошей эмоциональной переносимости данных вмешательств. С этой целью также можно использовать нурофен плюс, лучше за 20-30 мин до процедуры и после ее завершения. Одно-двукратный прием этого препарата, в зависимости от выраженности болевого синдрома, устранит отрицательное эмоциональное восприятие со стороны пациентки.
Хотелось бы коснуться еще одного, довольно распространенного болевого синдрома. Речь идет о так называемом тазовом ганглионеврите. Это вариант радикулита, при котором происходит защемление нервных стволов, выходящих в области малого таза. Пациентки с данным заболеванием чаще всего жалуются на периодически возникающие боли в подвздошных областях. Как правило, при обследовании не удается выявить ни признаков воспалительного процесса в придатках матки, ни каких-либо иных патологических изменений. Болевой синдром у этих пациенток довольно хорошо купируется приемом анальгетиков из группы НПВС, в частности нурофена.
С 2001 г. в нашей клинике для лечения больных миомой матки мы стали применять метод эмболизации маточных артерий. После процедуры у пациенток обычно отмечается различный по выраженности болевой синдром. Длительность этого синдрома также разнится, но в среднем составляет 8 дней. Мы опробовали различные схемы обезболивания у данной категории пациенток и остановились на схеме, предполагающей использование нурофена и нурофена плюс. Нам, в частности, удалось отметить более выраженное обезболивающее воздействие данного препарата, быстрое наступление эффекта и хорошую переносимость.
Таким образом, нурофен и нурофен плюс находят достаточно широкое применение в гинекологической практике и эффективно избавляют женщин от болевого синдрома.
А. Л. Тихомиров, доктор медицинских наук, профессор
Д. М. Лубнин
МГМСУ, кафедра акушерства и гинекологии, Москва
По вопросам литературы обращайтесь в редакцию.