что можно есть при илеите
Что можно есть при илеите
Авторы:
профессор А.Ю. Барановский, профессор Л.И. Назаренко, врач-диетолог А.Г. Харитонов
Санкт-Петербург
Введение
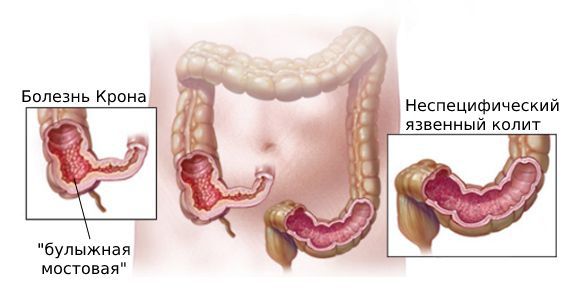
В последние десятилетия в России, как и во всем мире, отмечается рост заболеваемости воспалительными заболеваниями кишечника (ВЗК), к которым относятся болезнь Крона и язвенный колит.
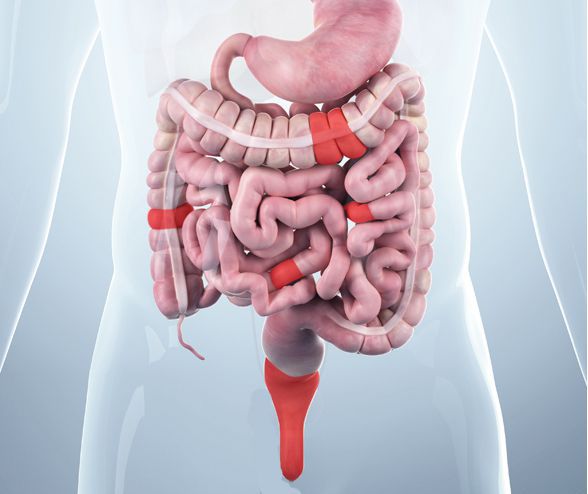
В отличие от язвенного колита, при болезни Крона в процесс воспаления может вовлекаться вся пищеварительная трубка, от полости рта до анального канала, но особенно часто поражается подвздошная кишка. Возможно развитие осложнений как со стороны кишки (абсцессы, трещины, свищи, сужения и др.), так и внекишечных осложнений (желчнокаменная и мочекаменная болезнь, белково-энергетическая недостаточность и др.).
Для лечения ВЗК используются противовоспалительные (производные 5-аминосалициловой кислоты), гормональные (преднизолон, метилпреднизолон) препараты, антибактериальные средства, иммуносупрессоры и иммуномодуляторы, препараты биологической терапии, хирургические методы лечения. Неотъемлемой частью лечения ВЗК является диетотерапия.
Вопрос правильного питания при болезни Крона и язвенном колите до сих пор остается сложным как для врача-диетолога, так и для больного. Пациенты часто отмечают, что такие проявления заболевания как боль или диарея возникают непосредственно после приема пищи. Поэтому большинство из них хотят получить чёткие рекомендации о том, что им можно есть и пить. Однако в отличие от заболеваний, строго зависящих от диеты, таких как сахарный диабет или подагра, при болезни Крона и язвенном колите отсутствуют какие-либо жесткие рекомендации относительно питания.
Тем не менее, вместе с лекарствами, хирургическим вмешательством и коррекцией образа жизни, диетотерапия составляет основу успешного лечения болезни.
Следует помнить, что диетические меры, предпринимаемые при болезни Крона, отличаются от таковых при язвенном колите. Диета во время обострения отличается от диеты во время ремиссии заболевания. Более того, каждый больной по-разному реагирует на пищу.
Не существует универсальной диеты, которая подошла бы всем пациентам с ВЗК. К каждому больному требуется индивидуальный подход, также как и каждый пациент должен внимательно относиться к себе и своим пищевым привычкам. С другой стороны, было бы неверным говорить о том, что пациентам с ВЗК не требуется диета, и что для них не существует каких-либо рекомендаций.
Многие пациенты с ВЗК имеют недостаточность питания, которая проявляется в виде снижения массы тела, нарушения всасывания питательных веществ и (реже) истощения. Например, 65%-75% всех больных ВЗК, особенно пациенты с болезнью Крона, имеют недостаточность (дефицит) массы тела. К тому же 60%-80% всех больных страдают анемией. Неадекватное питание должно быть скорректировано хорошо подобранной диетой с достаточным поступлением витаминов, минеральных веществ, белков и других нутриентов. Дефицит массы тела или недоедание у больных с ВЗК не должны оставаться незамеченными, поскольку они ослабляют их иммунную защиту.
Одной из причин дефицита является неадекватное питание. Многие больные боятся принимать пищу. Они действуют по принципу: «Лучше ничего не есть, чем съесть что-то не то». Другие больные страдают различными вариантами пищевой непереносимости, что ограничивает их рацион до определённых групп пищевых продуктов.
Что такое болезнь Крона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Магомедов С. М., проктолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Синонимы заболевания: гранулематозный энтерит, регионарный энтерит, трансмуральный илеит, регионарно-терминальный илеит.
Частые проявления болезни Крона: боли в животе, хроническая диарея с выделением слизи и прожилок крови или без них.
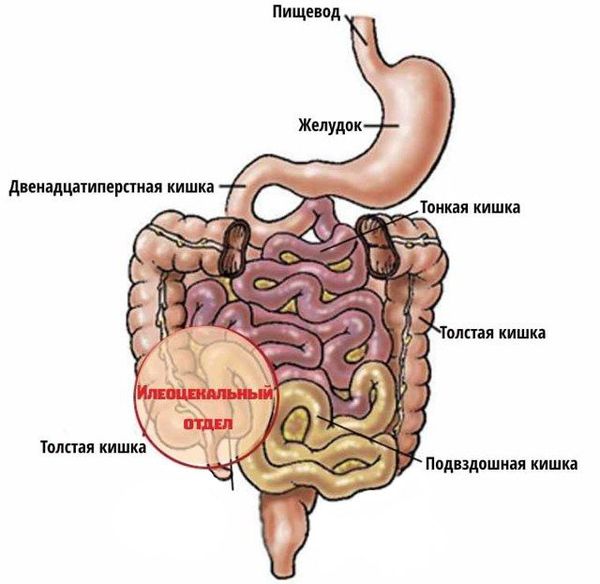
Заболевание относится к группе воспалительных заболеваний кишечника и наряду с неспецифическим язвенным колитом способно поражать все отделы желудочно-кишечного тракта: от полости рта до ануса. Илеоцекальный отдел (место перехода тонкой кишки в толстую) — наиболее излюбленная локализация болезни Крона. При поражении этой области симптомы заболевания схожи с проявлениями острого аппендицита, что затрудняет постановку диагноза в экстренных случаях.
Распространённость болезни Крона
Причины болезни Крона
Точные причины развития болезни Крона до сих пор неизвестны. Существуют гипотезы, которые частично объясняет пусковые механизмы болезни:
Все эти гипотезы свидетельствует о том, что этиология болезни Крона многофакторна, но некоторые аспекты до сих пор остаются неясными.
Факторы риска
Симптомы болезни Крона
Распределение поражения органов ЖКТ у пациентов с болезнью Крона, согласно Монреальской классификации:
Клиническая картина заболевания
Проявления заболевания различаются в зависимости от сегмента поражения.
В большинстве случаев пациенты отмечают следующие симптомы:
Внекишечные проявления терминального илеита встречаются примерно у 20-40 % больных, их появление зависит от активности заболевания.
В некишечные проявления болезни Крона
Анемия — самое распространённое заболевание, сопутствующее болезни Крона. Главным образом она вызвана дефицитом железа из-за хронического воспаления, реже — в результате кишечного кровотечения или недостатка витамина В12.
Вторыми наиболее часто поражаемыми тканями при болезни Крона являются суставы. Поражение глаз отмечается в 2-13 %, кожи — в 2-15 %. Склерозирующий холангит обычно возникает только у пациентов с колитом Крона. Панкреатитом страдает до 4 % больных, но зачастую заболевание является побочным эффектом медикаментозного лечения и холецистолитиаза (камней в желчном пузыре).
Патогенез болезни Крона
Причины болезни Крона неизвестны, его проявления разнообразны (возможно поражение всех отделов желудочно-кишечного тракта и других органов), поэтому патогенез заболевания остаётся малоизученным.
Поражения при болезни Крона носят системный характер. Причинные факторы приводят к ненормальной защитной реакции организма — важную роль в этом играет генетическая предрасположенность к «поломкам» иммунной системы. Патогенез болезни Крона объясняется развитием аутоагрессии, т. е. повреждения собственных клеток организма иммунной системой, что позволяет отнести болезнь Крона к аутоиммунным заболеваниям.
Описанные патофизиологические процессы приводят к повреждению тканей и органов разной степени тяжести: от незначительных, не нарушающих общее состояние, до выраженных — «молниеносных проявлений», угрожающих жизни, даже несмотря на проводимую комплексную терапию.
Классификация и стадии развития болезни Крона
Существует множество классификаций заболевания, но ни одна из них не отвечает потребностям врачей в «сортировке» клинико-патологических процессов и подборе лечения Ниже приведены несколько классификаций болезни Крона.
Классификация М. Х. Левитана и др., 1974
По локализации патологического процесса:
По тяжести клинических проявлений:
По течению болезни:
Венская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
По х арактеру течения:
Монреальская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
По характеру течения:
Осложнения болезни Крона
Болезнь Крона осложняется разнообразными патологическими состояниями, каждое из которых без своевременного лечения может привести к летальному исходу.
Осложнения, требующие срочного оперативного лечения:
Не требующие срочного оперативного лечения:
Диагностика болезни Крона
Диагноз ставится на основе клинической картины, течения заболевания и диагностических методов: лабораторного обследования, эндоскопии, гистологии и рентгенологии.
Лабораторные исследования
Первичное лабораторное обследование, помимо стандартных анализов (общих анализов крови и мочи), включает определение маркеров воспаления. В первую очередь оценивают уровень С-реактивного белка — показателя повреждения тканей при воспалении.
Фекальный кальпротектин и лактоферрин исследуют для различения воспаления от функциональных жалоб, так как эти белки являются маркерами воспаления кишечника. Кальпротектин в большинстве случаев помогает отличить воспалительное заболевание кишечника от синдрома раздражённого кишечника. Однако эти тесты не специфичны для болезни Крона, поэтому применяются в основном при наблюдении за пациентами во время и после лечения.
Альбумин — параметр, характеризующий соотношение мышечной и жировой массы, его определение особенно важно в предоперационном периоде, поскольку низкая концентрация связана с более высоким риском осложнений.
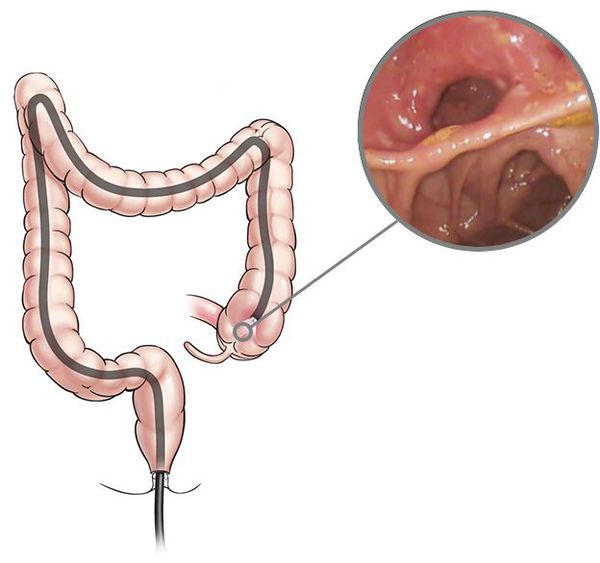
Эндоскопия
Для установления диагноза проводят илеоколоноскопию и мультифокальную биопсию из терминальной подвздошной кишки и каждого сегмента толстой кишки. При илеоколоноскопии врач осматривает прямую, сигмовидную и ободочную кишки, образующие толстую кишку, а также подвздошную кишку.
Лучевые методы исследования
Ультразвуковое исследование показано при острых состояниях, а также для выявления свищей, стенозов, абсцессов и для контроля воспаления кишечника во время лечения.
Обычную рентгенограмму применяют в экстренных ситуациях, например при непроходимости и перфорации кишечника.
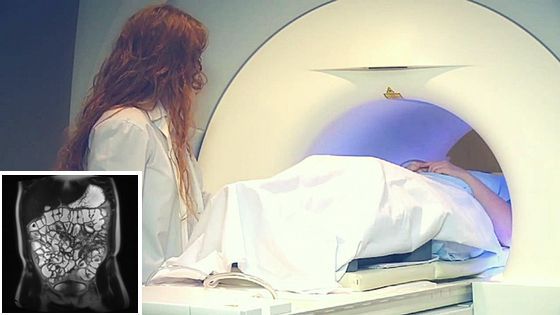
Магнитно-резонансная томография (МРТ) и КТ-энтерография (компьютерная томография) при болезни Крона с высокой точностью выявляют поражения кишечника и осложнения, такие как свищи и абсцессы. МРТ и КТ проводятся во время первичного обследования при высоком подозрении на болезнь Крона.
При проведении МРТ отсутствует воздействие радиоактивного излучения, поэтому она предпочтительнее КТ.
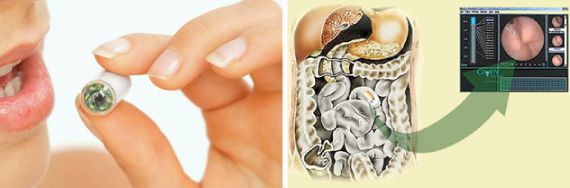
В редких ситуациях, когда стандартные методы визуализации неинформативны, для уточнения используется капсульная эндоскопия.
Двухбаллонная энтероскопия показана только в тех случаях, когда требуется биопсия (например, для исключения злокачественных новообразований), или при проведении терапевтических процедур, например при расширении стеноза.
МРТ — основной метод при перианальных поражениях. Альтернативой МРТ является эндосонография, но её применяют реже из-за анального стеноза, ограничивающего доступ, и болевых ощущений, особенно при тяжёлых перианальных поражениях.
Дифференциальная диагностика
Основные диагнозы, с которыми необходимо различать болезнь Крона: синдром раздражённого кишечника, язвенный и инфекционный колиты.
При острой боли в нижней части живота наиболее важные дифференциальные диагнозы — острый аппендицит и инфекционное заболевание иерсиниоз (псевдотуберкулёз).
Гранулематозные хронические воспаления кишечника могут быть вызваны системным воспалительным заболеванием саркоидозом или туберкулёзом. Злокачественные лимфомы и рак тонкой кишки иногда приводят к развитию стеноза тонкой кишки и формированию конгломератов кишечных петель — эти диагнозы также следует дифференцировать с болезнью Крона.
Лечение болезни Крона
Лечение при болезни Крона преимущественно консервативное. Однако иногда потребуется хирургическое вмешательство, например при изолированном коротко-сегментарном илеоцекальном воспалении или в экстренных ситуациях.
Терапия первой линии:
Из-за побочных эффектов и неэффективности в поддержании ремиссии стероиды не применяют длительно.
Прогноз. Профилактика
Ошибки ведения больных с болезнью Крона.
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Ну, что ж, мы съели довольно много времени у Игоря Львовича. Поэтому он должен сейчас продемонстрировать высочайшее мастерство, и вместо 25 минут изложить свой материал в течение 12 минут. Но тогда это будет класс, тогда мы действительно признаем ваше невероятное совершенство как лектора.
Игорь Львович Халиф, профессор:
– Спасибо, Владимир Трофимович. Давайте сразу же начнем. Самое главное, это определение. Я всегда об этом говорю. Когда хорошее определение, сразу понятно, о чем идет речь.
Болезнь Крона – это хроническое рецидивирующее, то есть неизлечимое, заболевание всего желудочно-кишечного тракта. Этиология неизвестна, характеризуется трансмуральным (поражение всей стенки кишки) сегментарным (чередование пораженных и непораженных сегментов) распространением воспалительного процесса, самое главное, с развитием местных и системных осложнений.
Вот фотография самого Баррила Крона, который умер в возрасте 99 лет. В 1932 году он вместе с Оппенгеймером и Гинзбургом впервые описал терминальный илеит.
Что же важно знать? Уже сегодня это звучало. Это в первую очередь внекишечные проявления, которые иной раз проходят мимо врача и лечатся у дерматологов, у хирургов. Посмотрите на гангренозную пиодермию. Если бы кто-то подумал о возможности, что это проявление болезни Крона, то никогда хирург не стал бы иссекать эти очаги. Потому что практически все внекишечные симптомы, проявляемые у больных воспалительными заболеваниями кишечника, связаны с активностью процессов в кишке. То же самое: артропатия, эписклерит, увеит, иридоциклит – длительное лечение у других специалистов, и нет никакой мысли о том, что нужно подумать и, самое главное, расспросить больного о возможном проявлении кишечной симптоматики. Афтозный стоматит, лечение у стоматологов и прочее – затрудняют начало точной диагностики заболевания.
А вот то, что иной раз бывает, к сожалению, и у колопроктологов, у хирургов, которые сталкиваются с трещинами, со свищами прямой кишки. Не обследуя больных, они делают свое дело – как говорится, иссекают хирургическим путем. Что возможно и к чему это может привести, посмотрите.
Юрий Анатольевич Шелыгин, профессор:
– Я тут не могу согласиться. Хочу защитить хирургов. Проявление самой болезни, это же не результаты сечения.
Халиф И.Л.:
– Но проявление болезни, которое не диагностировано было хирургами.
Шелыгин Ю.А.:
– Это да. И не назначено лечение.
Халиф И.Л.:
– Не просто не назначено, а ненужное хирургическое лечение привело к таким вот последствиям. То есть вопрос ставится именно о том, что всегда при наличии каких-либо проявлений нужно помнить, что эти проявления могут быть не основным заболеванием, а проявлением другого заболевания, более серьезного.
Второй момент, сегодня тоже об этом звучало, это гормональная зависимость и гормональная резистентность. Самый важный момент в том, что мы все должны полностью уйти от стероидов. Когда разговор вновь ведется о так называемой пульс-терапии (я этого не понимаю), о добавлении к этой пульс-терапии Циклофосфана, даются огромнейшие дозы, это абсолютно неверный подход. Это же относится и к поддерживающей терапии на гормонах. Сегодня об этом говорил Олег Самуилович.
Шелыгин Ю.А.:
– Разве мы рекомендуем пульс-терапию?
Халиф И.Л.:
Ивашкин В.Т.:
– Вы знаете, эта пресловутая пульс-терапия, это какое-то поветрие в нашей терапевтической практике.
Халиф И.Л.:
Ивашкин В.Т.:
– Сколько я с этим борюсь, я не видел ни одного случая, когда бы пульс-терапия приносила реальные результаты. Плохо делает, это абсолютно.
Халиф И.Л.:
Ивашкин В.Т.:
– Вместо терпеливого, спокойного назначения адекватной дозы стероидов и наблюдения за пациентом…
Халиф И.Л.:
Ивашкин В.Т.:
– Вообще, это непонимание того, мне кажется, что это хронический процесс, неизлечимый процесс.
Халиф И.Л.:
Ивашкин В.Т.:
– Я понимаю, когда острейший гломерулонефрит аутоиммунной природы, где быстро нарастает острая почечная недостаточность и где большие дозы глюкокортикоидов (00:05:00) могут в довольно значительной степени улучшить. Но при хроническом заболевании…
Халиф И.Л.:
– Так вот поэтому, конечно, об этом нужно помнить и всегда говорить, что отмена стероидов – это основа любого консервативного терапевтического мероприятия у данных больных.
Давайте посмотрим клинический случай. Пациентка 25 лет. Дебют заболевания был в 2008 году. Боли появляются в правой подвздошной области, жидкий стул до 6 раз в сутки, субфебрилитет. Тогда же по месту жительства доктора очень своевременно подошли к этому вопросу. Делается колоноскопия, оценивается, что в терминальном отделе подвздошной кишки появляется типичная картина для болезни Крона – проявление «булыжной мостовой», оценивается, что сзади находится неполный экстрасфинктерный свищ прямой кишки. Выставляется диагноз «болезнь Крона» и (все очень правильно) назначается терапия Будесонидом. Потому что именно Будесонид работает в этой области – в терминальном отделе подвздошной кишки, – больше нигде. Получают хороший эффект. А дальше смотрите. Считается, что больной вылечен, и никакой противорецидивной терапии не назначается.
Больные с болезнью Крона после любого лечения обязаны находится на противорецидивной терапии!
Шелыгин Ю.А.:
– В течение всей жизни, получается.
Халиф И.Л.:
– Практически да. Смотрим дальше. 2009 год, естественно, атака. Опять назначается Будесонид. Хороший эффект. Опять не назначается противорецидивная терапия. Опять получает снижение дозы Будесонида, оставляя его якобы на противорецидивную терапию. Хотя это не системный, а местный стероид, но получаем осложнения. И вот дальше начинается постоянный прием стероидного препарата в течение двух лет, хотя это Будесонид. Что же происходит? Естественно, на фоне этой терапии опять появляются обострения.
В апреле 2010 года больная обследуется: терминальный илеит, при илеоколоноскопии – фаза язв. То есть нет эффекта от проводимой терапии. И тогда больной назначается уже системная стероидная терапия из расчета 1 мг на 1 кг массы тела. В последующем добавляется Пентаса. Все верно, докторами проводится правильная оценка, снижается доза гормонов. И на фоне 15 мг – обострение. Больная попадает к нам в центр. Мы констатируем у нее гормональную зависимость и начинаем лечение Инфликсимабом. Это 2 года биологической терапии для того, чтобы преодолеть гормональную зависимость. Подсоединяем иммуносупрессоры – Азатиоприн. Получаем клиническую ремиссию. На протяжении двух лет (до января 2012 года) она принимает Инфликсимаб.
И вот тут начинаются игры. Инфликсимаб отсутствует в этом регионе, она его перестает получать. Приходится перейти на другую антицитокиновую терапию – Адалимумабом (Хумирой). Продолжается терапия иммуносупрессором Азатиоприном. Остается клиническая ремиссия. В 2013 году врачи по месту жительства (не знаю, на что рассчитывая) вдруг говорят: «Раз у вас такая длительная ремиссия, мы отменяем биологическую терапию». И почему-то (это мне совсем непонятно) переходят с Азатиоприна на Метотрексат, причем в дозировке 25 мг в неделю внутрь.
Смотрим дальше. Естественно, начинаются обострения, ноющие боли в правой подвздошной области, лихорадка до 39 градусов в вечернее время суток. При обследовании в декабре 2013 года у нас мы уже констатируем наличие глубоких язвенных дефектов, наличие инфильтрата, стриктуры в области илеоцекального отдела. А при исследовании тонкой кишки находим осложнение межкишечным илеоцекальным свищом, который уже, конечно же, никакими консервативными методами вылечить невозможно с наличием инфильтративного процесса. Поэтому больная подвергается хирургическому лечению. И восстанавливается вновь противорецидивная терапия уже Хумирой с назначением иммуносупрессии. Больная выписывается на длительную противорецидивную терапию.
Шелыгин Ю.А.:
– Игорь Львович, вот вы говорите «длительную».
Халиф И.Л.:
Шелыгин Ю.А.:
Халиф И.Л.:
– А дальше, Юрий Анатольевич, рассматривается следующий вопрос. Мы все прекрасно понимаем, что биологическая терапия, это затратная терапия. И если мы получаем на фоне двухлетней терапии, как сейчас принято говорить, deep remission – глубокую ремиссию, то есть эндоскопическую и клиническую ремиссию, то мы можем рассмотреть вопрос о прекращении биологической терапии и оставлении этого больного на иммуносупрессивную терапию Азатиоприном в последующем, но с обязательным контролем. Потому что мы знаем, что ускользание эффекта от иммуносупрессивной терапии возможно, и тогда надо снова рассматривать вопрос о присоединении биологической терапии в этом случае.
Ивашкин В.Т.:
– Критерий 2 года сейчас стал общим для аутоиммунных заболеваний.
Халиф И.Л.:
Ивашкин В.Т.:
– То же самое при аутоиммунном гепатите. Мы обязаны лечить 2 года. То же самое при ревматоидном артрите. То же самое здесь.
Шелыгин Ю.А.:
Халиф И.Л.:
– Итак, второй случай. Пациент в возрасте 41 года. В 2005 году дебют болезни Крона. Появляется диарея, боли в правой подвздошной области, выявляется невыраженная легкая железодефицитная анемия. Колоноскопия не проводится, хотя, в общем-то, уже можно было бы подумать об этом. Проводится так называемая курсовая терапия пробиотиками, спазмолитиками с очень непостоянным эффектом. И до 2010 года больной переходит от одного врача к другому, плюс самостоятельное лечение. В 2010 году экстренная госпитализация с резкими болями в животе с повышением температуры до 40 градусов. Оперируется по месту жительства. Обнаруживаются изменения в тонкой кишке, характерные, как говорят хирурги, для болезни Крона. И больному ничего не производится, он выписывается на терапии Сульфасалазином без какого-либо дополнительного обследования.
2011 год – вновь экстренная госпитализация с выраженными болями в животе, многократной рвотой. Вновь операция. На основании тех макроскопических изменений вновь выставляется диагноз «болезнь Крона». И тогда врачи начинают задумываться. Назначают больному Будесонид и Месалазин.
Сентябрь 2011 года – больной, наконец, обследуется в стационаре. Посмотрите, это с 2008 года. При илеоколоноскопии выявляется картина перенесенного очагового воспаления.
Ивашкин В.Т.:
– Вы знаете, мне не хочется, чтобы у нашей аудитории создалось впечатление, что это только в России такое.
Халиф И.Л.:
Шелыгин Ю.А.:
– Нет, это везде, конечно.
Ивашкин В.Т.:
– Такое же в США, во Франции, в Англии.
Шелыгин Ю.А.:
– Это мировая ситуация.
Халиф И.Л.:
– Владимир Трофимович, естественно, это везде. Но сейчас я представляю именно такую концентрацию, чтобы врачи иногда просто подумали: «А, может быть, вот это?».
Итак, выявляется картина перенесенного ранее очагового воспаления. Дальше проводится исследование уже рентгенологическое, то есть, как мы сейчас говорим, лучевое исследование. Мы выявляем неравномерное расширение петель тонкой кишки с формированием уровня «газ-жидкость» и говорим о частичной механической тонкокишечной непроходимости. Однако клинических проявлений никаких нет, вроде больной не жалуется. Больного переводят на Азатиоприн (вроде все правильно). Но не задумываются о том, что у больного есть признаки частичной кишечной непроходимости, которые могут быть связаны в первую очередь с развитием стриктуры, на которую консервативные методы лечения уже не действуют. Об этом тоже надо всегда думать.
И пожалуйста, январь 2012 года – больной вновь экстренно оперируется. Интраоперационно выявлен диффузный перитонит, воспалительные изменения в области тощей уже кишки. И производится формирование еюно-еюноанастомоза с выключением пораженного участка тощей кишки из пищеварения. Больной продолжает принимать Азатиоприн. Буквально через несколько дней, так как появляются выделения кишечного содержимого по дренажу из малого таза, вновь повторно оперируется. При ревизии выявляется острая язва в отключенной тощей кишке. Выполняется резекция участка тощей кишки (ни много, ни мало, все-таки 30 см) и дальше больной опять продолжает лечение Азатиоприном, которое в принципе неэффективно.
В июле 2013 года у больного проводится контрольное обследование. Выявляется терминальный илеит, опять же наличие изъязвлений. И больному назначается Будесонид с наличием антибиотиков. Причем базисная терапия практически не корректируется.
Лето 2013 года – вновь обострение. Опять появляются боли. При этом обследуется фекальный кальпротектин. Сегодня Олег Самуилович говорил об этом. Посмотрите, какое его повышение. То есть это неспецифический фактор, говорящий о воспалительной реакции. При колоноскопии выявляются язвенные дефекты. И плюс ко всему появляются уже признаки распространения процесса, потому что выявляются язвенные дефекты в толстой кишке. Летом 2013 года мы констатируем неэффективность терапии иммуносупрессорами, назначаем больному биологическую терапию. И после первой инфузии получаем клиническую ремиссию. Сейчас больной находится на продолжающейся биологической терапии. В принципе, об этом можно было задуматься несколько лет назад.
Поэтому мне бы хотелось закончить свое выступление некоторыми международными литературными данными. Сегодня говорилось об ECCO. Так вот, положение ECCO говорит о том, что пациенты, имеющие неблагоприятные прогностические факторы, являются наиболее подходящими кандидатами именно для раннего назначения иммуносупрессии и…
Шелыгин Ю.А.:
– Игорь Львович, но почему-то вы ссылаетесь на ECCO, а не на наши национальные клинические рекомендации, написанные многими из здесь сидящих за столом.
Халиф И.Л.:
– Юрий Анатольевич, я специально это сейчас привожу почему? Потому что как раз в конце и хочу сказать, что (00:16:52) «изданные»…
Но я продолжу. Посмотрите, что получается. Более высокая частота ремиссии доказана при более раннем назначении биологической терапии. Многочисленные исследования по проведению биологической терапии показывают, что чем раньше она начинается, тем выше процент оказания эффективности.
Каждый доктор, занимающийся проблемами воспалительных заболеваний кишечника, и врач, который сталкивается с этим, должен всегда помнить факторы прогрессирования болезни Крона. Это очень и очень важный момент, потому что у нашего больного, пример которого я приводил сейчас, они были изначально, и возможность о лечении этого больного встала бы гораздо раньше.
А сейчас я хочу завершить свое выступление тем, что действительно благодаря соединению и плодотворной работе Ассоциации гастроэнтерологов, Ассоциации колопроктологов России и обществу при Ассоциации колопроктологов России по изучению воспалительных заболеваний кишечника нами созданы рекомендации, которые опубликованы на сайтах Гастроэнтерологической ассоциации России и на нашем сайте Центра колопроктологии.
Ивашкин В.Т.:
– Вы так стыдливо упоминаете.
Халиф И.Л.:
– Нет, наоборот. Это не стыдливо. На самом деле мы приводим именно свои рекомендации, которые идут в ключе и европейских, и мировых рекомендаций (американских, канадских). Но обобщен наш российский опыт. И я думаю, что если врачи на местах будут следовать этим рекомендациям, то, во-первых, не будет ошибок, а во-вторых, будет понимание в этом направлении.
Благодарю за внимание.
Ивашкин В.Т.:
Халиф И.Л.:
– Мне, по-моему, удалось уложиться.
Ивашкин В.Т.:
– Нет, не удалось. Вы перебрали 10 минут.
Халиф И.Л.:
– Но у нас же была дискуссия.
Ивашкин В.Т.:
– Вы часто пользуетесь термином «частичная кишечная непроходимость». Это что такое? То ли она есть, то ли ее нет?
Шелыгин Ю.А.:
– Я понимаю так, что это нарушение кишечной проходимости.
Ивашкин В.Т.:
– Понимаете, в чем дело? Кишечная непроходимость либо есть, либо ее нет.
Шелыгин Ю.А.:
– Она либо есть, либо нет. Конечно.
Ивашкин В.Т.:
– Если она есть, она может быть рецидивирующей, персистирующей и т.д. Далее, при определении персистирующей или рецидивирующей кишечной непроходимости все-таки нам очень важно, особенно для терапевтов, понимать, это обструктивная кишечная непроходимость или это паралич кишки.
Шелыгин Ю.А.:
– При болезни Крона, однозначно, только стриктура.
Ивашкин В.Т.:
– Мне кажется, надо очень точно в этом отношении выражаться. Потому что терапевты (я не знаю, как хирурги) очень плохо диагностируют кишечную непроходимость. В терапевтической клинике обструктивной кишечной непроходимости намного меньше, чем случаев паралитической кишечной непроходимости. И во многом это обусловлено тем, что терапевты никогда не слушают живот. Не слушают живот, не перкутируют живот. И это очень часто приводит к большим ошибкам. Длительное время при тяжелых пневмониях, при циррозе печени, у пациентов с паралитической кишкой и у пациентов с тяжелым инфарктом миокарда она встречается.
Мне кажется, что нам, хирургам и терапевтам, нужно собраться и обсудить этот вопрос по кишечной непроходимости, потому что она во многом определяет исход, что делать. Очень часто терапевтическая кишечная непроходимость является результатом избыточного бактериального роста, сочетающегося с диареей и с дефицитом калия. Калий никто не смотрит, никто не связывает дефицит калия с развитием паралича кишки. И это проблема. Мне много приходится консультировать в разных местах, и я знаю, что определение и отношение к кишечной непроходимости в ряде случаев является решающим.